Для сыпного тифа характерна сыпь
Сыпной тиф (лат. typhus от др.-греч. τῦφος – «дым, жар; гордыня») – группа инфекционных заболеваний, вызываемых бактериями из группы риккетсий (риккетсия Провачека (англ.)русск.). Общее острое инфекционное заболевание, передающееся от больного человека к здоровому трансмиссивным путём (переносчик возбудителя инфекции – вошь, преимущественно платяная). Характеризуется специфической сыпью, лихорадкой, поражением нервной и сердечно-сосудистой систем. Различают две формы заболевания: эпидемический сыпной тиф и эндемический сыпной тиф.
Краткая историческая справка[править | править код]
Изначально сыпной тиф относился к заболеваниям Старого Света. Название «typhos» впервые употребил ещё древнегреческий врач Гиппократ.
В истории войн сыпной тиф нередко оказывался решающим фактором: число жертв этой болезни часто превышало потери в сражениях, как, например, в Тридцатилетней войне, во время вторжения Наполеона в Россию, в Крымской войне, в Первой мировой. В послереволюционной России в период между 1917 и 1921 от сыпного тифа погибло около 3 млн человек[3].
В 1942 году эффективную вакцину для профилактики сыпного тифа разработал Алексей Васильевич Пшеничнов. Народный комиссариат здравоохранения РСФСР приказал директорам молотовского, иркутского, московского институтов создать отделы по выпуску вакцины. Широкое применение вакцины позволило предотвратить эпидемию тифа в действующей армии и в тылу во время Великой Отечественной войны.
Тот факт, что эпидемии сыпного тифа чаще возникают в холодное время года и в периоды военных действий, когда возрастает «завшивленность» и отмечается скученное проживание больших групп людей в неприспособленных для жилья условиях, позволил предположить, что именно вши являются переносчиками заболевания. В 1909 г. Шарль Николь доказал, что переносчиком возбудителя сыпного тифа от человека к человеку является платяная вошь Pediculus humanus corporis, за что был удостоен Нобелевской премии по физиологии и медицине в 1928 г. Головная вошь тоже может передавать сыпной тиф, лобковая вошь – чрезвычайно редко. Роль животных в качестве резервуара инфекции не установлена. Между эпидемиями инфекция поддерживается в дремлющем состоянии среди людей – хронических носителей патогенных риккетсий. Эпизодические случаи инфекции, называемой болезнью Брилла (рецидивная форма сыпного тифа), иногда встречаются в восточных районах США.
Этиология[править | править код]
Возбудитель – риккетсия Провачека, Гр-, неподвижны, споры и капсулы не образуют, часто внедряются в эндотелиальные клетки сосудов, могут сохраняться годами при низких температурах и в сухом виде, длительное время могут персистировать в организме без клинических проявлений.
Эпидемиология[править | править код]
Выделение сыпного тифа в самостоятельную нозологическую форму впервые сделано русскими врачами Я. Щировским (1811), Я. Говоровым (1812) и И. Франком (1885). Детальное разграничение брюшного и сыпного тифов (по клинической симптоматике) сделано в Англии Мерчисоном (1862) и в России С. П. Боткиным (1867). Роль вшей в передаче сыпного тифа впервые установил Н. Ф. Гамалея в 1909 г. Заразительность крови больных сыпным тифом доказал опытом самозаражения О. О. Мочутковский (кровь больного сыпным тифом была взята на 10-й день болезни, введена в разрез кожи предплечья, заболевание О. О. Мочутковского наступило на 18-й день после самозаражения и протекало в тяжелой форме). Заболеваемость сыпным тифом резко возрастала во время войн и народных бедствий, число заболевших исчислялось миллионами.
Исследованию эпидемиологии и разработке методов лечения риккетсиозов посвятил жизнь выдающийся микробиолог Алексей Васильевич Пшеничнов, д. м. н., зав. кафедрой микробиологии Пермского государственного университета (ПГУ), руководитель вирусно-риккетсиозного отдела Научно-исследовательского института вакцин и сывороток, г. Пермь. А. В. Пшеничнов детально исследовал жизненный цикл разных штаммов риккетсий, создал среду для культивирования риккетсий в лабораторных условиях вне организма-«хозяина». Большой вклад в исследование эпидемиологии сыпного тифа внесли его сыновья Пшеничнов Вадим Алексеевич (военный врач, генерал, длительное время – заместитель директора по науке НИИ микробиологии в г. Загорске) и Роберт Алексеевич Пшеничнов, возглавлявший риккетсиозную лабораторию, а затем вместе с отцом создавший и возглавивший Отдел экологии и генетики микроорганизмов (сегодня Институт экологии и генетики микроорганизмов УрО РАН).
В настоящее время высокая заболеваемость сыпным тифом сохранилась лишь в некоторых развивающихся странах. Однако многолетнее сохранение риккетсий у ранее переболевших сыпным тифом и периодическое появление рецидивов в виде болезни Брилля-Цинссера не исключает возможность эпидемических вспышек сыпного тифа. Это возможно при ухудшении социальных условий (повышенная миграция населения, педикулёз, ухудшение питания и др.).
Источником инфекции является больной человек, начиная с последних 2-3 дней инкубационного периода и до 7-8-го дня с момента нормализации температуры тела. После этого, хотя риккетсии могут длительно сохраняться в организме, реконвалесцент уже не представляет опасности для окружающих. Сыпной тиф передается через вшей, преимущественно через платяных, реже через головных. После питания кровью больного вошь становится заразной через 5-6 дней и до конца жизни (вошь, зараженная риккетсиями Провачека, погибает через 15-18 дней жизни, в то время как здоровая живет 30-40 дней[4]). Заражение человека происходит путём втирания фекалий вшей в повреждения кожи (в расчёсы). Известны случаи инфицирования при переливании крови, взятой у доноров в последние дни инкубационного периода. Риккетсия, циркулирующая в Северной Америке (R. саnada), передаётся клещами.
Виды сыпного тифа[править | править код]
Эндемический сыпной тиф[править | править код]
Эндемический сыпной тиф (крысиный, блошиный или американский сыпной тиф) вызывается риккетсиями R. typhi (ранее R. mooseri). В США ежегодно регистрируется около 40 случаев заболевания. Оно встречается в регионах с относительно теплым климатом в обоих полушариях, преимущественно летом и в основном среди сельских жителей; протекает легче, чем эпидемический тиф. Это болезнь главным образом от крыс, которая передается человеку при укусе крысиными блохами. Поэтому борьба с крысами чрезвычайно важна как мера профилактики.
Эпидемический сыпной тиф[править | править код]
Эпидемический сыпной тиф, известный также как классический, европейский или вшивый сыпной тиф, корабельная или тюремная лихорадка, вызывается риккетсиями Провачека, Rickettsia prowazekii (по имени описавшего их чешского ученого).
Патогенез[править | править код]
Воротами инфекции являются мелкие повреждения кожи (чаще расчесы), уже через 5-15 мин риккетсии проникают в кровь, небольшая часть их гибнет, остальная попадает в лимфоток и направляются в регионарные лимфатические узлы, где размножаются (первичное размножение), этот период соответствует инкубационному. После чего происходит массивный выброс риккетсий в кровоток (первичная риккетсемия), происходит гибель части риккетсий, при этом высвобождается эндотоксин, начинается острый период заболевания. Риккетсии проникают в эндотелий сосудов и размножаются. Это приводит к набуханию и десквамации эндотелиальных клеток. Попавшие в ток крови клетки разрушаются, высвобождающиеся при этом риккетсии поражают новые эндотелиальные клетки. Наиболее бурно процесс размножения риккетсий происходит в последние дни инкубационного периода и в первые дни лихорадки.
Основной формой поражения сосудов является бородавчатый эндокардит. Процесс может захватывать всю толщину сосудистой стенки с сегментарным или круговым некрозом стенки сосуда, что может привести к закупорке сосуда образующимся тромбом. Так возникают своеобразные сыпнотифозные гранулемы (узелки Попова). При тяжелом течении болезни преобладают некротические изменения, при легком – пролиферативные. Изменения сосудов особенно выражены в центральной нервной системе, что дало основание И. В. Давыдовскому считать, что каждый сыпной тиф является негнойным менингоэнцефалитом. С поражением сосудов связаны не только клинические изменения со стороны центральной нервной системы, но и изменения кожи (гиперемия, экзантема), слизистых оболочек, тромбоэмболические осложнения и др.
После перенесённого сыпного тифа остается довольно прочный и длительный иммунитет. У части реконвалесцентов это нестерильный иммунитет, так как риккетсии Провачека могут десятилетиями сохраняться в организме и при ослаблении защитных сил организма обусловливать отдалённые рецидивы в виде болезни Брилла-Цинссера. Кроме того, при наличии завшивленности больные болезнью Брилля-Цинссера могут служить источником инфекции, что может стать инициирующей искрой для новой эпидемии сыпного тифа.
Клиническая картина[править | править код]
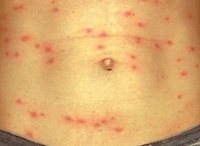
Укус заражённой вши непосредственно не приводит к инфицированию; заражение происходит при расчесывании, то есть втирании в место укуса выделений кишечника вши, богатых риккетсиями. Инкубационный период при сыпном тифе продолжается 10-14 дней. Начало болезни внезапное и характеризуется ознобом, лихорадкой, упорной головной болью, болью в спине. Через несколько дней на коже, сначала в области живота, появляется пятнистая розовая сыпь. Сознание больного заторможено (вплоть до комы), больные дезориентированы во времени и пространстве, речь их тороплива и бессвязна. Температура постоянно повышена до 40 °C и резко снижается примерно через две недели. Во время тяжёлых эпидемий до половины заболевших могут погибнуть. Лабораторные тесты (реакция связывания комплемента и реакция Вейля – Феликса) становятся положительными на второй неделе заболевания.
Осложнения[править | править код]
Риккетсии Провачека паразитируют в эндотелии сосудов, в связи с этим могут возникать различные осложнения – тромбофлебиты, эндартерииты, тромбоэмболия легочных артерий, кровоизлияние в мозг, миокардиты. Преимущественная локализация в центральной нервной системе приводит к осложнениям в виде психоза, полирадикулоневрита. Присоединение вторичной бактериальной инфекции может обусловить присоединение пневмоний, отита, паротита, гломерулонефрита и др. При антибиотикотерапии, когда очень быстро проходят все проявления болезни, и даже при лёгких формах болезни почти единственной причиной гибели больных являются тромбоэмболии легочной артерии. Как правило, это происходило уже в периоде выздоровления, при нормальной температуре тела. Нередко осложнение провоцировалось увеличением двигательной активности человека.
Диагноз[править | править код]
Диагноз спорадических случаев в начальный период болезни (до появления типичной экзантемы) очень труден. Серологические реакции становятся положительными также лишь с 4-7-го дня от начала болезни. Во время эпидемических вспышек диагноз облегчается эпидемиологическими данными (сведения о заболеваемости, наличии завшивленности, контакт с больными сыпным тифом и др.). При появлении экзантемы (то есть с 4-6-го дня болезни) клинический диагноз уже возможен. Сроки появления и характер сыпи, гиперемия лица, энантема Розенберга, пятна Киари-Авцына, изменения со стороны нервной системы – все это позволяет дифференцировать в первую очередь от брюшного тифа (постепенное начало, заторможенность больных, изменения со стороны органов пищеварения, более позднее появление экзантемы в виде розеоло-папулезной мономорфной сыпи, отсутствие петехий и др.).
Необходимо дифференцировать и от других инфекционных болезней, протекающих с экзантемой, в частности, с другими риккетсиозами (эндемический сыпной тиф, клещевой риккетсиоз Северной Азии и др.). Некоторое дифференциально-диагностическое значение имеет картина крови. При сыпном тифе характерным является умеренный нейтрофильный лейкоцитоз с палочкоядерным сдвигом, эозинопения и лимфопения, умеренное повышение СОЭ.
Для подтверждения диагноза используют различные серологические реакции. Сохранила некоторое значение реакция Вейля-Феликса – реакция агглютинации с протеем OXig, особенно при нарастании титра антител в ходе болезни. Чаще используют РСК с риккетсиозным антигеном (приготовленным из риккетсий Провачека), диагностическим титром считается 1:160 и выше, а также нарастание титра антител. Используют и другие серологические реакции (реакция микроагглютинации, гемагглютинации и др.).
В меморандуме совещания ВОЗ по риккетсиозам (1993) в качестве рекомендуемой диагностической процедуры рекомендована непрямая реакция иммунофлюоресценции. В острую фазу болезни (и периода реконвалесценции) антитела связаны с IgM, что используется для отличия от антител в результате ранее перенесённой болезни. Антитела начинают выявляться в сыворотке крови с 4-7-го дня от начала болезни, максимального титра достигают через 4-6 нед от начала заболевания, затем титры медленно снижаются. После перенесённого сыпного тифа риккетсий Провачека в течение многих лет сохраняются в организме реконвалесцента, это обусловливает длительное сохранение антител (связаны с IgG также в течение многих лет, хотя и в невысоких титрах). В последнее время с диагностическими целями используют пробную терапию антибиотиками тетрациклиновой группы. Если при назначении тетрациклина (в обычных терапевтических дозах) через 24-48 ч не наступает нормализация температуры тела, то это позволяет исключить сыпной тиф (если лихорадка не связана с каким-либо осложнением).
Лечение и профилактика эпидемий[править | править код]
Огромный вклад в методологию профилактики эпидемий и лечения сыпного тифа внёс выдающийся микробиолог, основатель Пермской школы микробиологии Алексей Васильевич Пшеничнов. Основную трудность в создании вакцины против риккетсий составляла невозможность их культивирования обычными микробиологическими методами, связанная с потребностью этих бактерий в компонентах живых клеток животных или человека.
А. В. Пшеничнов создал среду для культивирования риккетсий в лабораторных условиях вне организма- «хозяина». Разработал оригинальный метод заражения кровососущих насекомых на эпидермомембранах для культивирования риккетсий, метод питания кровососущих насекомых дефибринированной кровью через плёнку эпидермиса с целью поддержания их жизнедеятельности или заражения риккетсиями в лабораторных условиях.
В 1942 году А. В. Пшеничнов разработал эффективную вакцину для профилактики сыпного тифа.
Широкое применение вакцины в СССР позволило предотвратить эпидемию тифа в действующей армии и в тылу во время Великой Отечественной войны.
Основным этиотропным препаратом в настоящее время являются антибиотики тетрациклиновой группы, при непереносимости их эффективным оказывается и левомицетин (хлорамфеникол). Чаще назначается тетрациклин внутрь по 20-30 мг/кг или для взрослых по 0,3-0,4 г 4 раза в день. Курс лечения продолжается 4-5 дней. Реже назначают левомицетин по 0,5-0,75 г 4 раза в сутки в течение 4-5 дней. При тяжёлых формах первые 1-2 дня можно назначать левомицетина сукцинат натрия внутривенно или внутримышечно по 0,5-1 г 2-3 раза в сутки, после нормализации температуры тела переходят на пероральное применение препарата. Если на фоне антибиотикотерапии присоединяется осложнение, обусловленное наслоением вторичной бактериальной инфекции (например, пневмонии), то с учётом этиологии осложнения дополнительно назначают соответствующий химиопрепарат.
Этиотропная антибиотикотерапия оказывает очень быстрый эффект и поэтому многие методы патогенетической терапии (вакцинотерапия, разработанная профессором П. А. Алисовым, длительная оксигенотерапия, обоснованная В. М. Леоновым, и др.) в настоящее время имеют лишь историческое значение. Из патогенетических препаратов обязательным является назначение достаточной дозы витаминов, особенно аскорбиновой кислоты и Р-витаминные препараты, которые обладают сосудоукрепляющим действием. Для предупреждения тромбоэмболических осложнений, особенно в группах риска (к ним прежде всего относятся лица пожилого возраста), необходимо назначение антикоагулянтов. Назначение их необходимо и для предупреждения развития тромбогеморрагического синдрома. Наиболее эффективным препаратом для этой цели является гепарин, который следует назначать сразу же после установления диагноза сыпного тифа и продолжать его приём в течение 3-5 дней.
Прогноз[править | править код]
До введения в практику антибиотиков прогноз был неблагоприятным, многие больные умирали. В настоящее время при лечении больных тетрациклинами (или левомицетином) прогноз благоприятный даже при тяжелом течении болезни. Летальные исходы наблюдались очень редко (менее 1 %), а после введения в практику антикоагулянтов летальных исходов не наблюдается.
Профилактика[править | править код]
Для профилактики сыпного тифа большое значение имеет борьба со вшивостью, ранняя диагностика, изоляция и госпитализация больных сыпным тифом, необходима тщательная санитарная обработка больных в приёмном покое стационара и дезинсекция одежды больного. Для специфической профилактики использовалась инактивированная формалином вакцина, содержащая убитые риккетсии Провачека. Вакцины использовались во время повышенной заболеваемости и были эффективными. В настоящее время при наличии активных инсектицидов, эффективных методов этиотропной терапии и низкой заболеваемости значение противосыпнотифозной вакцинации значительно снизилось.
См. также[править | править код]
- Цуцугамуши
- Цимбалин, Владимир Владимирович
Примечания[править | править код]
Литература[править | править код]
- Лобан К. М. Сыпной тиф: Клиника, диагностика, лечение. – М.: Медгиз, 1960. – 224 с. – 8000 экз.
- Даниэл М. Тайные тропы носителей смерти: Пер. с чеш. = Daniel M. Tajne stezky smrtonosu / Милан Даниэл / Под ред. Б. Л. Черкасского. – М.: Прогресс, 1990. – 416 с. – ISBN 5-01-002041-6.
Ссылки[править | править код]
- Тиф сыпной – статья из энциклопедии «Кругосвет»
- Эпидемический сыпной тиф (typhus exanthematicus) (недоступная ссылка). health.centrmia.gov.ua. Дата обращения: 22 января 2015. Архивировано 22 января 2015 года.
Источник
Сыпной тиф – риккетсиоз, протекающий с деструктивными изменениями эндотелия сосудов и развитием генерализованного тромбоваскулита. Основные проявления сыпного тифа связаны с риккетсиемией и специфическими изменениями сосудов. Они включают в себя интоксикацию, лихорадку, тифозный статус, розеолезно-петехиальную сыпь. В числе осложнений сыпного тифа – тромбозы, миокардиты, менингоэнцефалиты. Подтверждению диагноза способствует проведение лабораторных проб (РНГА, РНИФ, ИФА). Этиотропная терапия сыпного тифа осуществляется антибиотиками группы тетрациклинов или хлорамфениколом; показана активная дезинтоксикация, симптоматическое лечение.
Общие сведения
Сыпной тиф – инфекционное заболевание, вызываемое риккетсией Провачека, проявляющееся выраженной лихорадкой и интоксикацией, розеолёзно-петехиальной экзантемой и преимущественным поражением сосудистой и центральной нервной систем. На сегодняшний день в развитых странах сыпной тиф практически не встречается, случаи заболевания регистрируются, главным образом, в развивающихся странах Азии, Африки. Эпидемические подъемы заболеваемости обычно отмечаются на фоне социальных катастроф и чрезвычайных ситуаций (войн, голода, разрухи, стихийных бедствий и т.д.), когда наблюдается массовая завшивленность населения.

Сыпной тиф
Причины
Rickettsia prowazeki представляет собой мелкую полиморфную грамотрицательную неподвижную бактерию. Содержит эндотоксины и гемолизин, обладает типоспецифическим термолабильным антигеном и соматическим термостабильным. Погибает при температуре 56 ° за 10 минут, при 100 градусах за 30 секунд. В испражнениях вшей риккетсии могут сохранять жизнеспособность до трех месяцев. Хорошо поддаются воздействию дезинфицирующих средств: хлорамина, формалина, лизола и др.
Резервуаром и источником инфекции сыпного тифа является больной человек, перенос инфекции осуществляется трансмиссивным путем через вшей (как правило, платяных, реже головных). После кровососания больного человека вошь становится заразной через 5-7 дней (при минимальном сроке жизни 40-45 дней). Заражение человека происходит во время втирания испражнений вшей при расчесывании кожи. Иногда отмечается респираторный путь передачи при вдыхании высохший фекалий вшей вместе с пылью и контактный путь при попадании риккетсий на конъюнктиву.
Восприимчивость высокая, после перенесения заболевания формируется стойкий иммунитет, но возможно рецидивирование (болезнь Брилла). Отмечается зимне-весенняя сезонность заболеваемости, пик приходится на январь-март.
Симптомы сыпного тифа
Инкубационный период может продолжаться от 6 до 25 дней, чаще всего 2 недели. Сыпной тиф протекает циклически, в его клиническом течении выделяют периоды: начальный, разгара и реконвалесценции. Начальный период сыпного тифа характеризуется подъемом температуры до высоких значений, головной болью, ломотой в мышцах, симптомами интоксикации. Иногда перед этим могут отмечаться продромальные симптомы (бессонница, снижение работоспособности, тяжесть в голове).
В дальнейшем лихорадка становится постоянной, температура сохраняется на уровне 39-40 °С. На 4-5 день кратковременно может отмечаться снижение температуры, но состояние при этом не улучшается, и в дальнейшем лихорадка возобновляется. Интоксикация нарастает, усиливаются головные боли, головокружения, возникают расстройства со стороны органов чувств (гиперестезии), упорная бессонница, иногда рвота, язык сухой, обложенный белым налетом. Развиваются нарушения сознания вплоть до сумеречного.
При осмотре отмечают гиперемию и отечность кожи лица и шеи, конъюнктивы, инъекцию склер. На ощупь кожа сухая, горячая, со 2-3-го дня отмечают положительные эндотелиальные симптомы, а на 3-4-й день выявляется симптом Киари-Авцына (кровоизлияния в переходных складках конъюнктивы). На 4-5 день развивается умеренная гепатоспленомегалия. О повышенной хрупкости сосудов говорят точечные кровоизлияния неба, слизистой глотки (энантема Розенберга).
Период разгара характеризуется появлением сыпи на 5-6-й день заболевания. При этом постоянная или ремиттирующая лихорадка и симптоматика выраженной интоксикации сохраняется и усугубляется, головные боли становятся особенно интенсивными, пульсирующими. Розеолезно-петехиальная экзантема проявляется одномоментно на туловище и конечностях. Сыпь густая, более выражена на боковых поверхностях туловища и внутренних – конечностей, локализация на лице, ладонях и подошвах не характерна, как и последующие дополнительные высыпания.
Налет на языке приобретает темно-коричневую окраску, отмечается прогрессирование гепатомегалии и спленомегалии (гепатолиенальный синдром), нередко возникают запоры, вздутие живота. В связи с патологией сосудов почек может отмечаться болезненность в зоне их проекции в области поясницы, положительный симптом Пастернацкого (болезненность при поколачивании), появляется и прогрессирует олигурия. Токсическое поражение ганглиев вегетативной иннервации органов мочеиспускания приводит к атонии мочевого пузыря, отсутствию рефлекса к мочеиспусканию, парадоксальному мочеизнурению (моча выделяется по капле).
В разгар сыпного тифа происходит активное развертывание бульбарной нейрологической клиники: тремор языка (симптом Говорова-Годелье: язык при высовывании задевает за зубы), нарушения речи и мимики, сглаженные носогубные складки. Иногда отмечают анизокорию, нистагм, дисфагию, ослабление зрачковых реакций. Могут отмечаться менингеальные симптомы.
Тяжелое течение сыпного тифа характеризуется развитием тифозного статуса (10-15% случаев): психическое расстройство, сопровождающееся психомоторным возбуждением, говорливостью, нарушениями памяти. В это время происходит дальнейшее углубление расстройств сна и сознания. Неглубокий сон может вести к появлению пугающих видений, могут отмечаться галлюцинации, бред, забытье.
Период разгара сыпного тифа оканчивается снижением температуры тела до нормальных цифр через 13-14 дней с начала заболевания и облегчения симптомов интоксикации. Период реконвалесценции характеризуется медленным исчезновением клинических симптомов (в частности со стороны нервной системы) и постепенным выздоровлением. Слабость, апатия, лабильность нервной и сердечно-сосудистой деятельности, ухудшение памяти сохраняются до 2-3 недель. Иногда (довольно редко) возникает ретроградная амнезия. Сыпной тиф не склонен к раннему рецидивированию.
Осложнения
В разгар заболевания крайне опасным осложнением может стать инфекционно-токсический шок. Такое осложнение обычно может наступить на 4-5 или 10-12 день болезни. При этом происходит падение температуры тела до нормальных цифр в результате развития острой сердечно-сосудистой недостаточности. Сыпной тиф может способствовать развитию миокардита, тромбоза и тромбоэмболии.
Осложнениями заболевания со стороны нервной системы могут быть менингиты, менингоэнцефалиты. Присоединение вторичной инфекции может стать причиной пневмонии, фурункулеза, тромбофлебита. Длительный постельный режим может привести к образованию пролежней, а характерное для данной патологии поражение периферических сосудов может способствовать развитию гангрены терминальных отделов конечностей.
Диагностика
Неспецифическая диагностика при сыпном тифе включает общий анализ крови и мочи (отмечаются признаки бактериальной инфекции и интоксикации). Наиболее быстрая методика получения данных о возбудителе – РНГА. Практически в то же время можно выявить антитела в РНИФ или при ИФА.
РНИФ является наиболее распространенным методом диагностики сыпного тифа ввиду простоты и относительной дешевизны способа при его достаточной специфичности и чувствительности. Бакпосев крови не производят ввиду излишней сложности выделения и высевания возбудителя.
Лечение сыпного тифа
При подозрении на сыпной тиф больной подлежит госпитализации, ему назначается постельный режим плоть до нормализации температуры тела и пять дней после. Вставать можно на 7-8-й день после стихания лихорадки. Строгий постельный режим связан с высоким риском развития ортостатического коллапса. Больным требуется тщательный уход, осуществление гигиенических процедур, профилактика пролежней, стоматитов, воспаления ушных желез. Специальной диеты для больных сыпным тифом нет, назначают общий стол.
В качестве этиологической терапии используют антибиотики группы тетрациклинов или хлорамфеникол. Положительная динамика при применении антибиотикотерапии отмечается уже на 2-3-й день после начала лечения. Терапевтический курс включает весь лихорадочный период и 2 дня после нормализации температуры тела. В связи с высокой степенью интоксикации показано внутривенное инфузионное введение дезинтоксикационных растворов и форсирование диуреза. Для назначения комплексной эффективной терапии возникших осложнений пациента консультируют невролог и кардиолог.
При признаках развития сердечно-сосудистой недостаточности назначают никетамид, эфедрин. Обезболивающие, снотворные, успокоительные средства назначаются в зависимости от выраженности соответствующей симптоматики. При тяжелом сыпном тифе с выраженной интоксикацией и угрозой развития инфекционно-токсического шока (при выраженной надпочечниковой недостаточности) применяют преднизолон. Выписка больных из стационара производится на 12-й день после установления нормальной температуры тела.
Прогноз и профилактика
Современные антибиотики достаточно эффективны и подавляют инфекцию практически в 100% случаев, редкие случаи смертности связаны с недостаточно и несвоевременно оказанной помощью. Профилактика сыпного тифа включает такие меры, как борьба с педикулезом, санитарная обработка очагов распространения, в том числе и тщательная обработка (дезинсекция) жилья и личных вещей больных. Специфическая профилактика производится лицам, вступающим в контакт с больными, проживающим в неблагополучных по эпидемиологической обстановке районах. Производится с применением убитых и живых вакцин возбудителя. При высокой вероятности заражения можно произвести экстренную профилактику антибиотиками тетрациклинового ряда на протяжении 10 дней.
Источник