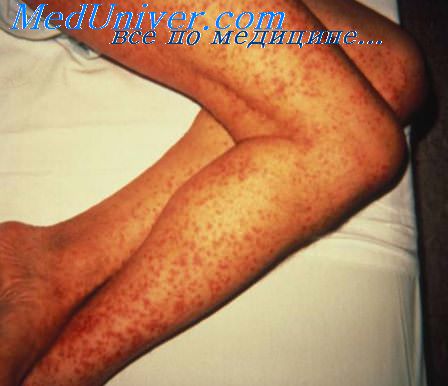
Геморрагическая сыпь при тромбоцитопении
Сыпь при тромбоцитопениях. Варианты сыпи при коагулопатияхВ генезе аутоиммунных тромбоцитопений часто играют роль лекарственные средства. Клинические проявления тромбоцитопенической пурпуры любого генеза в общем одинаковы: кровотечения из слизистых оболочек, кровоизлияния в кожу главным образом в виде экхимозов с преимущественной локализацией на конечностях (больше на нижних) по их передней поверхности, на туловище и в местах инъекций. Клиническая картина болезни в целом определяется характером нозологической формы, при которой развивается тромбоцитопения. Опасность таких тромбоцитопений сопряжена с возможностью кровоизлияний в мозг. Реже наблюдаются кровотечения из желудочно-кишечного тракта, гематурия, кровохарканье. В крови, помимо тромбоцитопений, наблюдается лейкопения, иногда эозинофилия. Качественные изменения и повреждения тромбоцитов, делающие их функционально неполноценными, получили название тромбоцитопатий. Они представляют собой обширную группу геморрагических диатезов, наиболее часто встречающихся во врачебной практике. Это геморрагии микроциркуляторного типа в виде петехий и экхимозов, синячковости, кровотечений из носа, десен, метроррагий и др. Такие клинические проявления при умеренно сниженном количестве тромбоцитов должны наводить на мысль о возможной качественной их неполноценности. Важно особо подчеркнуть, что нередко за локальными кровотечениями скрываются тромбоцитопатии, которые представлены большой группой наследственных, врожденных и приобретенных заболеваний. При тромбоцитопатиях развитие болезни происходит чаще постепенно в отличие от ГЛ, при которых ГСм появляется остро.
В плане дифференциального диагноза особый интерес представляет собой обширная группа болезней, именуемых приобретенными коагулопатиями. Среди них следует выделить инфекционные геморрагические заболевания и все виды сепсиса, сопровождающиеся ДВС-синдромом, наиболее выраженным при септическом шоке. Самые резкие геморрагические проявления наблюдаются при поражениях печени (вирусные, токсические, паразитарные, аутоиммунные и др.), при которых нарушается синтез в печени плазменных факторов свертывания крови (VII, X, IX, II), а также факторов V и XI, ингибиторов фибринолиза. Частыми «шок-органами» является легкие (дистресс-синдром), почки, надпочечники (синдром Уотерхауса-Фридерихсена) и др. Нередко наблюдаются комбинации поражений 2-3 органов (легких и почек, почек и печени, указанных органов и мозга), уремико-гемолитический синдром и др., что усугубляет течение болезни и ухудшает прогноз. Как подчеркивают специалисты, невелика заслуга поставить диагноз ДВС-синдрома, когда, помимо геморрагии, налицо шок, тромбозы, острая легочная и почечная недостаточность, глубокие нарушения свертывания крови. Такая поздняя диагностика общедоступна и подчас бесполезна, что диктует необходимость раннего применения специальных гемостазиологических исследований (И.Н. Бокарев). При этом важно диагностировать и оценить и другие (кроме гемостаза) клинико-патогенические проявления ДВС-синдрома. Геморрагические диатезы разной выраженности возможны при ревматоидном артрите, системной красной волчанке, дерматомиозите, узелковом периартериите, синдроме Гудпасчера и других иммунных и аутоиммунных заболеваниях; парапротеинемиях (миеломная болезнь, макроглобулинемия Вальденстрема, болезнь тяжелых цепей); при болезнях почек, гемобластозах, тяжелых энтеропатиях инфекционного и лекарственного генеза, миелопролиферативных заболеваниях; приобретенном синдроме Виллебранда, включающем лихорадку, артралгии, лимфаденопатию, диспротеинемию, повышенную РОЭ. ДВС-синдром в сочетании с деструкцией стенок кровеносных сосудов наблюдается при укусах некоторых ядовитых змей (гадюки, гремучей змеи и австралийского аспида), что проявляется геморрагиями разной интенсивности и локализации. Крайне редко наблюдаются невропатическая кровоточивость и истерические маски геморрагического синдрома. Они отчетливо связаны с психоэмоциональными переживаниями и носят у еще более редких больных установочный характер (кровотечения из мочки уха, из-под ногтей, надбровных дуг, из глаз -«кровавые слезы» и др.). Эти клинические проявления получили название синдрома Мюнхгаузена в честь известного фантазера и сочинителя невероятных историй. Геморрагии протекают в этих случаях без изменений в системе гемостаза и других тромбогеморрагических проявлений. Следует иметь в виду возможность появления на коже локальных кровоподтеков при жестком обращении и садизме, включая так называемые сувенирные синяки, что может представлять большие диагностические трудности. – Вернуться в оглавление раздела “Микробиология.” Оглавление темы “Дифференциация причин геморрагической сыпи”: |
Источник
Гематологические заболевания составляют большую часть хронических патологий, которые довольно трудно вылечить, так как причину, которую нужно устранить, найти очень непросто. Так, основную причину идиопатической тромбоцитопенической пурпуры (ИТП) до сих пор не удалось выяснить. Но своевременное выявление и лечение намного увеличивает шанс на эффективное лечение и продолжительную ремиссию. Как проявляется тромбоцитопеническая пурпура?
Когда может развиться тромбоцитопеническая пурпура?
Тромбоцитопеническая пурпура относится к группе геморрагических диатезов. Выделяют первичную и вторичную форму пурпуры. Первичная форма может быть наследственного или приобретенного характера, развивается после перенесенной инфекции. Вторичная форма выступает признаком иных заболеваний. Из-за неясных причин происходит сбой в мегакариоцитах костного мозга, что проявляется нарушением их функционирования.
Также развитие тромбоцитопенической пурпуры возможно на этапе циркуляции тромбоцитов в крови, когда на них образовываются антитела.
Причины появления антител к тромбоцитам при тромбоцитопенической пурпуре:
- Проведения оперативного вмешательства.
- Сильный перегрев или переохлаждение организма.
- Недавно перенесенная травма.
- Проведение недавно профилактических прививок.
- Развитие индивидуальной непереносимости после приема лекарственных препаратов.
- Перенесенная бактериальная или вирусная инфекция.
Механизм развития идиопатической тромбоцитопенической пурпуры
При наличии в крови антител к своим же тромбоцитам они начинают склеиваться между собой. Такой процесс интенсивной агглютинации приводит к образованию микротромбов и закупориванию мелких сосудов. При этом тромбоциты перестают вырабатывать в надлежащем количестве серотонин, который сужает сосуды. Поэтому стенки сосудов остаются расширенными и легко пропускают кровь, способствуя развитию кровотечений и гематом. На фоне перекрытия мелких сосудов микротромбами в ткани органов поступает меньше кислорода, развивается ишемия органов.
Тромбоцитопеническая пурпура характеризуется не только уменьшением количества тромбоцитов и их неполноценностью, но и нарушениями в свертывающей системе крови. При этом сгусток крови, который образуется, не имеет свойства к ретракции (стягивание краев раны, самопроизвольное сжатие), сгусток очень рыхлый, что способствует повторным кровотечениям. При развитии тромбоцитопенической пурпуры возможно развитие анемии тяжелой степени.
Основные клинические проявления тромбоцитопенической пурпуры
При развитии острой формы заболевания симптомы развиваются быстро и спонтанно. Пациент чувствует целый ряд неспецифических симптомов: тошноту, рвоту, слабость, снижение аппетита, повышение температуры до 380С, головную боль, боль в животе или за грудиной. При этом на теле отмечаются мелкие синяки или кровоизлияния, которые не связаны с травмой.
Несколько позже к этим неспецифическим симптомам присоединяются симптомы геморрагического синдрома:
- обильные менструации или маточные кровотечения;
- носовые кровотечения, кровоточивость десен и слизистых оболочек;
- наличие кровоизлияний в конъюнктиву, склеру, сетчатку, стекловидное тело, глазное дно или в барабанную перепонку;
- гематомы или кровоизлияния на коже;
- желудочно- кишечные кровотечения, наличие крови в кале;
- кровь в моче на фоне почечных кровотечений;
- длительное кровотечение после процедуры удаления зуба, которое не поддается медикаментозной остановке.

Данные симптомы геморрагического синдрома имеют свою характеристику, когда речь идет о болезни Верльгофа, или тромбоцитопенической пурпуре.
Основные характеристики сыпи при тромбоцитопенической пурпуре
После появления геморрагической сыпи на теле при тромбоцитопенической пурпуре общее состояние пациента еще больше усугубляется. Происходит резкое повышение температуры, и развиваются нарушения в работе центральной нервной системы. Это может проявляться судорогами, глубоким патологическим сном, заторможенной речью, тремором, ухудшением зрения, развитием одностороннего паралича, атаксией, дезориентацией в пространстве, психическими нарушениями.
Характеристика сыпи при тромбоцитопенической пурпуре:
- кровотечения появляются часто в ночное время, без особых на то причин;
- при возникновении кровотечения после травмы интенсивность кровотечения не соответствует травме;
- элементы геморрагической сыпи варьируют от мелких петехий до больших гематом;
- окраска элементов сыпи разнообразная, что приобрело название «шагреневая кожа» или «шкура леопарда»;
- гематомы безболезненны на ощупь;
- сыпь не симметричная.
.Таким образом, при наличии у пациента многих неспецифических симптомов или неврологических симптомов важно в первую очередь сделать общий анализ крови. Это сможет помочь заподозрить болезнь, что даст возможность правильно лечить пациента.
О том, как подтвердить диагноз тромбоцитопенической пурпуры и как лечить болезнь, читайте во второй части статьи на estet-portal.com.
Источник
Около 40% всех высыпаний геморрагического характера связаны с тромбоцитопенической пурпурой. Ее распространенность составляет от 1 до 13 человек на 100 тысяч населения в зависимости от региона.
Среди всех диатезов геморрагического характера тромбоцитопеническая пурпура стоит на первом месте по распространенности среди детей дошкольного возраста, у взрослых сидром встречается реже и поражает в основном женщин.
Что такое тромбоцитопеническая пурпура?
Тромбоцитопеническая пурпура (болезнь Верльгофа, ИТП, первичная иммунная тромбоцитопения) – заболевание, которое характеризуется сниженным уровнем тромбоцитов в крови (тромбоцитопения).
Период жизни тромбоцитов колеблется от 7 до 10 суток.
При тромбоцитопенической пурпуре иммунитет подавляет собственные клетки крови, и они погибают в течение нескольких часов. Следствием этого является увеличенное время кровотечения.
Тромбоцитопеническая пурпура подразделяется на острую, рецидивирующую и хроническую форму течения заболевания.
- Острой формой болеют преимущественно дети, болезнь длится примерно 6 месяцев, после выздоровления нормализуется уровень тромбоцитов в крови, рецидивы отсутствуют.
- Хроническая форма продолжается более 6 месяцев, поражает взрослых людей.
- Рецидивирующая форма имеет циклический характер течения: рецидивы сменяют периоды облегчения. По частоте обострений болезнь делится на часто, редко, и непрерывно рецидивирующую.
В зависимости от причины, вызвавшей болезнь, тромбоцитопеническая пурпура подразделяется на формы:
- изоиммунная (аллоиммунная) тромбоцитопения возникает в период внутриутробного развития, связана с:
- проникновением антитромбоцитарных антител через плаценту от матери к ребенку, сниженный уровень тромбоцитов наблюдается во внутриутробном периоде и в первые месяцы после рождения;
- антитромбоциатрные антитела появляются после переливания крови;
- гетероиммунная (гаптеновая) тромбоцитопения возникает в результате изменения антигенов тромбоцитов, в итоге иммунная система воспринимает собственные клетки крови как чужеродные. Такая реакция иногда встречается как следствие вирусного, бактериального инфицирования, или после приема некоторых медикаментов. Если гетероиммунная тромбоцитопения не исчезает в течение полугода, то она считается аутоиммунной.
- аутоиммунная тромбоцитопения (АИТП) – это множество форм, в том числе идиопатическая тромбоцитопеническая пурпура (болезнь Верльгофа), причины которой не установлены.
Причины возникновения
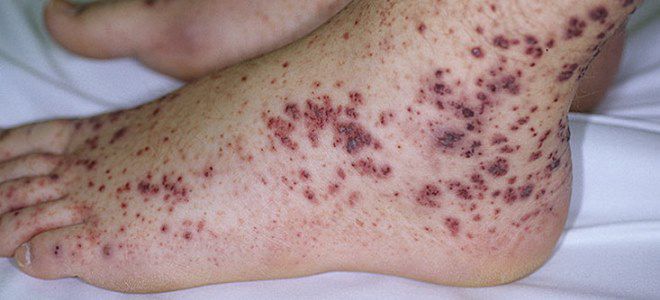
Причины развития тромбоцитической пурпуры до их пор остаются до конца не установленными.
- 45% случаев тромбоцитической пурпуры имеет идиопатический характер (болезнь Верльгофа), то есть причины не установлены.
- 40% случаев этой патологии связано с перенесенным инфекционным заболеванием и возникает через 2-3 недели после выздоровления. Чаще всего имеет значение инфекция вирусного происхождения (корь, ветряная оспа, краснуха, ВИЧ-инфекция, коклюш и т.д.), гораздо реже – бактериального (малярия, брюшной тиф и т.д.)
Также возникновению тромбоцитопенической пурпуры могут способствовать:
- сильное переохлаждение;
- травмы;
- чрезмерная инсоляция (ультрафиолетовое облучение);
- радиация;
- осложнение после введения вакцины;
- прием некоторых медицинских препаратов (барбитураты, салициловая кислота, антибиотики, эстрогены, мышьяк, соли ртути);
- нарушение работы системы кроветворения;
- новообразования, локализующиеся в костном мозге;
- протезирование сосудов, вследствие механического повреждения клеток крови;
- прием некоторых пероральных контрацептивов.
Факторы риска
Тромбоцитопеническая пурпура может обнаруживаться у детей и взрослых любого возраста, но существуют факторы, которые увеличивают риск развития этого состояния:
- принадлежность к женскому полу (у женщин тромбоцитопеническая пурпура встречается в три раза чаще чем у мужчин);
- недавно перенесенное инфекционное заболевание увеличивает риск развития болезни, особенно у детей;
- наследственность (заболевание у близких родственников повышает риск возникновения тромбоцитопении);
- частые стрессы.
Симптомы тромбоцитопенической пурпуры
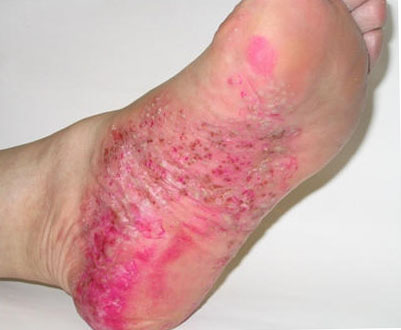
Болезнь Верльгофа в своем течении имеет три стадии:
- геморрагический криз – проявления выражены ярко, в анализе крови отмечается сниженный уровень тромбоцитов;
- клиническая ремиссия – внешние признаки тромбоцитопении угасают, но свойственные ей изменения в анализе крови все еще есть;
- клинико-гематологическая ремиссия – анализы приходят в норму, клинических признаков заболевания также нет.
Первые признаки тромбоцитопении появляются при снижении уровня тромбоцитов в крови ниже 50*109 /л, это происходит примерно спустя 2-3 недели после того, как воздействовал фактор вызвавший заболевание.
Острая тромбоцитопеническая пурпура
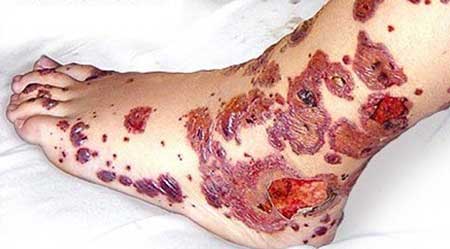
Заболевание начинается внезапно: на кожном покрове и на слизистых оболочках появляются кровоизлияния (см. фото выше), начинаются кровотечения, общее состояние ухудшается, кожа становится бледной, артериальное давление понижается.
Температура тела может достигать 38 градусов. Воспаляются и становятся болезненными лимфатические узлы.
Хроническая тромбоцитопеническая пурпура

Главный признак болезни – высыпания. Они появляются на коже и слизистых оболочках, болезненны, разные по размеру.
Высыпания могут быть нескольких видов:
- петехии (мелкие точки);
- вибекс (сыпь собирается в группы или полоски);
- крупные пятна, включающие и петехии и полоски.
Цвет свежих высыпаний пурпурный. Отцветающие» высыпания имеют желтый или зеленый цвет. Сыпь на кожных покровах моет быть влажной либо сухой.
В случае влажных высыпаний возможно кровотечение, особенно в ночное время.
Обычное расположение: на груди, животе, верхних и нижних конечностях, редко на лице и шее. В тоже время сыпь появляется на слизистых оболочках.
Некоторые локализации недоступны для осмотра без специального оборудования: барабанная перепонка, серозная оболочка мозга и других органов.
Важный симптом болезни – кровотечение различной интенсивности. Наиболее часто наблюдающиеся кровотечения:
- носовое кровотечение;
- из десен и в местах удаленных зубов;
- после операции по удалению миндалин;
- при кашле из дыхательных путей;
- из пищеварительного тракта с рвотными массами или мочой;
- маточное кровотечение.
Кровотечения возникают либо одновременно с кожными высыпаниями, либо после.
Температура тела при хронической тромбоцитопенической пурпуре не повышена, иногда наблюдается учащенное сердцебиение, у детей увеличиваются и становятся болезненными лимфатические узлы.
Тромботическая форма идиопатической тромбоцитопенической пурпуры.
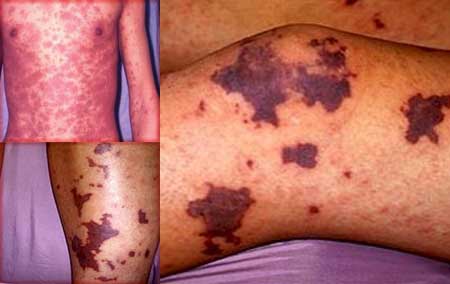
Эта форма заболевания является самой опасной из всех.
Характерно острое, спонтанное начало, злокачественное течение.
Вследствие образования гиалиновых тромбов нарушается кровоснабжение различных органов.
Идиопатическая тромбоцитопеническая пурпура (ИТП) тромботического типа характеризуется следующими симптомами:
- геморрагическая сыпь;
- лихорадка;
- острая почечная недостаточность (именно она является причиной летального исхода);
- судороги, нарушение чувствительность;
- желтуха;
- суставные боли;
- невроз, спутанность сознания, кома;
- аритмия;
- абдоминальные боли.
Диагностика
Для постановки диагноза болезнь Верльгофа проводится опрос и осмотр пациента. Для подтверждения наличия заболевания применяются лабораторные методы исследования крови, мочи и спинного мозга.
При хроническом течении гематологические показатели могут быть в пределах нормы.
В ходе опроса гематолог (врач, специализирующийся на болезнях крови) выясняет наличие в анамнезе факторов, способствующих развитию тромбоцитопенической пурпуры: инфицирование вирусами, прием медицинских препаратов, вакцинация, воздействие радиации и т.д.
Осмотр пациента выявляет характерный признак этого заболевания – геморрагическую сыпь на коже и слизистых оболочках. Также врач может провести ряд проб, дающих возможность выявить кровоизлияния в кожу:
- Манжеточная проба применяется у взрослых и детей от 3 лет. Пациенту надевают на руку манжету для измерения давления, если спустя 10 минут обнаруживаются точечные кровоизлияния, проба считается положительной.
- Проба жгута используется только у взрослых людей. При наложении медицинского жгута появляются кровоизлияния в месте давления.
- «Метод щипка» – после небольшого щипка образуется кровоподтек.
Общий анализ крови выявляет отклонения в уровне гемоглобина (анемия отмечается при значительной кровопотере), тромбоцитов. Коагулограмма крови показывает скорость свертывания крови, присутствие антитромбоцитарных антител, сниженную ретракцию сгустка или ее отсутствие. В общем анализе мочи обнаруживаются эритроциты.
В тяжелых случаях проводится биопсия красного костного мозга. При исследовании биоптата выявляется нормальное или повышенное содержание мегакариоцитов, наличие их незрелых форм.
В случае характерной клинической симптоматики, лечение можно начинать немедленно, не дожидаясь результатов лабораторных анализов.
Лечение болезни Верльгофа
Если тромбоцитопеническая пурпура не вызывает осложнений, отсутствуют выраженные кровотечения, показатели тромбоцитов в крови не ниже 50*109 /л, медицинская тактика заключается в наблюдении – лечения не требуется.
При снижении уровня тромбоцитов до 30-50*109 /л лечение необходимо пациентам из группы риска по развитию кровотечения (артериальная гипертония, язвенная болезнь желудочно-кишечного тракта).
При падении уровня тромбоцитов ниже 30*109 /л требуется срочная госпитализация.
Консервативная терапия

Консервативная терапия включает применение медицинских препаратов, они позволяют подавить аутоиммунные процессы и снижают сосудистую проницаемость:
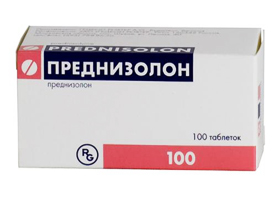
- глюкокортикостероиды (Преднизолон) уже в течение 1-2 недель дает эффект лечения;
- глобулины (Иммуноглобулин G), повышает уровень тромбоцитов;
- интерфероны (Интерферон A2) применяются, когда глюкокортикостероиды бессильны;
- цитостатики (Циклофосфан, Имуран, Винбластин, Винкристин и Азатиоприн);
- витамины PP и C, соли кальция, аминокапроновая кислота.
Для остановки наружного кровотечения используется гемостатическая губка, при внутреннем кровотечении вводятся препараты для остановки крови.
В случае тяжелого течения применяется плазмаферез – переливание компонентов крови, тромбоцитарной массы.
Хирургическое лечение
В некоторых случаях идиопатическая тромбоцитопеническая пурпура не поддается консервативной терапии, тогда проводится операция по удалению селезенки – спленэктомия.
Сразу наблюдается значительное улучшение, однако есть риск послеоперационных осложнений и значительно уменьшается сопротивляемость организма инфекционным заболеваниям.
Спленэктомия проводится по ряду показаний:
- длительность болезни более 1 года, 2-3 периода обострения, неэффективность глюкокортикостероидной терапии;
- противопоказания к приему адренокортикостероидов;
- рецидив тромбоцитопении после курса медикаментозной терапии;
- тяжелое течение идиопатической тромбоцитопенической пурпуры, кровоизлияния в жизненно-важные органы.
Средства народной медицины
Для лечения тромбоцитической пурпуры в дополнение к медицинским препаратам используют лечебные растения, обладающие кровоостанавливающими свойствами. Среди них:
- двудомная крапива;
- хвощ полевой;
- кровохлебка;
- пастушья сумка;
- кора калины;
- кислица;
- мелиса;
- пастушья сумка;
- женьшень;
- лапчатка гусиная.
Диета
Важно, чтобы употребляемая пища была чуть теплой или прохладной. Полезны свежие овощи и фрукты, но нужно следить, чтобы они не вызывали аллергической реакции.
Запрещены:
- соленые продукты;
- копченые;
- пряности;
- продукты быстрого питания;
- напитки: газированные, алкогольные, кофе.
Прогноз
У взрослых полным выздоровлением тромбоцитопеническая пурпура заканчивается в 75% случаев, у детей – в 90% случаев. Возникновение серьезных осложнений возможно только в остром периоде болезни.
Вероятность летального исхода при тромботическом варианте тромбоцитопенической пурпуры зависит от обширности поражения и степени поражения головного мозга, сердечно-сосудистой системы, почек и других органов.
Больным, имеющим в анамнезе эту патологию, необходимо постоянное врачебное наблюдение, исключение медицинских препаратов, негативно влияющих на свертываемость крови, пересмотр образа жизни и питания.
Профилактика
Профилактические мероприятия при тромбоцитопенической пурпуре направлены на предотвращение обострений. Они предусматривают поддержание уровня тромбоцитов и гемоглобина в крови и включают в себя:
- исключение аллергенов в продуктах питания (острое, жареное, алкоголь);
- отказ от медицинских препаратов, влияющих на агрегацию тромбоцитов (ибупрофен, препараты с кофеином, снотворные, аспирин);
- воздержание от длительного пребывания на солнце;
- ограничить вакцинацию, отказаться от антигриппозной вакцины;
- избегание контакта с инфекционными больными;
- избегание травмоопасных видов спорта;
- исключение жестких диет;
- сведение к минимуму стрессовых ситуаций.
После выписки из больницы, пациент встает на диспансерный учет по месту жительства – его наблюдает врач не менее 2 лет.
Однако большая доля ответственности за здоровье ложится на плечи пациента или его родителей, в случае заболевания ребенка.
Учитывая, что тромбоцитопеническая пурпура часто встречается у детей, очень важно обучение всей семьи правилам профилактики этого заболевания.
Видеозаписи по теме
Источник