Какая сыпь бывает при диабете

645 просмотров
28 апреля 2020
Добрый день, очень благодарна всем врачам, которые на прошлой неделе помогли решить проблему моей Мамы, ей намного лучше. Дай Бог им здоровья.Но у нас возникла ещё одна большая проблема с папой, он страдает сахарным диабетом 2 типа, постоянно пьет назначенные лекарства, но неделю назад появилась мелкая сыпь на ногах и зуд, начали принимать антигистамин и мазать подсушив. Мазями, чтобы облегчить состояние, папа терпел не говорил, чтобы не расстраивать маму, так как у нее очень плохое было состояние здоровье на прошлой неделе, но сегодня уже у него сил он мне показал, всё ноги покрыты сыпью и зудят очень сильно, мы только хоть чуть сегодня вздохнули, что маме стало получше, пожалуйста, помогите как-то, заранее огромное спасибо
На сервисе СпросиВрача доступна консультация эндокринолога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
Эндокринолог
Здравствуйте. Нужно фото. Сможете сделать и прикрепить?
Педиатр
Здравствуйте, а после чего появилась сыпь?
Какой уровень сахара.
Лоратадин или Эриус 10 мг , Энтеросгель дня 3 по столовой ложке.
Неотанин спрей – прекрасно убирает зуд.
Юлия, 28 апреля 2020
Клиент
Добрый день, сахар в среднем 8
Педиатр
Ноги не болят?
Чувствительность не нарушена?
Кровь посмотреть тромбоциты и на свёртываемость
Эндокринолог
Возможно у него нарушение кровообращения в ногах. Вы если сможете, сделайте УЗИ сосудов ног.
Эндокринолог
Если бы это была аллергия, высыпания были бы не только на ногах.
Педиатр
Здравствуйте сыпь сосудистая
Нужно сдать коагулограмму
Юлия, 28 апреля 2020
Клиент
Огромное спасибо за ответ
Эндокринолог
Пока смазывайте мазью троксевазин. УЗИ обязательно.
Юлия, 28 апреля 2020
Клиент
Огромное спасибо за ответ, дай Бог Вам здоровья, УЗИ делали 4 месяца назад, после этого врач советовал операцию, УЗИ делали были 2 трофические язвы, лечили 4 месяца пластыри с серебром спец пластыри, повязки, язвы смогли мы затянуть, но очень сильно зудят, он их смазывал неделю оказывается спиртом, становилось легче, но не надолго, чем можно снять зуд, посоветуйте, пожалуйста, и спиртом можно ли мазать он сушит
Эндокринолог
Спиртом нельзя ни в коем случае! Никакие спиртовые препараты, зеленка не используются при диабете! Промывать можно только водным раствором хлоргексидина или обычным физраствором. Зуд пробовать снимать гель фенистил. Нужно обязательно что-то решать с сосудами, иначе может возникнуть острое состояние.
Юлия, 28 апреля 2020
Клиент
Юлия, 28 апреля 2020
Клиент
Добрый вечер, можно ещё спросить, сыпь началась с живота, потом перешла на икры, поменяли лекарство от сах.диабета по назначению эндокринолога на джардинс, принимает около месяца, может быть от него? Сахар снижает лекарство, без него были очень высокие показатели
Эндокринолог
Срочно убирать джардинс! Это может быть осложнение в виде инфекции. Нужен антибиотик внутрь 7 дней, например супракс. Вместо джардинса можно янувия100 мг или галвус мет 50/1000.
Юлия, 29 апреля 2020
Клиент
Доброе утро,галвус пил долгое время, не подходит, вообще не снижал сахар, синим показатели были 13-15, а Янувия это как галвус? Метоформин пьет по 1000 3 раза в день, заранее спасибо за ответ
Эндокринолог
Янувия посильнее галвуса, хотя той же группы. Не поможет, добавляйте амарил 2 мг.
Эндокринолог
Осторожнее с мазью с серебром, у мужа слишком обширная сыпь и большое количество мази может вызвать острый цистит.
Юлия, 29 апреля 2020
Клиент
Наталия Владимировна, амарил тоже пил только назначали 4 мг с галвусом, не помогает, только Джардинс помогает, что же делать, помогите, пожалуйста
Юлия, 29 апреля 2020
Клиент
Можно ли попробовать так: пить Супракс, брызгать неотатанином, пить антигистамин и Энтеросгель??? Заранее спасибо за ответ
Эндокринолог
Пробуйте так. прием джардинса предполагает очень тщательную гигиену, купаться, подмыватья. Возможно были нарушения. также нужно пить много воды.
Юлия, 29 апреля 2020
Клиент
Наталия Владимировна, большое спасибо за ответ
Эндокринолог
Обращайтесь, если будут вопросы.
Юлия, 29 апреля 2020
Клиент
Наталия, Владимировна, огромное Вам спасибо и дай Бог Вам здоровья и всем кто Вам дорог
Эндокринолог
Юлия, 29 апреля 2020
Клиент
Наталия Владимировна, пожалуйста подскажите ещё вместо неотанина можно использовать спрей скин-кап, чтобы снять зуд, но там я посмотрела есть этанол, живём в военном городке в аптеке пока неотанина нет заказали, есть ещё дома цинковая мазь. Супракс купили выпил капсулу. Заранее спасибо за ответ
Эндокринолог
Цинковая мазь подойдет она подсушит и противовоспалительного действия.
Эндокринолог
Юлия, 29 апреля 2020
Клиент
Наталия Владимировна, огромное спасибо за помощь
Эндокринолог, Диетолог
Добрый день. Попробуйте цинковую мазь,пасту в сочетании с мазью с серебром( аргосудьфан) Подсушит,уменьшит зуд. С сахаром должно быть в допустимом диапазоне,при его повышении сыпь станет хуже.
Юлия, 28 апреля 2020
Клиент
Огромное спасибо, дай Бог Вам здоровья
Эндокринолог, Диетолог
И Вам и Вашей семье здоровья!
Педиатр, Терапевт
Здравствуйте. Попробуйте ЦИНОКАП, помогает. С уважением. Здоровья и удачи.
Юлия, 29 апреля 2020
Клиент
Оцените, насколько были полезны ответы врачей
Проголосовало 0 человек,
средняя оценка 0
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ – получите свою медицинскую консультацию онлайн.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально – задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
Кожа больных диабетом подвергается своеобразным изменениям общего характера. При тяжелом течении болезни она становится грубой на ощупь, тургор ее снижается, развивается значительное шелушение, особенно волосистой части головы. Волосы теряют свой блеск. На подошвах и ладонях возникают мозоли, трещины. Нередко развивается выраженное желтоватое окрашивание кожных покровов. Ногти деформируются и утолщаются.
Некоторые дерматологические проявления могут выступать в качестве «сигнальных признаков» еще не установленного диагноза «сахарный диабет». Как правило, о заболевании свидетельствуют кожный зуд, сухость слизистых и кожи, рецидивирующие кожные инфекции (кандидоз, пиодермии), диффузное выпадение волос.
Этиология кожных поражений при диабете безусловно связана с нарушениями углеводного обмена. Для предотвращения развития осложнений пациентам необходимо постоянно контролировать уровень сахара в крови. Чем ближе этот показатель к «недиабетическому», тем меньше вероятность появления и развития осложнений.
Сухость кожи при сахарном диабете
При повышенном уровне сахара (глюкозы) в крови организм больного диабетом выделяет избыточное количество мочи и теряет жидкость. Это значит, что обезвоживается и кожный покров: кожа становится сухой и шелушащейся. Нарушается работа сальных и потовых желез. Возникает неприятный зуд, образуются трещины, повышается риск развития кожных инфекций.
Соблюдение правил гигиены кожи позволяет предотвратить кожные поражения. Но больной коже не подходят обычные косметические средства, например, туалетное мыло: оно понижает кислотность кожи, уменьшая ее сопротивляемость к микробам. Поэтому умываться, мыть руки и ноги надо рН-нейтральным мылом. А лицо вообще лучше очищать водными лосьонами или косметическим молочком.
Большое внимание следует уделять коже кистей и стоп. Поддержание чистоты кожных покровов, использование специальных увлажняющих и смягчающих косметических средств является необходимой ежедневной процедурой для больных диабетом. Наиболее эффективными являются косметические средства, содержащие мочевину.
Гиперкератоз при сахарном диабете
Гиперкератоз (избыточное образование мозолей) является одной из основных причин образования диабетических язв. При ношении тесной обуви постоянное давление на определенное место может вызвать образование мозоли. Обычно они возникают на подошве (натоптыши), на верхней поверхности пальца, иногда — на боковой стороне и в межпальцевом промежутке. Образовавшаяся мозоль давит на кожу, вызывая кровоизлияние под ней, которое впоследствии может привести к образованию трофической язвы. Сухость кожи зоны пяток приводит к ее ороговению, появлению трещин, которые доставляют много неудобств при ходьбе и также могут инфицироваться.
Пациенты с сахарным диабетом должны носить удобную, лучше всего специальную ортопедическую обувь, чтобы избежать деформации стоп, образования мозолей и потертостей. Уже сформировавшуюся мозоль ни в коем случае нельзя срезать или распаривать ногу в горячей воде. Запрещено использовать мозольную жидкость и пластыри. Средством выбора в таких случаях являются специальные смягчающие и увлажняющие кремы, содержащие большое количество (около 10%) мочевины. Применять их лучше всего 2-3 раза в день: наносить на чистую кожу, желательно после обработки пемзой, и следить за тем, чтобы крем не попал в область между пальцами.
Трофические язвы при сахарном диабете
Диабетические язвы появляются, когда инфицированные ранки не были пролечены правильным образом. При образовавшихся трофических язвах больные сахарным диабетом проходят лечение в кабинете «Диабетической стопы». Общие принципы лечения заключаются в использовании современных перевязочных материалов (альгинаты, повязки из полиуретановой пены, гидрогели и т.п.), регулярной обработке раны не содержащими спирта антибактериальными средствами и грамотном применении антибиотиков.
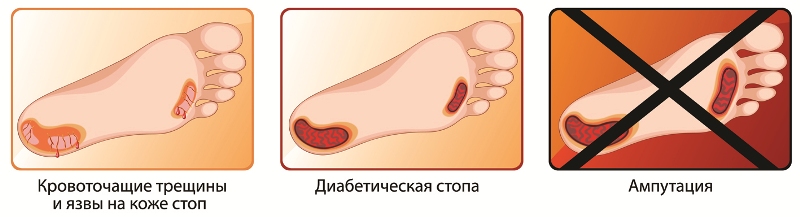
Инфицирование порезов и мелких поражений кожи при сахарном диабете
У больных сахарным диабетом зачастую возникает инфицирование кожи в местах инъекций инсулина и забора крови на анализ. Мелкие порезы кожи при подстригании ногтей также могут стать входными воротами инфекции. Из-за нарушения нервной проводимости (диабетическая нейропатия) у больных диабетом снижена болевая чувствительность, и даже серьезные повреждения кожи могут остаться незамеченными, что приведет в конечном итоге к инфицированию. Поэтому больные сахарным диабетом уделяют значительное внимание состоянию кожи, проходят специальное обучение по программе «Диабетическая стопа».
Для обработки мелких ранок ни в коем случае нельзя рекомендовать использовать спиртосодержащие растворы (йод, бриллиантовый зеленый) или раствор перманганата калия. Лучше всего обработать перекисью водорода, фурацилином, хлоргексидином или нанести специальные косметические средства, содержащие антибактериальные компоненты. При появлении признаков воспаления (его признаками являются покраснение, отек, болезненность) больному следует немедленно показаться врачу.
Грибковое поражение ногтей и кожи (микоз) при сахарном диабете
Источником грибковой инфекции является попадание на кожу возбудителей микозов. Ослабление иммунной защиты у больных диабетом приводит к тому, что грибок начинает активно размножаться. Поражения грибковыми инфекциями у больных с сахарным диабетом встречаются в 2 с лишним раза чаще, чем у здоровых людей.
Микоз ногтевой пластины (онихомикоз) проявляется изменением цвета ногтя, ее утолщением или расслоением. Утолщенный ноготь создает дополнительное давление на палец в обуви, в результате может образоваться диабетическая язва. Для уменьшения толщины ногтя пациенты с диабетом регулярно проводят механическую обработку пластины: шлифовку пилкой или пемзой.
Зуд, раздражение в складках кожи или в межпальцевом пространстве свидетельствуют о наличии грибкового поражения кожи. Для профилактики возникновения микозов кожи можно рекомендовать пациентам ежедневное применение косметических кремов, содержащих фунгицидные и антибактериальные комплексы. Грибковые инфекции прекрасно лечатся современными препаратами, как пероральными, так и для местного применения при условии, что они не повышают влажность между пальцами.
Для больных диабетом характерны повышенная потливость, нарушения терморегуляции, особенно в складках кожи, в результате чего возникают опрелости. Для предотвращения развития грибковой инфекции места с опрелостями рекомендуется обрабатывать тальком или профилактическими кремами, содержащими окись цинка.
Синдром диабетической стопы
Общеизвестно, что при диабете риск поражения стоп значительно выше, чем у других людей. Синдром диабетической стопы (СДС) — комплекс гнойно-деструктивных поражений нижних конечностей при диабете — является одним из серьезных осложнений сахарного диабета, часто приводящим к ампутации ноги. Достаточно красноречиво об этом свидетельствует хотя бы тот факт, что риск развития гангрены стоп у больных с диабетом выше в 10-15 раз.
При поражении периферических нервных окончаний кожа ног перестанет ощущать боль, изменения температуры, прикосновения. Это грозит высоким риском травмы. Больной может наступить на острый предмет, получить ожог, натереть ногу — и не почувствовать этого. Нарушения капиллярного кровотока (микроангиопатия) резко снижают способность раны заживать.
К проявлениям СДС относятся: трофические язвы; хронические, долго незаживающие гнойные раны; флегмоны стопы; остеомиелит костей стопы; гангрены одного или нескольких пальцев, всей стопы или ее части. Лечение диабетической стопы очень сложное и затратное, зачастую больные приходят к врачу уже на такой стадии развития осложнения, что спасти жизнь может только ампутация. Поэтому очень важно, чтобы пациенты знали, что раннее обращение к врачу, профилактика кожных поражений и осуществление ухода за ногами является необходимыми мероприятиями для предотвращения инвалидизации.
Забота о ногах при диабете значительно отличается от обычной гигиены у людей без сахарного диабета. Главным моментом лечения диабетической стопы является коррекция уровня сахара в крови, поэтому лечение проводит, как правило, хирург вместе с эндкринологом. Без коррекции углеводного обмена добиться хороших результатов в лечении инфекционных заболеваний кожи практически невозможно.
Для пациентов разработаны специальные правила по уходу за ногами, в поликлиниках работают кабинеты или отделения «Диабетической стопы».
Сегодня больные сахарным диабетом могут найти в аптеках все необходимое для специального ухода за кожей. Достаточный выбор дорогих импортных и эффективных, но доступных российских средств поможет сделать тщательный уход за кожей при сахарном диабете хорошей привычкой, улучшить качество жизни больных и избежать развития ряда серьезных осложнений.
Редакция благодарит специалистов компании АВАНТА за помощь в подготовке материала.
Источник
Восковидная кожа и ограничение подвижности суставов (хейроартропатия)
У 30% больных сахарным диабетом (СД) 1-го типа с длительностью болезни более 5 лет наблюдается безболезненное ограничение подвижности мелких и крупных суставов, которое коррелирует с выраженностью микрососудистых осложнений. У 30% больных СД 1-го типа с поражением суставов кистей обычно средней тяжести и тяжелым отмечается специфическое изменение дорзальной поверхности кожи кистей — уплотнение, утолщение, потеря эластичности и восковидность.
Полагают, что причиной этой патологии является накопление в соединительной ткани гликированного нерастворимого коллагена.
Специфическое лечение этой патологии отсутствует, но улучшение может наблюдаться при достижении идеального контроля гликемии, в частности, после трансплантации поджелудочной железы или на фоне лечения дозатором инсулина.
Склеродермия
При склеродермии утолщение кожи обусловлено накоплением гликозоаминогликанов, преимущественно гиалуроновой кислоты, в дерме. Склеродермия ассоциируется с моноклональной гаммопатией или предшествующей стрептококковой или вирусной инфекцией. Чаще встречается при длительно текущем СД 2-го типа, чем СД 1-го типа.
Пораженные участки могут быть незаметны на глаз, но типично изменение кожи в виде апельсиновой корки. Пальпаторное ощущение плотности кожи — наиболее характерный симптом. Уплотнение кожи может сочетаться с эритемой, что провоцирует ложный диагноз — резистентный к лечению целлюлит.
Поскольку типичная локализация поражения — верхняя часть спины и задняя поверхность шеи, то больные могут и не подозревать о наличии этой патологии. Но при объективном обследовании можно обнаружить ограничение подвижности шеи. Реже наблюдается другая локализация — лицо, плечи, грудная клетка, нижняя часть спины, язык. Очень редко вовлекаются миокард, мышцы или пищевод.
Специфическое лечение отсутствует. При выраженных симптомах назначают 12-недельный курс лечения псораленом в комбинации с ультрафиолетовым облучением пораженных участков кожи.
Диабетическая дермопатия
Диабетическая дермопатия проявляется множественными гиперпигментными пятнами на разгибательной поверхности нижних конечностей размером 0,5—2 см. Они округлой формы, нередко атрофичны и шелушатся. Никакими болезненными ощущениями эти изменения не сопровождаются. Причина — нарушение процесса заживления небольших поверхностных травм голени. Специфическое лечение отсутствует.
Липоидный некробиоз
При липоидном некробиозе на коже появляются красно-коричневые или фиолетовые пятна, которые постепенно увеличиваются и часто в центре имеют желтоватый оттенок. Кожа истончается за счет атрофии эпидермиса, и через нее просвечиваются дермальные и подкожные сосуды. Пораженные участки могут изъязвляться. Наиболее типичная локализация – на передней поверхности голени, но может наблюдаться и на черепе, лице и руках.
Липоидный некробиоз развивается относительно редко — у 0,1—0,3% больных диабетом и обычно на третьем-четвертом десятке жизни.
Абсолютно верифицированного лечения некробиоза пока не предложено. В небольших по объему исследованиях применялись: 1) местно глюкокортикоиды; 2) пентоксифиллин 400 мг 3 р./сут; 3) никотинамид 500 мг 3 р./сут; 4) дипиридамол 50—75 мг 3—4 р./сут + низкие дозы ацетилсалициловой кислоты 325 мг/сут. Однако в двойных слепых плацебо-контролируемых исследованиях комбинация двух последних препаратов оказалась неэффективной. При образовании язв в зоне липоидного некробиоза в нашей клинике достаточно успешно использовались промышленно производимые повязки для заживления ран у больных с диабетической стопой.
Диссеминированная кольцевидная гранулема
Кольцевидная гранулема проявляется кольцевидными или полукруглыми бляшками, которые формируют сливающиеся папулы цвета кожи, розового или красно-коричневого цвета. В центре кожа может быть нормального цвета или слегка эритематозная. Обычно поражаются конечности, но поражение может одновременно локализоваться и на туловище, что и называется генерализованной кольцевидной гранулемой. Диагноз ставят на основании исследования биоптата кожи. Генерализованная кольцевидная гранулема у 20% больных — первый признак ранее не диагностированного СД 2-го типа. В связи с этим у всех больных следует проводить направленный диагностический поиск СД, если ранее он не был выявлен.
Причина развития кольцевидной гранулемы неизвестна, проводится эмпирическое лечение, заключающееся в местном применении глюкокортикоидов (5 мг/мл триамцинолоновая мазь), топических ингибиторов кальциневрина (пимекролимус), перорально — никотиновой кислоты (500 мг 3 р./сут) и в тяжелых случаях — ультрафиолетового облучения на фоне приема псоралена или перорально гидроксихлорохина (200—400 мг/сут).
Ксантоматоз
Ксантоматоз кожи — одно из проявлений гиперлипидемии, представляет собой локальное накопление липидов в дерме. Различают туберозные, плоские, эруптивные ксантомы, ксантелазму (ксантома век). При ксантоматозе наблюдаются множественные безболезненные, симметрично расположенные папулезные, узловатые или бляшечные высыпания желтого цвета, иногда с бурым, фиолетовым оттенком, размером от 2 мм до 2 см и более, мягкой или плотной консистенции. В некоторых случаях высыпания сливаются между собой, образуя бляшки, имеющие дольчатое строение. Высыпания могут локализоваться на коже коленных и локтевых суставов, лица, шеи, ягодицах и других участках кожного покрова. Если гиперлипидемия связана с декомпенсацией диабета, то ксантомы исчезают на фоне адекватной сахароснижающей терапии. В противном случае добавление гиполипидемических препаратов, устраняющих гипертриглицеридемию, также излечивает ксантоматоз, за исключением ксантелазмы, которая только в 50% случаев связана с нарушением липидного обмена. Кроме того, нет четкой связи между развитием ксантелазмы и СД.
Акантоз черный
Акантоз черный (acanthosis nigricans) проявляется темно-коричневыми участками потемнения кожи в области шеи, подмышек, паха или под молочными железами. При этом если растянуть кожу, то между складками она белая. Кроме того, он также может локализоваться вокруг мелких суставов рук, челюсти и коленных суставов.
Акантоз может быть проявлением аденокарциномы ЖКТ, но чаще он сопровождает инсулинорезистентность и, соответственно, СД 2-го типа. Эпидермальная гиперплазия, наблюдаемая при этой патологии, как полагают, является результатом действия гиперинсулинемии на рецепторы инсулиноподобного фактора роста кератоцитов и фибробластов.
Снижение веса, ведущее и к снижению инсулинорезистентности, может уменьшить проявление акантоза. Лечение ограничивается местным применением таких средств, как третиноин (0,05—0,1%), препараты альфа-гидрокси-молочной или гликолиевой кислоты, которые оказывают косметологическое действие.
Диабетическая пузырчатка (диабетические буллы)
В редких случаях при СД появляются волдыри, обычно на нижних конечностях, причем в области неизмененной кожи и размером от нескольких миллиметров до сантиметров. Выделяют два типа поражения: 1) интрэпидермально расположенные волдыри, которые исчезают без образования рубца; 2) субэпидермальные волдыри, которые оставляют после себя атрофированную кожу и слабо выраженный рубец. Диабетическая пузырчатка чаще всего возникает у пожилых больных с длительно текущим диабетом и явлениями диабетической периферической нейропатии. Лечение местное и заключается в дренировании волдыря.
Некролитическая мигрирующая эритема
Причиной некротизирующей мигрирующей эритемы является глюкагонома, которая развивается из альфа-клеток поджелудочной железы. Гиперглюкагонемия, сопутствующая этой опухоли, вызывает СД. В связи с этим обнаружение такой кожной патологии у больного СД должно быть поводом для поиска глюкагономы.
Некролитическая мигрирующая эритема проявляется циклическими эритематозными высыпаниями, отличительной особенностью которых является образование поверхностных волдырей по краям активной зоны, быстро исчезающих. Сыпь сопровождается жжением или зудом. Характерна локализация в местах трения: на нижней части живота, в области паховых складок, ягодиц, бедер, половых органов.
Кроме кожных проявлений и диабета, у больных могут наблюдаться глоссит, анемия, снижение веса и понос.
Гистологически выявляется некроз верхних слоев эпидермиса с отеком и некротизированными кератиноцитами.
Диагноз некролитической мигрирующей эритемы устанавливают на основании клинических проявлений, данных гистологического исследования и повышенного уровня глюкагона в крови до 700—7000 нг/мл. Примерно у 50% больных к моменту установления диагноза имеются метастазы в печень.
Лечение заключается в хирургическом удалении глюкагономы. Удовлетворительные результаты получены от применения дакарбазина. При метастазах проводят химиотерапию стрептозоцином. На ранних этапах заболевания эффективно парентеральное введение аминокислот, уровень которых при этом заболевании обычно снижен.
Источник