Полиморфизм сыпи истинный ложный
При наличии одного вида первичного морфологического элемента кожных сыпей (например, только папул или только пузырей) говорят о мономорфном характере сыпи. В случае одновременного существования разных двух и более первичных элементов (например, папул, везикул, эритемы) сыпь называется полиморфной (например, при экземе).
В отличие от истинного различают также ложный (эволюционный) полиморфизм сыпи, обусловленный возникновением различных вторичных морфологических элементов (экскориаций, чешуек, трещин и др.), придающих сыпи пестрый вид.
Физические и курортные факторы в терапии дерматозов
Метод | Характеристика | Основные показания |
Теплолечение | Припарки. Горячие ванночки. Аппликации парафина и озокерита | Хронические воспалительные дерматозы с резкой инфильтрацией кожи |
Криотерапия | Криомассаж снегом угольной кислоты или жидким азотом | Розацеа. Зудящие дерматозы |
Криодеструкция снегом угольной кислоты или жидким азотом | Бородавки. Опухоли | |
Токи УВЧ (ультравысокой частоты) | Местное воздействие (рассасывающее, бактериостатическое, иммуностимулирующее) | Фурункул. Гидраденит |
Косвенное воздействие (на нервные ганглии шеи и поясницы) | Зудящие дерматозы. Алопеции | |
Токи КВЧ (крайне высокой частоты) | Общая неспецифическая стимуляция всех восстановительных процессов. Иммуностимуляция | Атопический дерматит. Угревая болезнь. Ангииты |
Диатермический ток. Гальванический ток | Прижигание, разрушение тканей раскаленной платиновой петлей (гальванизация, диатермокоагуляция) | Гипертрихоз. Бородавки. Доброкачественные опухоли |
Ультразвук | Прямое воздействие для рассасывания инфильтрации, уменьшения зуда | Глубокие пиодермиты. Очаговый нейродермит. Склеродермия |
Косвенное воздействие (на спинномозговые корешки) для коррекции вегетативных расстройств | Зудящие дерматозы | |
Ультрафиолетовые лучи | Очаговые и общие облучения для стимуляции восстановительных процессов, бактерицидного действия, рассасывания инфильтрации, обезболивания | Пиодермиты. Опоясывающий герпес. Угревая болезнь. Псориаз |
Фотохимиотерапия (ПУВА-терапия) | Общее или местное облучение кожи длинноволновыми ультрафиолетовыми лучами зоны А (315-400 нм) через 2 ч после приема фотосенсибилизатора (пувалена, ламадина, аммифурина) или смазывания кожи его раствором | Псориаз. Красный плоский лишай. Лимфомы кожи |
Селективная фототерапия (СФТ) | Облучение кожи ультрафиолетовыми лучами (280-315 нм) | Псориаз. Красный плоский лишай |
Рентгеновские лучи | Чаще используются очаговые облучения пограничными (сверхмягкими) лучами для иммунодепрессивного и цитостатического воздействия | Лимфомы кожи. Опухоли. Очаговый нейродермит. Келоиды |
Лазерное излучение | Чаще используют гелий-неоновые лазеры малой мощности для стимулирования восстановительных процессов, уменьшения зуда | Язвенные ангииты. Склеродермия. Герпесы. Алопеции. Зуд кожи |
Магнитное поле | Очаговые воздействия для улучшения микроциркуляции, уменьшения зуда, ускорения репаративных процессов | Экзема. Очаговый нейродермит. Склеродермия |
Кислородотерапия | Гипербарическая оксигенация в барокамере для снятия гипоксии | Ангииты кожи. Склеродермия. Диффузный нейродермит. Хроническая пиодермия |
Озонотерапия | Общее и местное использование кислородно-озоновой смеси для активизации восстановительных процессов | Экзема. Ангииты кожи. Язвенные пиодермиты |
Включение в терапевтический цикл различных курортных факторов делается после купирования рецидива болезни (в периоде реабилитации) при полном или почти полном отсутствии высыпных элементов.
Курортные факторы включают
1. климатотерапию: влияние климата на течение отдельных дерматозов может быть радикальным. Например, полное излечение атопического дерматита без последующих рецидивов, как правило, возможно только при длительной климатотерапии (безвыездное проживание в теплом сухом климате не менее 3 лет). Некоторые формы псориаза и экземы полностью проходят при постоянном проживании в подходящей климатической зоне, которую можно подобрать чисто эмпирически. Кратковременная климатотерапия (1 -2 мес) обычно лишь удлиняет ремиссии.
2.бальнеотерапию – лечение минеральными ваннами: сульфидными, радоновыми. Весьма эффективна при многих кожных болезнях (экземе, нейродермите, псориазе, склеродермии).
3. гелиотерапию: в виде дозированных воздушных ванн в условиях курортов средней и южной полосы. Она хорошо сочетается с талассотерапией (морскими купаниями).
4. пеллоидотерапию:(аппликации лечебных грязей) при упорных воспалительных дерматозах с резкой инфильтрацией кожи в очагах поражения (хроническая экзема, нейродермит, псориаз)
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Клинико-морфологическая характеристика элементов кожной сыпи
Диагностика кожных болезней, кроме жалоб, анамнеза жизни и болезни, основывается, главным образом, на морфологических элементах кожных сыпей. Поэтому знание их является основным в практике дерматовенеролога.
Морфологические элементы делятся на первичные, возникающие на неизменённой коже, и вторичные, образующиеся в процессе эволюции первичных элементов. Первичные морфологические элементы подразделяются на инфильтративные – пятно, папула, бугорок, узел и экссудативные – пузырёк, пузырь, гнойничок, волдырь.
Сыпи бывают мономорфные, когда в очагах поражения имеются какие-нибудь первичные морфологические элементы одного типа (папулы при псориазе, бугорки при туберкулезной волчанке, пузыри при вульгарной пузырчатке).
Полиморфные высыпания характеризуются наличием на кожном покрове одновременно нескольких первичных элементов разного вида (при экземе, экссудативной многоформной эритеме, герпетиформном дерматите Дюринга – пятно, пузырьки, волдыри). Кроме того, имеется понятие истинного и ложного полиморфизма. Истинный полиморфизм характеризуется наличием в очагах поражения одновременно нескольких первичных морфологических элементов (пузыри, пузырьки, папулы или волдыри при дерматите Дюринга). Ложный или эволютивный полиморфизм проявляется наличием в очагах поражения множества морфологических элементов, но первичный элемент один, а остальные как стадии развития этого первичного элемента (пустулы, гнойные корочки, эрозии, язвы, рубчики при фурункулезе).
Первичные полостные элементы
Пузырек (vesicula) образуется в результате спонгиоза или вакуольной и баллонирующей дегенерации, исходит из эпидермиса, размером до 5 мм в диаметре. При вскрытии образуется эрозия, которая покрывается корочкой, после себя оставляет пигментацию или исчезает бесследно (экзема, простой пузырьковый лишай, опоясывающий лишай и др.).
Пузырь (bulla) – размер больше 5 мм в диаметре, полушаровидной или плоской формы, содержимое может быть геморрагическим, мутным или серозным. Локализация – интроэпидермальная (при вульгарной пузырчатке), субэпидермальная (дерматит Дюринга).
Гнойничок (pustula) может располагаться во всех слоях кожи. Эпидермальные пустулы после вскрытия образуют эрозии, которые покрываются гнойными корочками, после себя рубца не оставляют (стрептодермия). Пустулы, исходящие из собственно кожи или подкожно-жировой клетчатки, после вскрытия образуют язвы, которые оставляют рубцы (фурункул, карбункул, гидраденит). Фолликулярные пустулы связаны с волосяным фолликулом и пронизаны в центре волосом (фурункул). При стрептококковом поражении первичные элементы сыпи – фликтены (вялые пузыри) не связаны с волосяными фолликулами.
Неполостные первичные морфологические элементы
Пятно (macula) характеризуется изменением окраски кожи. Различают сосудистые и пигментные пятна.
Сосудистые пятна исходят из сосочкового слоя дермы, образуются за счет расширения сосудов (розеола, эритема, телеангиоэктазии), исчезают при надавливании (токсикодермия, экзема, дерматит, сифилис) или нарушения целостности сосудистой стенки (кровоизлияния) – петехии, пурпура, экхимозы, вибицес (линейные кровоизлияния), гематома. Эти пятна при надавливании не исчезают, разрешаются бесследно. К сосудистым пятнам также относятся и сосудистые невусы.
Пигментные пятна образуются в результате нарушения пигментообразования, исходят из эпидермиса (пигментные невусы, веснушки, меланодермия, пеллагра, болезнь Аддисона).
Искусственные пятна возникают при введении в кожу красящих веществ (татуировка).
Папула, или узелок (papula) возникает в результате скопления клеточного инфильтрата, или за счет разрастания тканей кожи, или отложения в ней продуктов обмена (холестерина). Различают эпидермальные папулы, образующиеся вследствие акантоза (юношеские бородавки), дермальные – за счет клеточного инфильтрата в сосочковом слое дермы (сифилитическая папула). Эпидермо – дермальная папула образуется в результате акантоза в эпидермисе и клеточного инфильтрата в сосочковом слое (красный плоский лишай, псориаз). По величине бывают милиарные (маковое зернышко), лентикулярные (величиной с чечевицу), нуммулярные (напоминают форму монеты). Папулы крупных размеров называются бляшками. По форме различают полушаровидные (контагиозный моллюск, вторичный сифилис), конусовидные (лихеноидный туберкулез кожи) и плоские (красный плоский лишай). После разрешения папул остаются вторичные пятна, впоследствии исчезающие, рубцов не оставляют (за исключением папуло – некротического туберкулеза кожи).
Бугорок (tuberculum) возникает в дерме за счет ограниченного продуктивного воспаления – гранулемы, возвышается над уровнем кожи, плотной, тестоватой или мягкой консистенции. Элемент может некротизироваться или рассасываться, но после себя всегда оставляет рубцы или рубцовую атрофию (туберкулез кожи, третичный сифилис, лепра).
Узел (nodus) – крупное шаровидное образование, расположенное в глубоких слоях дермы и подкожной клетчатке, образуется в результате формирования клеточного инфильтрата (инфекционная гранулема). Бывают узлы воспалительного характера (туберкулез, лепра, лейшманиоз, сифилис, узловатая эритема) и опухолевидные, не воспалительные (фиброма, липома, новообразования). При распаде узлов образуются язвы, заживающие рубцом.
Волдырь (urtica) – островоспалительный, экссудативный, бесполостной элемент, располагающийся в сосочковом слое дермы, образуется за счет ограниченного отека сосочкового слоя. Цвет от розово-красного до фиолетово-белого, размером от горошины до ладони, разрешается бесследно. Волдырями проявляется крапивница, токсикодермия, дерматит Дюринга.
Из эпидермиса исходят папулы, везикулы, пустулы, пузыри, пигментные пятна. Из собственно кожи исходят папулы, бугорки, сосудистые пятна, волдыри, пустулы, из подкожной клетчатки – глубокие пустулы, узлы.
Вторичные морфологические элементы
Пятно (maculа) возникает на месте рассосавшихся папул, после пузырьков, пузырей, эпидермальных пустул. Гипопигментные пятна образуются в связи с уменьшением содержания в коже меланина.
Чешуйка (squama) – отторгающаяся клетка рогового слоя, образуется чаще всего в результате паракератоза (псориаз). По величине чешуйки бывают муковидные, отрубевидные, мелко – и крупнопластинчатые, могут образовываться и при явлениях гиперкератоза (дискоидная красная волчанка).
Корка (crusta) образуется при подсыхании экссудата на месте пузырьков, пустул, пузырей, а также отделяемого язв, эрозий, трещин, экскориаций, бугорков, гум. Корки бывают серозные, гнойные, серозно-гнойные, кровянистые.
Эрозия (erosio) – дефект кожи в пределах эпидермиса после вскрытия пузырьков, пузырей, поверхностной пустулы. После заживления рубцов не оставляет.
Язва (ulcus) – дефект кожи в пределах собственно кожи, подкожной клетчатки и глублежащих тканей. Возникает при распаде бугорков, узлов и всегда оставляет после себя рубец.
Рубец (ciatrix) – соединительно-тканное образование на месте глубокого дефекта кожи. Различают рубцы плоские, гипертрофические, или келлоидные, и атрофические. После себя рубцы оставляют бугорки, узлы, глубокие пустулы (сифилис, туберкулез кожи, фурункул, карбункул).
Экскориация, или ссадина, образуется в результате расчесов при чесотке, зудящих дерматозах, дерматозе Дюринга, экземе и других кожных болезнях. Поверхностные экскориации заживают бесследно, глубокие – оставляют рубцы.
Трещина (rhagades) образуется обычно в складках кожи в области паховых и подмышечных впадин, в углах рта, под грудными железами при воспалительной инфильтрации, сухости, гиперкератозах. Поверхностные трещины заживают бесследно, глубокие – оставляют рубцы.
Лихенификация (lichenificatio) – утолщение кожи с усилением ее рисунка и выраженными кожными бороздками, гиперпигментацией и сухостью. Лихенификация развивается при хронических воспалениях, обычно сопровождается зудом (нейродермит, хроническая экзема).
Вегетация (vegetatio) – разрастание сосочков дермы и эпидермиса, ведущее к возникновению папилломатозных образований (вегетирующая пузырчатка, остроконечные кондиломы, при язвенных процессах).
Источник
Статьи
Н. М. Зайкова, к. м н., зав. 4 инфекционным отделением,
Детская городская клиническая больница №9 им. Г. Н. Сперанского, г. Москва
Высыпания на коже имеют большое значение в диагностике инфекционных болезней. Это обусловлено тем, что высыпания встречаются при многих инфекционных заболеваниях, кроме того, их можно заметить уже при первом осмотре пациента. Сыпь представляет собой очаговую реакцию кожи или слизистой оболочки на действие микробов или их токсинов, возникающую под действием гистаминоподобных веществ (аллергическая сыпь). Эта реакция обусловлена первичным поражением кожных сосудов (гиперемия), с последующим развитием воспаления (инфильтрат, гранулема, некроз).
Ключевые слова: дети, вирусная инфекция, экзантемы
Key words: children, virus infection, exanthema
Экзантемы при инфекционных заболеваниях весьма разнообразны. Они различаются по характеру отдельных элементов сыпи, локализации, срокам появления, этапности высыпания, динамики развития отдельных элементов и т. д. Все эти особенности учитываются при проведении дифференциальной диагностики [1].
Клинический пример:
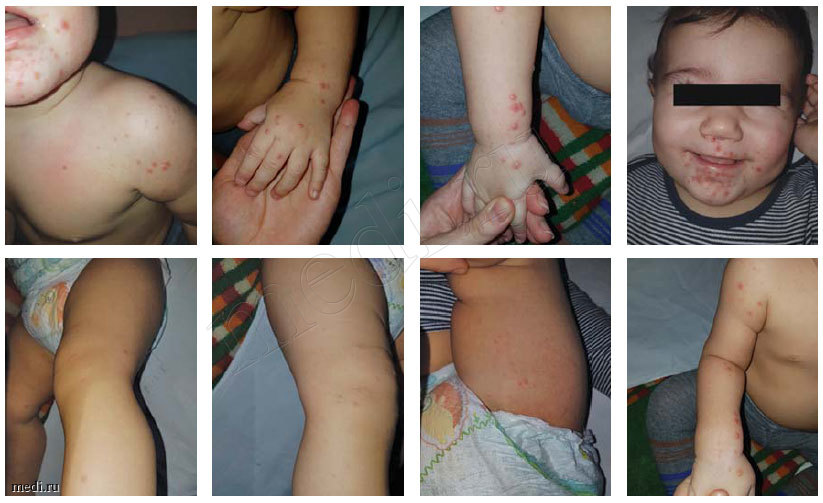
Больной А., 9 месяцев – находился в инфекционном боксовом отделении Детской городской клинической больницы №9 им. Сперанского Г. Н. г. Москвы с диагнозом: «ОРВИ. Вирусная микст-инфекция (энтеровирусная инфекция, cytomegalovirus, Herpes-virus VI). Герпангина».
В стационар доставлен бригадой скорой помощи с жалобами на жидкий стул, повышение температуры до фебрильных цифр, папулезно – везикулезные высыпания на лице, шее, воротниковой зоне, конечностях.
Из анамнеза жизни известно, что ребенок от 2-й беременности, протекавшей без особенностей. Роды 2-е, срочные, самостоятельные. Масса при рождении 3830 г, длина 53 см. Закричал сразу, оценка по Апгар 8/9 баллов. К груди приложен на 1-е сутки. БЦЖ, гепатит VI в роддоме. На грудном вскармливании, прикормы по возрасту. Период новорожденности без особенностей. Психомоторное развитие соответствует возрасту. Привит по индивидуальному графику. Аллерго-анамнез не отягощен. Наследственность не отягощена. Болеет острыми респираторными вирусными инфекциями редко. Эпидемиологический анамнез: не отягощен.
Анамнез заболевания: ребенок заболел остро 2 дня назад. Заболевание началось с фебрильной лихорадки. Получал симптоматическую терапию, на фоне которой состояние улучшилось. Однако на 2-й день от начала заболевания вновь отмечался подъем температуры до 40°С, многократный жидкий стул (до 6 раз за сутки), появилась пятнисто-папулезная сыпь в области левого плеча, вокруг рта, на нижних и верхних конечностях, единичные элементы на спине.
При первичном осмотре: состояние средней тяжести, симптомы интоксикации выражены умеренно. Температура тела при осмотре 36,8 °С, частота дыхания 28, частота сердечных сокращений – 130 в минуту. Самочувствие не страдает, активный. Аппетит снижен. Воду пьет плохо. Рвоты нет.
Кожные покровы бледно-розовые, папулезно-везикулезная сыпь вокруг рта, на шее, воротниковой зоне, конечностях. Конъюнктивы не гиперемированы.
Подкожно-жировой слой выражен достаточно, распределен равномерно. Тургор тканей сохранен. Костно-мышечная система без видимой патологии, область суставов не изменена, движения в полном объеме. Периферические лимфатические узлы пальпируются шейные, подчелюстные, плотноэластичные, безболезненные, не спаянные с окружающей тканью, кожа над ними не изменена. Дыхание через нос не затруднено, слизистое отделяемое отсутствует. Над легкими перкуторно легочный звук. Дыхание пуэрильное, проводится во все отделы, хрипов нет. Область сердца визуально не изменена. Границы сердца в пределах возрастных норм. Тоны сердца звучные, ритмичные. Стенки зева ярко гиперемированы. Миндалины умеренно отечны, увеличены до II степени, везикулезные серо-белые элементы в лакунах и на дужках. Язык влажный, чистый. Живот обычной формы, мягкий, участвует в акте дыхания, доступен глубокой пальпации, безболезненный. Печень у края реберной дуги, при пальпации край печени эластичной консистенции, безболезненный, селезенка не пальпируется. Стул со слов оформленный, без примесей. Область почек не изменена. Мочится со слов достаточно.
Наружные половые органы развиты правильно, по мужскому типу, без признаков воспаления. Нервная система в сознании, менингеальных симптомов нет (см. приложение).
Данные лабораторного обследования: общий анализ крови – Hb 107, эритроциты 4,50, лейкоциты 20,1* 109, тромбоциты 421 тыс/ мкл, эозинофилы 0,12, СОЭ 30 мм/ч.
По данным общего анализа мочи патологии не выявлено.
По данным биохимического анализа крови все показатели (К, Са, Р, общий белок, билирубин, АЛТ, АСТ, мочевина, СРБ): незначительное повышение АЛТ – 54 г/л, повышение С- реактивного белка до 15,6 мг/л. Посев из зева и носа на дифтерию -коринебактерии дифтерии не обнаружены. Исследование кала на энтеробиоз отрицательно. Исследование кала на яйца гельминтов, простейшие отрицательно. Мазок из зева на вирусы гриппа А, В -отрицательно.
В ПЦР мазка из зева на вирусы герпеса 1, 2, 6 типов, Varicella-Zoster virus, ЭБВ, ЦМВ, энтеро-вирус: Enterovirus (+++), Cytomegalovirus (+++), Herpes-virus VI (++).
Учитывая сыпь на лице, шее, воротниковой зоне, верхних и нижних конечностях, необходимо проводить дифференциальную диагностику между вирусными экзантемами, а именно энтеровирусной инфекции и герпес-вирусной инфекцией.
Пятнистые, пятнисто-папулезные экзантемы
Энтеровирусная экзантема (эпидемическая экзантема), вызываемая вирусами ЕСНО, Коксаки А и В
Наиболее часто встречается у детей первых лет жизни. Ведущий симптом – полиморфная сыпь: пятнистая или пятнисто-папулезная, розовая, может быть мелкоточечная. Сыпь появляется одномоментно на неизмененном фоне кожи на 1-2-й день заболевания на фоне лихорадки или после ее снижения (3-4-й день заболевания). Преимущественная локализация экзантемы – на коже лица и туловища, реже на конечностях. Сыпь сохраняется 1-2 дня, исчезает бесследно. Характерна высокая лихорадка, которая может носить двухволновый характер; умеренно выраженные симптомы интоксикации. Для диагностики имеют значение другие формы энтеровирусной инфекции, сочетающиеся с экзантемой: энтеровирусная лихорадка, энтеровирусная диарея, герпангина, эпидемическая миалгия, серозный менингит, респираторная, паралитическая, энцефалическая, поражение глаз (геморрагический конъюнктивит, увеит), энтеровирусные инфекции сердца, диабет [5, 6].
Синдром «рука-нога-рот» является патогномоничным для энтеровирусной инфекции, вызываемый вирусом Коксаки А (5, 10, 16 серотипы)
Характерна экзантема: пятна-папулы и везикулы диаметром 1-3 мм, окруженные венчиком гиперемии. Сыпь располагается в межфаланговых сгибах с ладонной и тыльной стороны кистей, на стопах, на коже носогубного треугольника и ягодичной области. Экзантема появляется на 3-й день заболевания на фоне умеренно выраженных симптомов интоксикации и лихорадки. Одновременно с экзантемой возможно появление везикул на слизистой оболочке языка, щек и небных дужек, быстро превращающихся в небольшие эрозии (герпангина – везикулезный стоматит, см. рис. 1)
Для дифференциальной диагностики имеет значение сочетание везикулезной экзантемы с другими клиническими формами энтеровирусной инфекции: энтеровирусная лихорадка, респираторная, энтеровирусная диарея, эпидемическая миалгия, серозный менингит, паралитическая, энцефалическая, поражение глаз (геморрагический конъюнктивит, увеит), энтеровирусные инфекции сердца, диабет [5, 6].
Внезапная экзантема (шестая болезнь «псевдокраснуха»), вызываемая ВГЧ VI типа
Синдром экзантемы характеризуется появлением пятнистых, бледно-розовых, не сливающихся элементов диаметром 2-5 мм. Сыпь располагается на неизмененном фоне кожи. Экзантема появляется на 3-5-й день болезни на фоне критического снижения температуры. Высыпания возникают одномоментно. Локализация сыпи преимущественно на туловище, шее, в меньшой степени на лице и конечностях. Экзантема сохраняется в течение 2-3 дней, исчезает бесследно. Для диагностики внезапной экзантемы необходимо учитывать другие характерные признаки инфекции ВГЧ-VI типа: острое начало, быстрое повышение температуры до 38-40°С, умеренные симптомы общей интоксикации, слабо выраженный респираторно-катаральный синдром. Возможна генерализованная лимфаденопатия (преимущественно шейной, подмышечной и паховой групп). Заболевание может начаться с фебрильных судорог [3, 7].
Эпштейна – Барр вирусная инфекция (ВГЧ IV типа)
Экзантема возникает в 16-25% случаев. Сыпь полиморфная: пятнистая, пятнисто-папулезная, розеолезная. Появляется на 3-14-й день заболевания, сохраняется 4-10 дней, возможно появление вторичных элементов сыпи в виде пигментации. У детей, получающих ампициллин, сыпь возникает в 90-100% случаев, она более интенсивная и яркая. Для диагностики имеет значение другие клинические признаки ВГЧ IV типа: длительная лихорадка, генерализованная лимфаденопатия, гепато-спленомегалия, синдром тонзиллита, атипичные мононуклеары в общем анализе крови.
На третьи сутки от начала высыпаний.

ВЕЗИКУЛЕЗНЫЕ ЭКЗАНТЕМЫ
Ветряная оспа
Для ветряной оспы характерна везикулезная сыпь. Везикулы однокамерные, округлые или овальные, 0,2-0,5 см в диаметре, окружены венчиком гиперемии, расположены поверхностно на неинфильтрированном основании. Содержимое везикул прозрачное Сыпь появляется на 1-2-й день заболевания, толчкообразно с промежутками в 1-2 дня. Характерен «ложный полиморфизм сыпи» – наличие на коже элементов сыпи на разных стадиях развития: макулы, папулы, везикулы, корочки. Сыпь локализуются на лице, волосистой части головы, туловище и конечностях. Возможно появление энантемы (элементы сыпи в полости рта, на конъюнктиве глаз, половых органов), в те же сроки, что и экзантемы.
Процесс продолжается 1-3 недели с формированием вторичных элементов в виде нежного рубчика. Для дифференциальной диагностики имеет значение отсутствие сыпи на ладонях и подошвах, локализация везикул на волосистой части головы, волнообразный характер лихорадки (появление новых высыпаний сопровождается повышением температуры), умеренно выраженные симптомы интоксикации [2, 8].
Простой герпес (ВГЧ I-II типа)
Герпетическое поражение кожи – наиболее частая форма ВГЧ I-II типа. Характерны высыпания в виде сгруппированных, мелких (до 0,1 см в диаметре), напряженных пузырьков, на отечном гиперемированном основании. Сыпь локализуется преимущественно на коже вокруг рта, крыльев носа, ушных раковин, красной кайме губ. Могут быть высыпания на слизистой оболочке полости рта, гортани, на миндалинах, конъюнктиве. Частое клиническое проявление ВГЧ I-II типа у детей в возрасте от 6 месяцев до 3 лет в виде стоматита или гингиостоматита. Поражения кожи могут быть локализованные или распространенные, возможны повторные подсыпания. Появлению высыпаний предшествует гиперестезии, зуд, жжение, покалывания. После вскрытия или высыхания пузырьков образуются вторичные элементы в виде корочек. Очаги исчезают на 7-9-й день.
Генерализованная форма герпеса – герпетическая экзема: возникает у детей с атопическим дерматитом, дерматозами. Характерно появление обильной, везикулезной сыпи на местах экзематозно измененной кожи, быстро распространяющейся на непораженную кожу. Нередко элементы сыпи сливаются, вскрываются с образованием сплошной корки. Вторичные элементы сыпи после отторжения корки в виде розовых пятен или рубцовых изменений. Характерна высокая лихорадка, выраженный синдром общей интоксикации. Улучшение состояния и нормализация температуры на 7-10-й день болезни [3, 4, 7].
СПИСОК ЛИТЕРАТУРЫ
- Рациональная фармакотерапия инфекционных болезней детского возраста. Руководство для практикующих врачей. / Под редакцией Романцова М. Г., Сологуб Т. В., Ершова Ф. И. – Москва: «Литтера» – 2009 – 445 с.
- Дроздов В. Н., Новиков А. И., Оберт А. С., Белан Ю. Б. Экзантематозные инфекции у детей. Лекции для врачей интернов. – М.: Медицинская книга, 2005. – 217 с.
- Справочник по инфекционным болезням у детей / Под ред. Лобзина Ю. В. – СПб: СпецЛит, 2013. – 591 с.
- Учайкин В. Ф. Руководство по инфекционным болезням у детей. – Москва: «ГЭО-ТАР-Медиа». – 1998. – 809 с.
- Эпидемиологический надзор и профилактика энтеровирусной (неполио) инфекции. Методические указания МУ 3.1.1.2363-08. – 2008.
- Анохин В. А., Сабитова А. М., Кравченко И. Э., Мартынова Т. М. Энтеровирусные инфекции: современные особенности // Практическая медицина. Педиатрия. – №9 (85). – 2014. – С. 52-59.
- Каражас Н. В., Малышев Н. А., Рыбалкина Т. В., Калугина М. Ю. и др. Современные аспекты герпесвирусных инфекций. Методические рекомендации. – М.: Спецкнига, 2012. – 128 с.
- Ветряная оспа в современных условиях. Медицинское пособие / Под ред. Лобзина Ю. В. -СПб, 2012. – 30 с.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Источник