Сыпь грудничка недостаток кальция
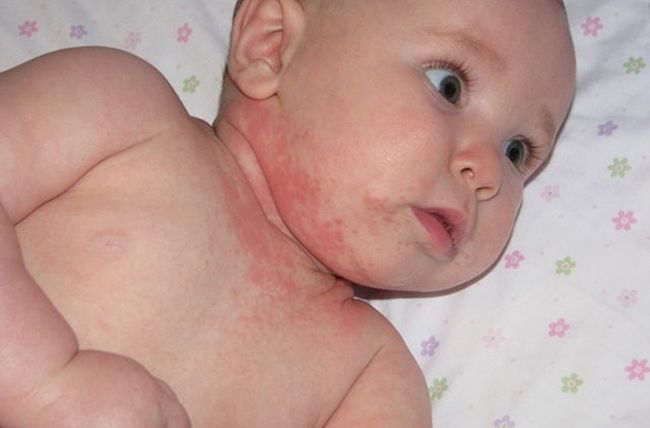
Нехватка кальция у ребенка – гипокальциемия – сниженное, по сравнению с нормой, содержание элемента кальция в детском организме. Кальций является одним из важнейших веществ, необходимых для нормального развития малыша, а именно: костно-связочного аппарата, нормального развития зубочелюстно-лицевой системы, для координированной и слаженной работы мышц. Когда его не хватает – это может привести к серьезным заболеваниям вышеперечисленных систем, что задержит развитие и рост грудничка.
Почему возникает?
При нормальном течении шести месяцев жизни ребенка до года он получает кальций из естественного для себя источника пищи – из грудного молока матери. Возможно применение специальных детских смесей, которые в своем составе также содержат данный макроэлемент. После полугода ребенку можно давать прикорм – каши, овощи и фрукты.
Начиная с восьми месяцев, малыш может употреблять молочные продукты – это молоко, кефир, ряженка, творог, сыр. Именно эти продукты крайне необходимы малышу для получения нормального количества кальция.
Немаловажным является наряду с данными продуктами употребление ребенком и пищи, богатой витаминами D и C. Это – растительное масло, зелень, ягоды, овощи, фрукты. Тогда не только поступление, но и усвоение кальция будет достаточным для ребенка.
Нормальные цифры кальция у ребенка:
- 400–500 мг в сутки у малышей до 6 месяцев;
- 500–700 мг в сутки у детей до года;
- 700–1000 мг у детей до десяти лет.
Как развивается?
Вышеперечисленный витамин группы D является основным веществом, необходимым для нормального усвоения кальция тех клеток организма, для которых он важен. Синтез данного витамина возможен при наличии достаточного солнечного света в жизни малыша, а в осенне-зимний период необходимо давать ребенку до года водорастворимый вариант.
Дети старшей возрастной группы могут столкнуться с гипокальцемией при различных болезнях желудочно-кишечного тракта. Среди них наиболее частые это – гастрит, энтерит, колит и всевозможные кишечные инфекционные заболевания, сопровождающиеся дисбактериозом. А так как место всасывания кальция в кровь – это слизистая оболочка кишечника, закономерным является нарушение его усвояемости.
В организме каждого человека есть околощитовидные железы – они принимают участие в регуляции уровня макроэлемента посредством паратгормона. Нарушения в работе железы или гормона может также способствовать недостатку кальция.
Таким образом, три важнейшие причины появления гипокальциемии – нарушения в работе пищеварительной системы и недостаток витамина D. Прежде всего следует обратить внимание на эти факторы, если Вы заметили недостаток кальция в организме вашего ребенка.
Как проявляется?
Симптомы гипокальциемии проявляются у детей в полной мере, однако у малышей они имеют некоторые особенности. Так как малыши не могут самостоятельно перемещаться и говорить. Они также не могут пожаловаться на какой-либо дискомфорт, то выявить диагноз гипокальциемии может только педиатр.
Ведущими признаками недостатка кальция у малышей являются:
- Обильный пот на коже, а особенно на затылочной области;
- Выкатывание волосяного покрова в местах контакта головы ребенка с подушкой;
- Дрожание подбородка во время плача;
- Дрожание при громких раздражителях – звуке, вспышках.
У малыша может развиться искривление костного скелета конечностей, позвоночника. Осанка становится патологической. Чем старше становится ребенок, тем выше вероятность переломов, вывихов, подвижности суставов. В крови наблюдаются анемические явления.
Со стороны мышечной системы дефицит макроэлемента грозит весьма грозными проявлениями – это судороги, спазмы, припадки. Так как кальций ответственен за передачу нервно-мышечного импульса, то при дефиците его нарушается координированная работа нервов и мышц. Данная патология опасна для жизни ребенка.
Кроме всего перечисленного, самым частым проявлением дефицита кальция является рахит.
Рахит можно разделить на раннюю и позднюю стадии. В ранней стадии видны все симптомы недостатка микроэлемента – потливость, повышенная возбудимость при внешних раздражителях. На данной стадии проявления со стороны костного аппарата не наблюдаются.
Важно своевременно заметить эти симптомы и показать ребенка врачу-педиатру, чтобы начать лечение. Иначе ранняя стадия быстро перейдет в более грозную позднюю, где рахит разыграется в полную силу.
В первую очередь, начинаются диспепсические расстройства – потеря аппетита, тошнота, рвота. Наблюдаются расстройства стула. Дефицит кальция плохо влияет и на сон ребенка.
В эту стадию проявляются основные симптомы рахита – асимметрия в развитии черепа, нарушения прикуса челюстей, образование костных бугров на лбу и темени, искривление нижних конечностей. Со стороны грудины и позвоночника – деформация и искривление, так называемая «куриная грудь».
Лечение
Несвоевременное лечение ведет к прогрессированию заболевания. Это может привести к тяжелым последствиям и к инвалидности.
Препараты
Медикаментозная терапия является превалирующей. Педиатр назначает препараты с учетом причин, симптомов и степени развития заболевания. Все препараты можно условно подразделить на три группы:
- препараты собственно кальция,
- препараты комбинации кальция и необходимого для его усвояемости витамина D,
- поливитаминные комплексы.
Среди препаратов первой и второй группы применение нашли следующие:
- Хлорид, лактат, глюконат кальция, выпускаемый в виде таблеток для приёма внутрь, с различными добавками; кроме того, такой препарат выпускается в виде растворов, так что уколы кальция для детей тоже существуют;
- Небезызвестные Кальций Д3 Никомед и Кальций Компливит Д3 – хорошие препараты, применяемые и у детей, и у взрослых, как профилактика гипокальциемии, так и в терапии данного заболевания;
- Кальцинова с содержанием различных витаминов групп A, D, B;
- Доломит, Берокка и другие.
Поливитаминные комплексы назначаются как основное, и как второстепенное средство. Например, если ребенок принимает кальций в препаратах без витамина D, то такие комплексы незаменимы. Витамины при недостатке кальция – это Алфавит, Пиковит, Супрадин. В независимости от того, содержат ли эти витаминные препараты кальциевые добавки – они нужны в терапии гипокальциемии.
Диета
При недостатке кальция у ребенка нужно провести коррекцию его питания – иными словами, ввести диету. При выборе продуктов для диеты у ребенка следует учитывать, какие из них наиболее благоприятны в восполнении макроэлемента.
В первую очередь, рекомендуется обеспечить ребенка молочной продукцией. Не следует также забывать и о фруктах и овощах – и постараться к блюдам подавать свежую зелень.
Орехи, сухофрукты, семена тыквы, подсолнечника – еще одни продукты с содержанием кальция, употребление которых допустимо в диетическом режиме растущего организма.
Яичные желтки, морепродукты и рыба – это настоящая кладезь полезных элементов и веществ, среди которых и кальций.
Рациональное питание растущего организма с учетом выбора данных продуктов помогут восполнить недостаток этого элемента, устранить неприятные симптомы и обеспечить профилактический эффект.
Другие методы
Кроме вышеперечисленных способов избавления от проблемы является ограничение в питании ребенка кислых продуктов и шоколада – они могут помешать усвояемости кальция. Если дети проживают в районах с недостаточным количеством солнечного света, нужно предоставить его им посредством соляриев и физиотерапевтических процедур. Следите за активностью и сном ребенка.
Профилактика
Беременным показано употребление витамина D чтобы костный скелет, зубочелюстно-лицевая система и мышечный аппарат плода нормально развивался.
Новорожденным следует назначить профилактическую дозу данного витамина, чтобы предотвратить непреднамеренное развитие гипокальциемии.
Корректировка питания беременной и кормящей матери и малыша должна быть в сторону увеличения продуктов с кальцием. У малышей можно применять адаптированные смеси при искусственном вскармливании. Также необходима консультация педиатра для наблюдения за развитием ребенка.
Источник
Главная » Аллергия у детей »
Несмотря на тщательный уход, кормящая мама может столкнуться с проблемой аллергии у крохи. Есть данные, что аллергия у новорожденного при грудном вскармливании наблюдается в 40% случаев. Но все же риск появления ниже, чем если бы малыша кормили искусственными смесями.

Причины возникновения
Иммунная система крохи еще не сформировалась до конца. Реакция появляется как ответ организма на чужеродные белки и химические соединения.
Ее могут провоцировать следующие факторы:
- Наследственность. В случае, когда один или оба родителя являются аллергиками, повышается риск развития заболевания и у малыша.
- Прием матерью во время беременности и в период лактации пищевых продуктов с повышенным уровнем аллергенности. У грудничка ферменты пищеварительного тракта имеют пониженную активность. Наблюдается недостаточная выработка защитных антител, которые ограждают слизистые от чужеродных веществ. Аллерген почти беспрепятственно поступает в кровь.
- Различные патологические состояния будущей матери во время беременности, инфекционные болезни, сильный токсикоз, кислородное голодание плода, лечение антибиотиками сказываются на нормальном развитии малыша и приводят к повышенной чувствительности организма. Риск значительно увеличивается, если мать курит, употребляет алкоголь и наркотические вещества.
- Обострение у мамы хронических заболеваний желудочно-кишечного тракта, имеющих воспалительную этиологию.
- Позднее начало грудного вскармливания. Аллергию часто провоцирует дисбактериоз. А при питании смесями механизм подселения в кишечник полезных микроорганизмов может быть нарушен.
- Перенесенная грудничком вирусная, кишечная инфекция, в результате чего меняется состав кишечной микрофлоры.
- Недоношенность, дефицит веса у малыша.
- Слишком раннее введение прикорма либо нарушение правил прикорма, когда грудничку дают пищу с общего стола.
- Аллергия у грудничка может появиться вследствие приема лекарств, использования неподходящих гигиенических средств, ношения одежды из синтетики.
Существует также сезонная аллергия (поллиноз) на пыльцу растений и деревьев. Раздражение бывает на шерсть животных, пыль, перья, укусы насекомых и т.д.
Признаки
Проявляться реакция может различно. Чаще всего поражается кожа.
Наблюдаются:
- диатез (кожа щек шелушится и зудит);
- различные высыпания, крапивница;
- краснота кожного покрова, красные пятна на лице и теле;
- образование корочек на бровях и коже головы под волосами;
- опрелость, невзирая на то, что за ребенком ведется тщательный гигиенический уход;
- потница;
- отечность, припухлость тканей.

Со стороны желудочно-кишечного тракта вероятны:
- рвота;
- диарея. Стул часто с пеной либо зелеными примесями;
- метеоризм;
- колики;
- запор;
- частое срыгивание;
- вздутие живота;
- снижение аппетита;
- налет на языке.
Реже появляются респираторные нарушения – краснота слизистых, слезотечение, слизь из носа, чихание. Такое состояние часто путают с простудой. Однако при аллергии не станет подниматься температура тела. Иногда наблюдается сонливость и слабость.
Признаки могут появиться и спустя пару часов, и спустя несколько дней. При введении нового продукта в свой рацион или в меню крохи, маме 2-3 дня надо внимательно понаблюдать за ребенком.
Если раздражитель не является пищевым продуктом и контакт был кратковременным, то обычно аллергические проявления исчезают через короткое время. Если же идет реакция на пищу, понадобится 2-3 недели, чтобы продукт полностью вывелся из организма. Многое зависит от иммунитета грудничка: если он крепкий, то организм быстрее справится с заболеванием.
Не всегда краснота и высыпания свидетельствуют о заболевании. У месячного ребенка могут появиться прыщики, чаще всего в области лица и шеи. К этому времени организм ребенка начинает выработку собственных гормонов. Высыпания не требуют лечения и исчезают самостоятельно через пару недель.
Чем опасна аллергическая реакция?
Аллергия у новорожденных, если ее не лечить, может приводить к более серьезным болезням – бронхиальной астме, атопическому дерматиту и т.д. Ребенок может расчесывать пораженные места. Если вовремя не устранить зуд, на месте расчесов могут появиться рубцы. Опасным для жизни может стать отек Квинке, когда из-за отечности гортани и носоглотки развивается удушье. Нужна экстренная медицинская помощь.
Диагностика
Внимательной маме несложно предположить, почему возникла реакция:
- если кроха находится исключительно на грудном вскармливании, скорее всего, дело в продуктах, которые присутствуют в меню матери;
- раздражение началось в местах контакта с одеждой? Вероятно, вы постирали вещь неподходящим порошком или она плохого качества, не из натуральных тканей, окрашена агрессивным красителем;
- если аллергия появилась после болезни, возможно, так организм крохи отреагировал на лекарства;
- что делать, если раздражение возникло после возвращения с прогулки? Осмотрите тельце на наличие укусов;
- если ребенок чихает, слезятся глаза, наверняка началось цветение растения-аллергена. Вероятно, вы редко протираете дома пыль или плохо убираете шерсть домашних питомцев.
Полезно бывает начать ведение пищевого дневника. В течение недели надо скрупулезно записывать, что пила и ела мать и малыш. Там указывается, каким способом обрабатывались блюда, отмечается график кормлений и как реагировал ребенок.
Окончательный диагноз поставит педиатр или аллерголог. Он осмотрит малютку, опросит родителей. Выяснить, на что может быть аллергия, помогает анализ крови из вены. Проводится также УЗИ брюшной полости, чтобы выявить вероятные патологии внутренних органов.
Перекрестная форма
Это реакция на вещества, похожие по своему составу. Например, если грудничок реагирует на арахис, который ест мама, скорее всего, будет аллергия на помидоры, бананы и зеленый горошек. При реакции на коровье молоко – на говядину и т.д.
Лечение
Главное условие успешной терапии – прекращение взаимодействия с аллергеном.
Диета
Если у малыша пищевая аллергия, маме следует исключить из рациона продукт-раздражитель, пить больше воды и принять рекомендованный врачом сорбент, чтобы аллерген побыстрее вывелся из организма. Когда реакция появилась на прикорм, желательно в течение хотя бы 2-3 недель не вводить в меню малыша новые продукты, чтобы организм сумел восстановиться.
Чаще всего проявление аллергии у грудничков наблюдается, когда мама ест орехи, особенно арахис, цитрусы, шоколад, мед, острые блюда, пьет жирное молоко. Негативно кроха может отреагировать на клубнику, морковь, куриные яйца, морепродукты, икру, виноград, чеснок, малину. Надо исключить блюда, где есть консерванты и красители – колбасу, копчености, кетчуп, майонез, острые соусы, мягкие сыры. Под запретом фаст-фуд, газированные напитки, полуфабрикаты и концентраты. Ограничиваются сладости, изделия из пшеничной муки тонкого помола, манка, сметана, соль.
Редко вызывают раздражение кисломолочная продукция, капуста, постное мясо, рыба, фрукты и овощи зеленого цвета, листовая зелень, кабачки, овсянка, растительное масло, морсы, компоты, некрепкий чай. Готовьте овощные супы. Натуральные соки разбавляйте водой.
Если производится прикорм, нередко наблюдается реакция на белки коровьего молока в смеси. Исследование поможет выявить аллерген и врач порекомендует гипоаллергенные смеси на основе соевого молока.

Крайне нежелательно прекращать кормление грудью. Именно грудное вскармливание формирует крепкий иммунитет малютки.
Лекарственные средства
Применять их надо только по назначению врача. Очень многие препараты, эффективно помогающие при болезни, противопоказаны грудничкам. Обычно назначаются лекарства в жидкой форме и для наружного применения.
При пищевой форме лекарства назначают в том случае, когда диетические мероприятия не дают результатов, аллерген невозможно убрать из рациона либо по каким-то причинам раздражитель не выявлен.
Могут быть назначены:
- антигистамины – Фенистил в форме капель. Он обладает также седативным эффектом, что позволяет успокоить ребенка, страдающего от зуда. Ребенку старше 6 месяцев могут назначить Зиртек. Также грудничкам от 1 месяца назначают Супрастин в виде инъекций либо таблеток. Четверть таблетки растирается с грудным молоком;
- мази и гели, снимающие раздражение, например, Фенистил-гель, Бюбхем, с 4 месяцев – Адвантан;
- сорбенты, например, активированный уголь, помогающий выводить из организма токсины.
Народные средства
Применяются только по согласованию с врачом. Если не придерживаться данного правила, вы рискуете усугубить проявления заболевания у ребенка.
- зуд и высыпания на лице и теле помогают снять ванночки и примочки из череды и ромашки;
- убирают зуд компрессы из капусты. Капустные листы надо отварить и приложить к пораженному месту;
- помогает смазывание свежевыжатым морковным либо картофельным соком. Сначала нанесите сок на маленький участок. Если не возникла краснота, средство безопасно;
- отвары мяты и корня валерианы снимут раздражительность, улучшат сон.

Профилактика
- Женщине во время беременности и лактации требуется отказаться от никотина и алкоголя;
- Желательно, чтобы подольше сохранялось грудное вскармливание. Нежелательно введение прикорма раньше рекомендуемого срока. Не вводите в меню сразу несколько новых продуктов;
- Выбирайте одежду, белье и игрушки для малыша из качественных материалов, стирайте и чистите их специальными гипоаллергенными средствами. Замените привычную бытовую химию натуральными чистящими составами;
- Используйте гипоаллергенную косметику. Купайте малыша в кипяченой воде;
- Почаще проветривайте детскую, делайте влажную уборку. Снимите ковры и тяжелые занавески, накапливающие пыль. Ограничьте контакт ребенка с домашними животными, унесите из комнаты цветущие растения. Не допускайте, чтобы малютка находился рядом с курящими людьми;
- Закаливайте кроху, не пропускайте прогулки на свежем воздухе;
- Не принимайте любые препараты, не проконсультировавшись с врачом.
При соблюдении всех рекомендаций риск возникновения негативных последствий реально значительно снизить. Внимательно следите за состоянием грудничка с первых дней его жизни. По мере того, как малыш будет взрослеть, его иммунная система будет укрепляться, а склонность к аллергии уменьшаться.
Источник
Омега-3 – это целый класс жизненно важных для нас жирных кислот. Они незаменимы, потому что наш организм не может их синтезировать. Мы можем получать Омега-3 только с пищей.
Как и все жирные кислоты, Омега-3 – это цепочки из атомов углерода, водорода и кислорода. Это полиненасыщенные жирные кислоты, т.е. имеющие две и более двойных связей в своей химической структуре.
Омега-3 используются организмом не просто как источник энергии. Они играют важную роль в различных физиологических процессах, регулируют воспаления, оказывают влияние на здоровье сердца и нормальное функционирование мозга. Дефицит Омега-3 ассоциируется со снижением когнитивных способностей, депрессией, болезнями сердца, повышенным риском инсульта, артрита, рака (1, 2).
Всего существует 11 разных видов Омега-3. Три главных и самых распространённых – это ALA, EPA и DHA – именно их вы видите на упаковках Омега-3 в капсулах. По-русски обозначаются как АЛК, ЭПК, ДГК. О них и поговорим подробнее.
1. ALA (Alpha-Linolenic Acid / Альфа-линоленовая кислота / АЛК)
Это самая распространённая кислота типа Омега-3 в нашем рационе. Она содержит 18 атомов углерода с тремя двойными связями.
ALA, в основном, встречается в растительной пище: шпинате, соевых бобах, грецких орехах, семенах чиа, льна, конопли, а также в льняном и рапсовом масле.
Для благотворного влияния на человеческий организм ALA должна быть конвертирована в EPA и DHA. Но в людях процесс такой конвертации очень неэффективен: только 1-10% ALA перерабатывается в EPA и 0,5-5% в DHA. Уровни конвертации могут очень сильно варьироваться у разных людей. У женщин они, как правило, выше.
Кроме того, на процесс конвертации ALA оказывает влияние потребление других жирных кислот: при рационе, богатом насыщенными жирами, около 6% ALA превращается в EPA и 3,8% в DHA. Но, если рацион богат жирными кислотами Омега-6 (подсолнечное, соевое, кукурузное, арахисовое масло), уровень конвертации снижается на 40-50%. Снижение уровня конвертации начинается, когда потребление Омега-6 превышает потребление Омега-3 в 4-6 раз. Большинство современных людей потребляет Омега-6 в 15-30 раз больше, чем Омега-3 (3, 4, 5, 6, 7).
Та часть ALA, которая не конвертируется в EPA и DHA, остаётся биологически неактивной и используется организмом так же, как и другие жиры – просто как источник энергии.
Ряд эпидемиологических исследований показал, что высокое потребление ALA может снижать риск сердечно-сосудистых заболеваний, но и повышать риск рака простаты на 70% (8). Впрочем, другие исследования (25) связь ALA с раком простаты опровергают.
Выводы: Благотворный эффект Омега-3 из растительных источников достаточно ограничен и зависит от степени конвертации ALA в EPA и DHA. Вы можете без проблем комбинировать пищу, богатую Омега-3, с насыщенными животными жирами (например, сливочным маслом), но стоит ограничить потребление обычных растительных масел богатых Омега-6. Мужчинам в потреблении растительных источников Омега-3 стоит соблюдать умеренность. Женщинам продукты с ALA приносят больше пользы, т.к. степень конвертации у них выше.
2. EPA (Eicosapentaenoic Acid / Эйкозапентаеновая кислота / ЭПК)
Содержит 20 атомов углерода и имеет 5 двойных связей.
Основным источником EPA является жирная рыба – лосось, скумбрия, сельдь, угорь, сардины, печень трески; морепродукты, некоторые водоросли, а также мясо животных травяного откорма.
Главная роль EPA в организме – синтез т.н. эйказаноидов – молекул-сигнализаторов, играющих важную физиологическую роль в нашем организме.
Эйказаноиды, произведённые из Омега-3, снижают уровень воспаления, а произведённые из Омега-6 – повышают его (9). Таким образом, богатая животными источниками Омега-3 пища может противодействовать хроническому низкоуровневому воспалению, являющемуся причиной множества заболеваний (10). Антивоспалительные свойства EPA выше, чем у DHA.
Рыбий жир, богатый EPA и DHA, может облегчать симптомы депрессии, причём ЕРА обладает более сильным позитивным воздействием (11, 12).
Одно исследование указывает на то, что потребление ЕРА уменьшает частоту горячих приливов у женщин при менопаузе (13).
3. DHA (Docosahexaenoic Acid / Докозагексаеновая кислота / ДГК)
Содержит 22 атома углерода и 6 двойных связей.
Содержится в тех же продуктах, что и ЕРА: жирной рыбе, морепродуктах, водорослях, мясе травяного откорма, а также – в молочных продуктах из молока коров травяного откорма.
DHA – важный структурный компонент кожи и радужной оболочки глаз (14).
Добавление в детское питание DHA может привести к улучшению зрения у детей (15).
DHA играет жизненно важную роль как при развитии мозга у детей, так и при функционировании мозга у взрослых. Нехватка DHA в ранний период жизни ассоциируется с проблемами в более позднем возрасте, в т.ч. трудностями в учёбе, синдромом дефицита внимания и гиперактивности, агрессивным поведением и другими расстройствами (16).
Потребление DHA в пожилом возрасте может улучшать функционирование мозга и снижать риск болезни Альцгеймера (17).
Установлены позитивные эффекты DHA при ряде болезней, таких как артрит, гипертония, атеросклероз, инфаркт миокарда, диабет 2 типа, некоторые виды рака (18).
DHA уменьшает риск сердечно-сосудистых заболеваний, т.к. снижает уровень триглицеридов и количество частиц “плохого” холестерина ЛПНП, а также способствует увеличению размера его частиц (19).
DHA вызывает разрушение т.н. липидных рафтов в клеточных мембранах, что осложняет выживание раковых клеток и возникновение воспалений (20, 21).
В отличие от ALA, EPA и DHA не повышают, а понижают риск рака простаты у мужчин (22).
Вывод: жирные кислоты EPA и DHA обладают целым комплексом активного благотворного воздействия на наш организм. Это воздействие может быть особенно важным как в совсем раннем, так и в пожилом возрасте. Основные источники этих кислот – животные продукты, прежде всего жирная рыба. Кроме того, источником ЕРА и DHA могут быть капсулы с высококачественным рыбьим жиром.
Согласно рекомендациям Европейского управления безопасности пищевых продуктов (EFSA) рекомендованная доза потребления EPA и DHA – 250-500 мг в сутки. Но и намного более высокие дозы – до 5 г в сутки – считаются безопасными. Однако, у некоторых людей такие дозы могут вызывать ухудшение свёртываемости крови.
Американская Кардиологическая Ассоциация (AHA) рекомендует для поддержания адекватного уровня Омега-3 как минимум две стограммовые порции жирной рыбы еженедельно.
Если вы принимаете лекарства от высокого давления, диабета или для разжижения крови, обязательно проконсультируйтесь с врачом перед приёмом добавки с Омега-3.
Как быть вегетарианцам и веганам?
Следование вегетарианской и, особенно, веганской диете может привести к недостатку EPA и DHA в организме. Согласно исследованию шведских учёных (23), уровень ЕРА и DHA строгих веганов был всего 29-36% и 49-52% от уровня невегетарианцев. Другие исследования (24) показали похожие результаты.
Есть два решения: специальные добавки с рыбьим жиром или улучшение уровня конвертации ALA в EPA и DHA.
С первым решением всё более-менее ясно, но многим строгим веганам оно не подойдёт по идеологическим соображениям. Тогда следует обратить особое внимание на свой рацион, чтобы достичь максимальной конвертации Омега-3 из растительных источников.
Как улучшить синтез EPA и DHA?
Т.к. Омега-3 и Омега-6 конкурируют в организме за одни и те же энзимы, то прежде всего следует следить за балансом этих жирных кислот. Для вегетарианцев, не получающих ЕРА и DHA из еды, оптимальным соотношением Омега-6 к Омега-3 для синтеза этих кислот считается диапазон от 2:1 до 4:1 (24).
Также очень важно правильно выстроить свой рацион, чтобы получать достаточно калорий и разнообразных нутриентов, прежде всего, адекватное количество белка. Недостаток белка и дефицит калорий могут помешать работе энзимов, отвечающих за конверсию ALA. Кроме того, конверсию замедляет недостаток витаминов группы В (пиридоксина, биотина) и ряда микроэлементов: кальция, меди, магния и цинка. Потребление алкоголя и транс-жиров негативно влияют на синтез EPA и DHA.
Потребление растительных масел с высоким содержанием Омега-6 следует максимально ограничить. К таким маслам относятся подсолнечное, кукурузное, соевое, арахисовое, сафлоровое, кунжутное, хлопковое, миндальное, масло из виноградных косточек. Гораздо более ценным источником Омега-6 будут для вас цельные продукты: орехи, семечки, семена кунжута и пр. Их намного сложнее переесть настолько, чтобы это создало проблемы с балансом жирных кислот.
Лучшим источником растительных жиров могут служить продукты с высоким содержанием мононенасыщенных жирных кислот: большинство орехов, оливки, оливковое масло, авокадо, рапсовое и оливковое масло. Мононенасыщенные жиры являются хорошим нейтральным источником энергии и не создают проблем для конвертации Омега-3.
И, конечно, важно включить в свой рацион достаточное количество продуктов, содержащих ALA. Вегетарианцы и веганы должны обратить на это особое внимание. ALA должно давать не менее 1% от всех калорий, что соответствует 1,1 г на 1000 ккал. Те, у кого потребность в Омега-3 повышена или синтез EPA и DHA затруднён, могут увеличить ежедневную дозу ALA вдвое – до 2,2 г на 1000 ккал. Хотя возможность повышенного риска рака простаты, связанный с высоким потреблением ALA, заставляет задуматься, насколько полезно мужчинам следовать исключительно растительной диете и лишать себя животных источников Омега-3.
Желающим изучить вопрос более подробно рекомендуем эту публикацию.
Содержание ALA в растительных продуктах:
Продукт, размер порцииALA на порцию (г)пропорция Омега-6 / Омега-3Льняное масло, 1 ст. ложка, 14 г8,00,28 : 1Льняное семя, 1 ст. ложка, 12 г2,60,28 : 1Зеленый салат, смешаный, чашка, 56 г0,10,19 : 1Конопляное масло, 1 ст. ложка, 14 г2,73:1Грецкие орехи, ¼ чашки, 28 г2,64:1Рапсовое масло, 1 ст. ложка, 14 г1,62:1Семена чиа, 1 ст. ложка, 10 г1,80,33:1
Источник https://lchf.ru/10839
Источник