Сыпь на коже после лучевой терапии
Какие побочные эффекты со стороны кожи возможны?
Лечение рака, в том числе лучевая и химиотерапия, могут спровоцировать ряд кожных проблем. К наиболее распространенным изменениям относятся покраснение, сыпь, сухость, шелушение и зуд. Кожа может менять цвет, местами становиться светлее или темнее. Кроме того, у онкологических пациентов часто появляются язвы или трещины на коже. Эти побочные эффекты могут вызвать дискомфорт и повысить риск инфекции.
Пациенты с онкологическим заболеванием и их родственники должны следить за признаками нарушения кожных покровов и предпринимать дополнительные меры для защиты кожи. Помочь могут даже самые простые действия: увлажняйте сухую кожу, используйте солнцезащитный крем и обращайте внимание на появление признаков инфекции.
Распространенные кожные проблемы при лечении рака
- Покраснение
- Зуд
- Сухость, шелушение
- Жжение, пощипывание или покалывание
- Сыпь или угреподобные образования
- Трещины или нарушения целостности кожи
- Изменение цвета
- Образование волдырей или шелушение
- Хрупкая, тонкая кожа
- Изменение состояния ногтевых пластин
- Повышенная чувствительность к солнечному излучению
- Медленное заживление ран
- Выпадение волос
Побочные эффекты лучевой терапии со стороны кожи (лучевой дерматит)
Изменения состояния кожных покровов при лучевой терапии встречаются весьма часто. Почти у всех пациентов, проходящих лучевую терапию, наблюдаются те или иные временные изменения состояния кожи в области облучения. Возможны покраснение, зуд, сухость или обесцвечивание кожи. Кожа может шелушиться или на ней могут появиться волдыри. Кроме того, в облученной области может наблюдаться выпадение волос.
Как правило, побочные эффекты облучения со стороны кожи развиваются медленно в течение первых нескольких недель лечения и проходят после завершения лучевой терапии. Однако облученные участки кожи будут более чувствительны к солнечному излучению как во время, так и после лечения. Кроме того, на облученных участках после курса химиотерапии может развиться реакция (т. н. реактивация лучевых ожогов).
Во время лучевой терапии кожа требует особого ухода. Важно соблюдать рекомендации врача. Узнайте больше об уходе за кожей во время лучевой терапии.
что такое реактивация лучевых ожогов?
Реактивация лучевых ожогов — это кожная реакция, которая может развиваться при назначении определенных химиотерапевтических препаратов после лучевой терапии. Кожа в облученной области может покраснеть, воспалиться и выглядеть как сильный солнечный ожог. Симптомы реактивации лучевого ожога проходят после завершения химиотерапии.
Побочные эффекты химиотерапии со стороны кожи
Химиотерапия целенаправленно поражает быстрорастущие раковые клетки. Однако препараты, назначенные в рамках химиотерапии, могут также повредить другие виды клеток, в том числе клетки кожи. К распространенным изменениям состояния кожных покровов во время химиотерапии относят сыпь, покраснение, зуд и сухость кожи. Помимо этого, при применении определенных препаратов нередко наблюдается выпадение волос. Некоторые химиопрепараты вызывают потемнение или другие изменения цвета кожи, ногтей или волос. Поврежденные участки кожи зачастую становятся обесцвеченными; например, у пациента могут появиться темные полосы на месте расчесов кожи при зуде. Иногда может наблюдаться отслоение ногтей от ногтевого ложа на пальцах рук и ног. Это состояние называется «онихолизис». Химиотерапия может также вызывать светочувствительность. Это значит, что кожа становится более чувствительной к солнечному излучению, и при этом возрастает риск тяжелых солнечных ожогов.
Некоторые лекарственные препараты могут вызывать раздражение кожи вокруг места инъекции, а в случае попадания препарата на кожу на ней могут образоваться язвы. Если в ходе инфузионной терапии пациент чувствует покалывание или жжение, необходимо сообщить об этом врачу или медсестре.
Вероятность возникновения той или иной кожной проблемы зависит от конкретного назначенного противоопухолевого препарата. Врачи могут рассказать семье пациента, какие именно изменения кожных покровов наиболее вероятны, когда они обычно возникают и когда должны исчезнуть.
Побочные эффекты таргетной терапии со стороны кожи
Таргетная терапия воздействует на определенные показатели, контролирующие рост раковых клеток. Тем не менее, применяемые при таргетной терапии препараты могут также оказывать влияние на клетки кожи или клетки других тканей организма, провоцируя побочные эффекты. Как правило, проблемы с кожей во время таргетной терапии менее выражены и зависят от типа и дозы препарата. Одним из основных побочных эффектов таргетной терапии со стороны кожи является сыпь, похожая на акне. Среди других частых изменений состояния кожных покровов отмечаются зуд, сухость, чувствительность к солнечному излучению и изменение цвета кожи.
Некоторые препараты могут вызвать кожную реакцию под названием «ладонно-подошвенный синдром», при которой из-за трения или давления на коже образуются болезненные волдыри или мозоли. При этом также может возникать онемение, пощипывание, жжение или повышенная чувствительность кистей и стоп к высокой температуре.
что такое ладонно-подошвенный синдром?
Ладонно-подошвенный синдром, также известный как ладонно-подошвенная эритродизестезия — это кожная реакция, которая развивается на ладонях рук и подошвах стоп после лечения некоторыми противоопухолевыми препаратами. Возможно также поражение кожи на других частях тела.
Среди симптомов выделяют покалывание, онемение, покраснение, отечность, шелушение, болезненность и образование волдырей. Это состояние может быть и умеренным, и ярко выраженным. При ярко выраженном ладонно-подошвенном синдроме может возникать сильная боль и затруднение при ходьбе или хватании предметов.
Риск развития ладонно-подошвенного синдрома возрастает при назначении определенных препаратов для химиотерапии или таргетной терапии. Ладонно-подошвенный синдром является побочным эффектом следующих лекарственных препаратов:
- блеомицин
- клофарабин
- цитарабин
- доксорубицин
- фторурацил
- брентуксимаб
- пазопаниб
- сорафениб
- сунитиниб
Ладонно-подошвенный синдром может проявляться через несколько недель или даже месяцев лечения. Как правило, симптомы слабеют или проходят в течение нескольких недель после отмены препарата.
Пациентам с ладонно-подошвенным синдромом следует ограничить занятия, связанные с избыточным трением или давлением на пораженные области. Необходимо беречь кожу от чрезмерных воздействий, ограничить контакт с горячей водой и избегать ходьбы босиком. Кроме того, пациенту следует избегать занятий спортом и деятельности, связанной с бегом, прыжками и хватанием предметов.
Лечение ладонно-подошвенного синдрома подразумевает применение кортикостероидов, увлажняющих средств и обезболивающих препаратов. При сильно выраженном ладонно-подошвенном синдроме в план лечения могут быть внесены изменения с целью снизить дозу или временно отменить препарат, вызывающий это состояние.
Побочные эффекты иммунотерапии со стороны кожи
Иммунотерапия — это метод лечения, при котором для борьбы с раком задействуется собственная иммунная система организма. Однако иммунная система может атаковать и здоровые клетки, провоцируя побочные эффекты. К частым побочным эффектам иммунотерапии со стороны кожи относят такие проблемы, как сыпь и зуд. Иногда могут наблюдаться обесцвечивание кожи и образование бугорков или волдырей. Кроме того, у пациента могут выпадать волосы на небольших участках либо по всему телу. Побочные эффекты иммунотерапии со стороны кожи могут развиваться после нескольких недель или даже месяцев лечения.
Побочные эффекты со стороны кожи после трансплантации стволовых клеток
У пациентов, перенесших трансплантацию стволовых клеток (другое название — трансплантация гемопоэтических стволовых клеток или костного мозга), зачастую развиваются побочные эффекты со стороны кожи вследствие химиотерапии или облучения. Кроме того, у некоторых пациентов могут появиться проблемы с кожей из-за реакции «трансплантат против хозяина» (РТПХ). РТПХ может проявляться в острой или хронической форме.
К распространенным симптомам при острой РТПХ относятся кожная сыпь, бугорки или покраснение. Зачастую сыпь сначала появляется на шее, ушах, плечах, ладонях рук или подошвах стоп. Может наблюдаться зуд или жжение. При тяжелой форме РТПХ на коже могут появляться язвы или волдыри.
При хронической РТПХ у пациента может быть сыпь с зудом или жжением. Кожа может шелушиться. Могут появляться бугорки, язвы или волдыри. Может наблюдаться выпадение волос и повреждение или потеря ногтей на пальцах рук. Кожа может потемнеть или посветлеть. Текстура кожи может утолщаться или уплотняться, что вызывает чувство стянутости и затрудняет движения в суставах.
РТПХ может протекать тяжело и развиваться спустя месяцы после трансплантации. При подозрении на РТПХ необходимо немедленно связаться с врачом.
Узнайте больше о хронической РТПХ кожи.
Лечение побочных эффектов со стороны кожи
Лечение побочных эффектов со стороны кожи зависит от конкретных симптомов, тяжести их проявления и причины возникновения. Врач будет учитывать такие факторы:
- Степень поражения кожи
- Степень дискомфорта и влияние на ежедневную активность
- Улучшение или ухудшение симптомов
- Риск возникновения инфекции и иных осложнений
Общие правила ухода за кожей при онкологическом заболевании подразумевают очищение и увлажнение кожи, защиту от раздражения, повреждения и инфекций. В зависимости от проблемы врач может назначить такие лекарственные препараты, как кортикостероиды, антибиотики или антигистаминные средства. Эти препараты могут применяться перорально или в форме крема. При тяжелом поражении кожи план лечения онкологического заболевания может быть изменен до тех пор, пока симптомы не ослабнут. Для диагностики и лечения кожных проблем может потребоваться консультация дерматолога.
Борьба с побочными эффектами со стороны кожи: помощь семье
Зачастую при лечении рака кожа становится более чувствительной и подверженной раздражению. Семья пациента должна сообщать врачу о любых изменениях состояния кожных покровов.
Рекомендации по уходу за кожей при онкологическом заболевании:
- Используйте только продукты по уходу за кожей, рекомендованные медицинскими специалистами.
- Фотографируйте кожу, чтобы лучше следить за изменениями ее состояния.
- Бережно ухаживайте за кожей. Старайтесь не тереть, не скрести и не расчесывать раздраженную кожу. Это может усугубить раздражение и спровоцировать инфицирование.
- Увлажняйте сухую кожу в соответствии с рекомендациями врача. Убедитесь, что используемые средства не содержат спирта, отдушек и гипоаллергенны.
- Используйте мягкие, не содержащие отдушек мыло, шампунь, очищающие средства и средства для стирки.
- Носите мягкую свободную одежду.
- Убедитесь, что одежда, обувь и медицинские устройства не натирают и не раздражают кожу.
- Принимайте ванну или душ с теплой (не горячей) водой.
- Следует пить много жидкости, чтобы поддерживать водный баланс в организме.
- Защищайте кожу от солнца. Используйте солнцезащитный крем с индексом SPF 30+, носите закрытую одежду и по возможности избегайте воздействия солнечных лучей.
- Ограничьте использование декоративной косметики на раздраженной коже.
- Избегайте применения средств для лечения акне, отпускаемых без рецепта. Хотя бугорки и сыпь могут быть похожи на акне, такие препараты могут вызывать сухость и раздражение и, следовательно, усугубить кожные проблемы.
Родственники пациента должны немедленно сообщить врачу или медсестре, если лекарственный препарат или средство по уходу за кожей вызывает пощипывание или жжение, если появляется сыпь или зуд, если симптомы ухудшаются или если отмечаются признаки инфекции. Перед применением нового средства для кожи всегда консультируйтесь с врачом.
—
Дата изменения: апрель 2019 г.
Источник
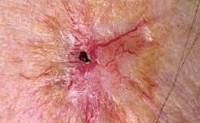
Лучевой дерматит (радиационный или рентгеновский дерматит) — это воспалительные изменения, происходящие в коже в результате воздействия ионизирующего излучения. Клинические проявления лучевого дерматита зависят от дозы облучения. В остром периоде возможно покраснение, возникновение пузырей и образование плохо заживающих язв. В более позднем периоде возникает сухость и атрофические изменения, может развиться рак кожи. Характерная клиническая картина и четкая связь возникновения заболевания с ионизирующим излучением обычно не вызывает сомнений в постановке диагноза.
Общие сведения
В наше время лучевой дерматит может возникать в связи с профессиональной деятельностью (у рентгенологов) и при аварийных ситуациях. Он также может быть терапевтическим, то есть развившимся в результате лучевой терапии, которая применяется в лечении злокачественных опухолей и некоторых болезней кожи.

Лучевой дерматит
Симптомы лучевого дерматита
Повреждения кожи ионизирующим излучением делят на ранние и поздние. Ранние проявляются в период облучения или в течение 3-х месяцев после него. Поздние повреждения кожи могут развиваться спустя годы после лучевого воздействия. Между ранними и поздними лучевыми повреждениями существует промежуточный период длительностью от нескольких месяцев до многих лет.
Острый лучевой дерматит относится к ранним повреждениям кожи. При дозе облучения 8-12 Гр возникает эритематозная форма острого лучевого дерматита. Она характеризуется покраснением кожи на участке облучения, появлением зуда и болезненности. Отмечается шелушение и выпадение волос. Через 3-4 месяца рост волос восстанавливается. Эритематозная форма считается допустимой реакцией кожи на облучение, поскольку она не ведет к появлению поздних осложнений.
Облучение кожи в дозе 12-20 Гр приводит к развитию буллезной формы лучевого дерматита. Она возникает на фоне покраснения, зуда, болезненности, отечности кожи и характеризуется появлением серозных пузырей. Когда пузыри вскрываются, на их месте образуются эрозии, которые покрываются корками и заживают в течение 2-3 месяцев. Буллезный лучевой дерматит сопровождается увеличением регионарных лимфоузлов, повышением температуры тела и выпадением волос.
При дозе облучения более 25 Гр развивается некротическая форма лучевого дерматита. Она сопровождается выраженными болями, высокой температурой, слабостью, бессонницей. Тяжесть состояния пациента зависит от площади пораженного участка кожи. Кожные проявления проходят от стадии покраснения и пузырей до образования длительно незаживающих язв. Причем язвы могут возникать в обход буллезной стадии.
Хронический лучевой дерматит может быть следствием острого или развивается первично в результате многократного воздействия на кожу малых доз ионизирующего излучения. Его возникновению способствуют повышенная инсоляция, сахарный диабет, воздействие на кожу химических раздражителей, сосудистая патология, гнойная инфекция и др. К проявлениям хронического лучевого дерматита относятся: сухость кожи, образование трещин, гиперкератоз, участки гипо- и гиперпигментации, атрофические лучевые язвы.
Лечение лучевого дерматита
Лечение эритематозной формы лучевого дерматита проводится кортикостероидными кремами. При буллезной и некротической формах показано купирование болевого синдрома и противовоспалительная терапия. Пузыри вскрывают или отсасывают их содержимое. Для улучшения заживления эрозий и язв применяют кортикостероидные мази и 10% метилурациловую мазь. Некротическая форма дерматита часто требует хирургического иссечения некротизированного участка.
Хронический лучевой дерматит с невыраженной кожной атрофией не нуждается в активном лечении. Необходимым является исключение раздражающих факторов и применение питательных кремов. При выраженной симптоматике назначают противовоспалительные и эпителизирующие средства (кортикостероидные мази, препараты из сыворотки крови молочных телят и др.). При образовании длительно незаживающей лучевой язвы показано ее иссечение.
Прогноз при лучевом дерматите
На фоне хронического лучевого дерматита может начаться развитие базалиомы или плоскоклеточного рака кожи. Примерно в половине случаев это происходит через 7-12 лет после многократного и длительного облучения. Однако возникновение подобных осложнений может наблюдаться и через десятки лет.
Лучевой дерматит – лечение в Москве
Источник
Лучевой дерматит — воспалительное изменение, которое происходит в коже как следствие воздействия ионизирующего излучения.
Содержание статьи:
- Последствия ионизирующего излучения
- Симптомы лучевого дерматита
- Лечение лучевого дерматита
- Прогноз при лучевом дерматите
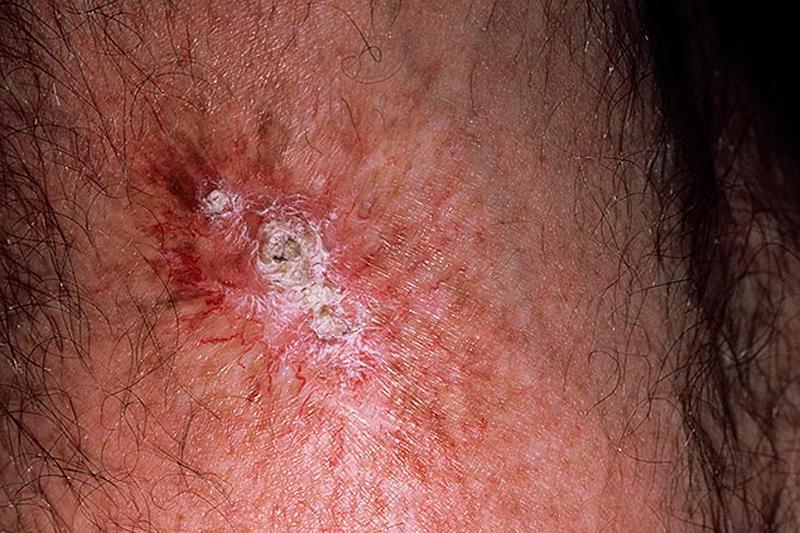
Как известно, для лечения острых и хронических воспалительных процессов или заболеваний кожи применяется лучевая терапия. Этот метод лечения часто оказывается единственно возможным и эффективным. Но при этом небольшая доза ионизирующей радиации может стать причиной появления лучевого дерматита на коже. Во время развития этого недуга повреждение клеток эпидермиса происходит настолько быстро, что организм не успевает их восстанавливать, в результате запускаются необратимые процессы, приводящие к тяжелым последствиям и даже к смерти. Почему это происходит? Что такое лучевой дерматит?
Последствия ионизирующего излучения
Говоря про лучевой дерматит, следует отметить, что данное заболевание кожи возникает по причине воздействия ионизирующего излучения. Одной дозы радиации может быть достаточно для того, чтобы заболеть этим недугом. Излучение вызывает в клетках эпидермиса необратимые воспалительные изменения, клинические проявления которых непосредственно зависят от дозы облучения. Заболевание может проявляться как моментально, так и через несколько десятков лет. Поэтому лучевой дерматит может быть острым и хроническим, в зависимости от дозы облучения проявляется в разных формах поражения кожи, таких как:
- эритема;
- алопеция;
- буллёзная форма лучевого дерматита;
- некротическая;
- лучевой рак.
Во время обострения дерматита появляются покраснения, пузыри и даже эрозии. В течение позднего периода заболевания участки кожного покрова атрофируются, что приводит к развитию рака кожи.
Симптомы лучевого дерматита
Главной причиной развития лучевого дерматита может стать облучение как во время неконтролируемого выброса радиации, так и с целью лечения. Первоочередная, нестойкая реакция организма проявляется в течение нескольких часов в первые сутки после облучения в дозе от трех Гр. После такого раннего острого лучевого дерматита развивается эритема. В результате у облученного человека наблюдается стойкое покраснение и напряженность кожи, сопровождающиеся легким зудом и болью. Но если облучение осуществляется в пределах дозы около 4,5 Гр., то возникает лучевая форма дерматита — алопеция. В этот промежуточный период отмечается шелушение на коже и выпадение волос. Спустя несколько месяцев рост волос возобновляется.
При облучении в больших дозах (от 12-ти до 20-ти Гр.) заболевание переходит в буллёзную форму дерматита. Она возникает в виде мелких волдырей, вызывающих жжение и невыносимую боль. Кожный покров синеет, а когда пузырьки лопаются, то на их месте образуются язвы, покрывающиеся серыми корками.
Если же доза ионизирующего излучения превышает 25 Гр., то в данном случае развивается острый некротический лучевой дерматит. Эпидермис покрывается пузырями, которые затем лопаются, оставляя после себя глубокие эрозии на участках кожи. Эти болезнетворные образования имеют горчичный оттенок и не заживают длительное время, что приводит к ухудшению общего состояния больного, высокой температуре и регионарному адениту. Данная форма лучевого дерматита относится к позднему лучевому поражению кожи, которое развивается очень медленно и перетекает в хроническую форму.
Хронический лучевой дерматит развивается постепенно. Сначала человек жалуется на сухость и шелушение кожи. Затем на участках кожного покрова появляются трещины, атрофические лучевые эрозии, медленно переходящие в злокачественную форму лучевого рака. Его быстрому развитию способствуют повышенная инсоляция, сахарный диабет и гнойная инфекция. В результате многократного облучения на фоне трофических расстройств в коже нарушается отток лимфы, и проявляются лучевые язвы, разрастающиеся и вызывающие болезненные ощущения. Процесс заживления этих злокачественных новообразований проходит очень медленно, вызывая при этом необратимые изменения в клетках эпидермиса.
Диагностировать лучевой дерматит довольно просто, а методы лечения применяются на основании изучения клинической картины той или иной формы этого недуга.
Лечение лучевого дерматита
Лечение лучевого дерматита включает в себя следующие методы:
- витаминотерапии;
- применения препаратов с антигистаминами;
- применения мазей и кремов с экстрактом алоэ;
- хирургического иссечения.
В ранний период развития радиационного дерматита больному назначают препараты, снимающие воспаление кожи. В промежуточный и поздний периоды поражения кожных покровов больному рекомендуют избегать контакта с химическими реагентами. Вместо активной терапии пациент проходит витаминотерапию. Для того чтобы снять боль и предотвратить инфекцию назначаются анальгетики и антисептики.
В случае возникновения осложнений и перерождения острого лучевого дерматита проводится иссечение пораженного участка с последующей трансплантацией здоровых кожных лоскутов.
Прогноз при лучевом дерматите
Прогноз при дерматите от ионизирующей радиации достаточно неоднозначный. Развитие лучевого дерматита на ранней стадии после облучения считается нормальной реакцией эпидермиса. На протяжении промежуточного периода буллёзной формы дерматита на коже проявляются признаки поздней стадии этого недуга. Соответственно, в поздний период лучевой дерматит переходит в рак. Хотя опухоли возникают только на облученных участках кожи, которые при этом могут очень быстро распространяться. Но даже после проведения хирургической операции могут возникать рецидивы. Для предотвращения дальнейшего развития лучевого дерматита в более сложные формы необходимо соблюдать соответствующие меры защиты от радиации, и, конечно же, при первых признаках заболевания обратится за помощью к специалисту.
Источник