Сыпь на лице сочится
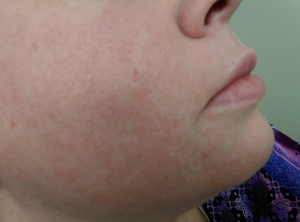
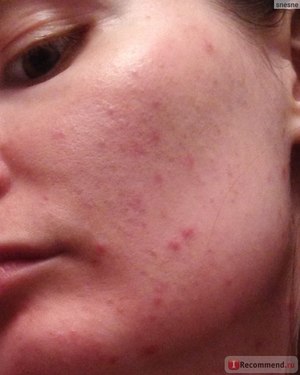 Известно, что сыпь на лице часто образуется у подростков в период гормональной перестройки. Но и взрослые люди сталкиваются с этим неприятным явлением. Высыпания могут быть различной этиологии, бывают краткосрочными или исчезают через некоторое время. Имеются и такие виды, которые требуют обращения к специалисту, чтобы определить или исключить более серьёзные заболевания.
Известно, что сыпь на лице часто образуется у подростков в период гормональной перестройки. Но и взрослые люди сталкиваются с этим неприятным явлением. Высыпания могут быть различной этиологии, бывают краткосрочными или исчезают через некоторое время. Имеются и такие виды, которые требуют обращения к специалисту, чтобы определить или исключить более серьёзные заболевания.
Распространённые причины высыпаний
Взрослые не должны игнорировать высыпания на лице, так как причины могут быть весьма серьезными. Не стоит предполагать, что сыпь совершенно неопасна и может пройти сама собой через некоторое время. Умный человеческий организм таким способом даёт сигнал сбоя. Поэтому регулярная маскировка сыпи с помощью тональных средств только лишь на время облегчит такую неприятную ситуацию.
Обязательно необходимо выявить, почему появилась сыпь на лице, чтобы в будущем устранить её. Для этого надо обратиться за помощью к специалисту, который назначит соответствующее лечение высыпаний на лице у взрослого. Причины их появления которые встречаются наиболее часто, следующие:
-
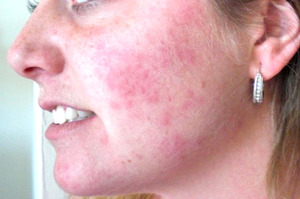 Нервное расстройство. Конфликтные ситуации, постоянные стрессы, сильные душевные переживания способны провоцировать сыпь на лице. Причина при этом кроется в действие адреналина и вазопрессина, которые усиленно вырабатываются в человеческом организме в состоянии нервного потрясения. Бурный выброс таких гормонов нарушает обычный приток крови к кожному покрову, а та, в свою очередь, не получает необходимого количества питательных веществ.
Нервное расстройство. Конфликтные ситуации, постоянные стрессы, сильные душевные переживания способны провоцировать сыпь на лице. Причина при этом кроется в действие адреналина и вазопрессина, которые усиленно вырабатываются в человеческом организме в состоянии нервного потрясения. Бурный выброс таких гормонов нарушает обычный приток крови к кожному покрову, а та, в свою очередь, не получает необходимого количества питательных веществ. - Некачественная косметика. Весьма часто можно встретить высыпания на лице у взрослых женщин. Причины при этом кроются в использовании некачественных косметических средств. Вредные вещества входят не только в дешёвую косметику, даже дорогие марки иногда вызывают раздражение и сыпь. В некоторых средствах по уходу за кожей лица содержатся минеральные масла, которые создают на поверхности кожи невидимую пленку. Из-за этой пленки закупориваются поры, ограничивая доступ воздуха. Параллельно с этим начинается бурный рост патогенов, которые вызывают воспаление. Именно поэтому, выбирая косметику, лучше всего покупать ту, в состав которой входят натуральные ингредиенты: растительные масла и глицерин.
- Аллергические продукты. Проявление аллергии — очень распространенная причина высыпания на лице у взрослого человека. В список аллергенов входят шерсть животных, растительная пыльца, лекарство или косметика. Часто воспаление и зуд провоцируют некоторые продукты питания или же их составляющие. Если имеется склонность к аллергии, необходимо обращать свое внимание на качество продуктов, а также не употреблять в пищу цитрусовые, сладкое и яйца. Во время аллергии кожа начинает отекать, чесаться, а заболевание может проявиться слезотечением.
-
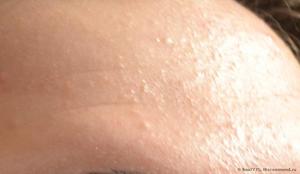 Высыпания при болезнях. Образованием сыпи на лице сопровождаются некоторые инфекционные заболевания, например, скарлатина, ветрянка, краснуха или корь. Это одна из самых опасных причин образования высыпаний на коже. Покраснение и прыщи появляются на лице и в результате плохой работы желудочно-кишечного тракта.
Высыпания при болезнях. Образованием сыпи на лице сопровождаются некоторые инфекционные заболевания, например, скарлатина, ветрянка, краснуха или корь. Это одна из самых опасных причин образования высыпаний на коже. Покраснение и прыщи появляются на лице и в результате плохой работы желудочно-кишечного тракта. - Заражение паразитами. Иногда спровоцировать высыпания на лице у человека могут живущие под кожей паразиты. Например, во время заражения глистами лицо у человека покрывается мелкой сыпью. Довольно часто подобные высыпания путают с крапивницей. Сыпь сопровождается появлением пятнышек, зудящие краснотой. Пятна со временем могут превратиться в лопающиеся волдыри. Иногда на коже образуется экзема, кожа начинает шелушиться, а также появляются гнойники. В таком случае в обязательном порядке необходимо пройти осмотр и выявить главную причину образования неприятных симптомов.
- Гормональный сбой. Дисбаланс гормонов в человеческом организме нарушает нормальное течение менструального цикла, развитие заболеваний женских половых органов. Благодаря этому женский организм реагирует образованием характерных высыпаний. Если у взрослой женщины появляются на лице юношеские угри, то это говорит о нарушениях в половой сфере. Причиной проявления такого недуга может быть и менопауза, ведь из-за неё гормоны начинают выходить из привычного ритма, что в будущем приводит к кожным заболеваниям.
- Низкий уровень гигиены. Несоблюдение правил личной гигиены может повлечь за собой образование прыщей, черных точек и гнойничков на лице. Именно поэтому необходимо уделять должное внимание коже лица, тщательно ее очищая от скопившейся за день пыли и грязи. Не стоит допускать закупоривания пор. В настоящее время современная косметология может предложить множество различных вариантов ухода за кожей лица. По-прежнему являются актуальными и народные рецепты по очищению кожного покрова.
- Ожоги разного генеза. Самым распространенным видом ожога на лице является солнечный. Если человек длительное время находится под палящими солнечными лучами без головного убора, его лицо начинает краснеть, появляется зуд и мелкая сыпь. Солнечный ожог похож на тепловой. Из-за несоблюдения техники безопасности может возникнуть химический ожог при использовании средств, которые в себе содержат кислоты и агрессивные вещества. Если причины сыпи на лице у взрослого человека кроются в повреждении кожи из-за ожога, то в таком случае применяется поверхностное лечение при помощи кремов и мазей.
Кроме этих причин, имеется еще несколько неблагоприятных факторов, способных привести к высыпаниям на лице. К таким факторам можно отнести:
-
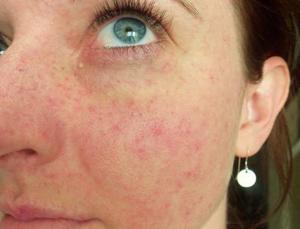 Переизбыток или нехватка витаминов. В холодное время года, когда отсутствует солнечный свет, человеческий организм остро нуждается в витамине D. Кроме этого, скачущий температурный режим способен негативно влиять на состояние кожного покрова. Именно поэтому в холодное время года необходимо принимать поливитамины, но при этом надо помнить о золотой середине, не допуская переизбытка полезных веществ в организме.
Переизбыток или нехватка витаминов. В холодное время года, когда отсутствует солнечный свет, человеческий организм остро нуждается в витамине D. Кроме этого, скачущий температурный режим способен негативно влиять на состояние кожного покрова. Именно поэтому в холодное время года необходимо принимать поливитамины, но при этом надо помнить о золотой середине, не допуская переизбытка полезных веществ в организме. - Употребление в пищу жирных, соленых и жареных продуктов. Такая еда, как правило, плохо отражается на кишечнике, что в конечном итоге может вылиться в образовании высыпаний на коже лица и даже на языке.
- Вредные привычки. Употребление алкогольных напитков и курение вредно для внутренних органов человека, от состояния которых зависит и состояние кожного покрова.
- Сильнодействующие медикаментозные средства. Если долго и без контроля принимать некоторые лекарственные препараты, то может образоваться красная сыпь на языке и лице.
- Кожные инфекции. При заражении стрептококком или другими вредными микроорганизмами поражается кожа около рта.
Стоит обратить внимание на то, что оттенки сыпи чаще всего бывают красного или розового цвета. Если образовалась сыпь белого цвета, то это может говорить о появлении лишая или витилиго. Витилиго при этом неизлечимо, очень чувствительно к солнечным лучам и повреждениям.
Особенности локализации и величины сыпи
Конечно, сыпь на лице не может беспричинно возникнуть у взрослого человека. Как видите, причины могут быть самыми разнообразными. Специалисты выявили, что образование сыпи на определённых местах является неслучайным и поможет узнать, какой именно орган работает неправильно:
-
 Сыпь на щеках и скулах говорит о нарушениях функции желчного пузыря.
Сыпь на щеках и скулах говорит о нарушениях функции желчного пузыря. - Высыпания на подбородке свидетельствуют о наличии заболевания половых органов.
- Прыщи в ушных раковинах являются сигналом плохого иммунитета, а также постоянных простуд.
- Локализация сыпи вокруг ротовой полости указывает на сбой в работе желудочно-кишечного тракта.
- Отечность век сигнализируют о нарушении функции почек.
- Желтоватый оттенок белков указывает на болезни надпочечников.
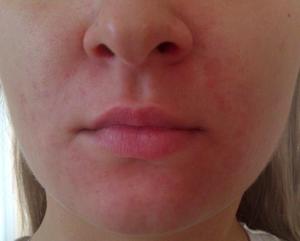 Но и эти утверждения не считаются основополагающими. Если красные высыпания на лице у взрослого не проходят самостоятельно длительное время и разрастаются, необходимо обратиться в больницу за консультацией к специалисту. Особенно это касается тех случаев, если сыпь затронула язык или губы. Ведь это может говорить о наличии инфекции, которая в будущем может распространиться по слизистой оболочке.
Но и эти утверждения не считаются основополагающими. Если красные высыпания на лице у взрослого не проходят самостоятельно длительное время и разрастаются, необходимо обратиться в больницу за консультацией к специалисту. Особенно это касается тех случаев, если сыпь затронула язык или губы. Ведь это может говорить о наличии инфекции, которая в будущем может распространиться по слизистой оболочке.
Если на лице высыпали прыщи, эту стадию заболевания можно установить, просто посчитав их количество. До 10 прыщей указывают на начальную стадию болезни, достаточно при этом будет наружного лечения. До 40 прыщей говорит о второй стадии заболевания, они лечатся и снаружи, и изнутри. Больше 40 штук прыщей говорит о тяжелой стадии болезни. Внешнее лечение здесь не принесет никаких результатов. Воздействовать надо изнутри, принимая специальные медикаментозные средства.
Группа риска
Сыпь на коже лица может затронуть абсолютно любого человека по той или иной причине. Но всё же имеются категории, которые чаще подвергаются такому неприятному недугу.
Подростки, возраст которых составляет от 16 до 18 лет, страдают из-за появления прыщей на лбу, переносице, щеках, так как именно в это время в их организме начинается гормональная перестройка. Женщины старше 45 лет сталкиваются с сыпью на коже лица по причине постепенного угасания работы яичников, а также из-за наступления менопаузы. Люди, страдающие от заболевания желудочно-кишечного тракта и других внутренних органов, тоже подвергаются образованию сыпи на лице.
Если человек принадлежит к какой-то из этих категорий, то необходимо особенно внимательно отнестись к коже и внутренним органам. Рекомендуется правильно питаться, исключив все вредные продукты, следить за гигиеной кожи, очищая ее ежедневно, а также пройти консультацию со специалистом и выполнить его рекомендации.
Методы лечения в домашних условиях
Прежде чем приступать к лечению, необходимо выявить основную причину появления сыпь на носу у взрослого или на другой области лица. Только тогда лечение будет эффективным и правильным. Говоря о том, как бороться и что делать с сыпью, можно применять как медикаментозные, так и народные методы лечения. Народные рецепты лечения сыпи на коже:
-
 Алоэ. Это хорошо известное всем растение способно значительно улучшить состояние эпидермиса. Для этого необходимо 2 раза в сутки протирать чистую кожу листиком растения, который предварительно надо очистить от кожицы. Жирная и пористая кожа нуждается в протирании спиртовой настойкой на основе алоэ. Для этого необходимо смешать четыре части свежего сока с одной частью водки.
Алоэ. Это хорошо известное всем растение способно значительно улучшить состояние эпидермиса. Для этого необходимо 2 раза в сутки протирать чистую кожу листиком растения, который предварительно надо очистить от кожицы. Жирная и пористая кожа нуждается в протирании спиртовой настойкой на основе алоэ. Для этого необходимо смешать четыре части свежего сока с одной частью водки. - Спиртовая настойка календулы. Такая настойка хорошо подсушивает угри и удаляет рубцы. Для приготовления настойки необходимо взять 2 столовые ложки цветков, залить их 100 мл водки. Настойка держится неделю в темном месте, после чего ее надо процедить, а полученным средством смазывать кожу три раза в день.
- Календула и мёд. Этот старинный рецепт является эффективным для устранения воспалений. Надо смешать по две столовые ложки настойки календулы и меда со стаканом воды. Полученным средством 2 раза в день протирается кожа лица.
- Лед из цветков ромашки. Такое средство устраняет покраснения, а также подслушивает угри. Для приготовления льда необходимо одну столовую ложку сухих цветков залить 100 мл кипящей воды. Когда отвар остынет, его надо залить в форму для льда и поставить в морозилку. Перед сном и после пробуждения лицо протирается кубиками льда.
В комплексе с народными средствами рекомендуется использовать и медикаменты из аптеки. При этом применяются разные средства, в зависимости от основной причины возникновения сыпи на лице:
-
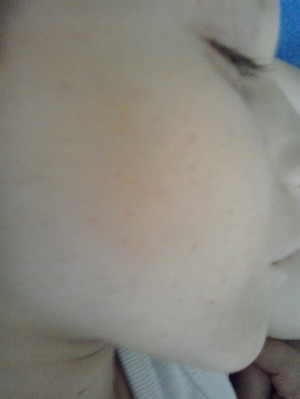 Если причиной высыпания на лице является аллергия, для начала необходимо исключить контакт с аллергенами. В качестве антигистаминных средств принимается Тавегил, Диазолин, Супрастин или Лоратадин.
Если причиной высыпания на лице является аллергия, для начала необходимо исключить контакт с аллергенами. В качестве антигистаминных средств принимается Тавегил, Диазолин, Супрастин или Лоратадин. - Если сыпь была вызвана инфекционными заболеваниями, то, кроме жаропонижающих препаратов, применяется раствор марганца или зелёнка.
- Если участки на лице были поражены вирусом герпеса, то их надо смазывать кремом Ацикловир.
- При солнечных ожогах применяются кремы Пантесол или Пантенол.
Ни в коем случае нельзя трогать высыпания руками. Если повредить верхний слой волдыря, то новые микроорганизмы попадут в очаг воспаления и только лишь усугубят ситуацию. Также нельзя выдавливать гнойные прыщи и угри. Если такое всё же случилось, их немедленно надо смазать зелёнкой и дезинфицирующим средством.
Originally posted 2018-03-11 06:34:46.
Источник
Автор Елена Каштанова На чтение 7 мин. Просмотров 1.2k. Опубликовано 10.03.2020
Мокнущий дерматит – дерматологическое заболевание воспалительного характера. Сопровождается образованием на коже пузырьков (везикул), заполненных серозным или гнойным экссудатом, то есть жидкостью. По симптоматике болезнь напоминает мокнущую экзему, но у нее есть отличительные симптомы. При дерматите поражаются более глубокие слои кожи, а при экземе – наружные. Заболевание с одинаковой частотой встречается у людей всех возрастных групп. Для лечения применяют противовоспалительные, гормональные, смягчающие, противоаллергические препараты.
Причины и разновидности
Одна из основных причин развития мокнущего дерматита у детей и взрослых – сбои в функционировании пищеварительного тракта. Нарушение биохимических процессов приводит к изменениям в липидном, углеводном, белковом обмене. Замедление метаболизма чревато скоплением в тканях токсических веществ, вызывающих аллергию и мокнущие высыпания на теле.
Дерматит провоцируется внешними или внутренними негативными факторами. Первичной причиной воспаления кожи является дисфункция органов детоксикации, к которым относятся печень с почками. Именно они отвечают за выведение из тканей и крови токсических веществ, продуктов распада лекарств и пищи.
К провоцирующим факторам мокнущего дерматита относятся:
- гастроэнтерологические заболевания (дискинезия, холецистит);
- глистные инвазии;
- постоянные стрессы, психоэмоциональное перенапряжение;
- генетическая предрасположенность;
- сахарный диабет;
- функциональные нарушения в почках, печени;
- снижение иммунной защиты;
- недостаточность щитовидной железы;
- частые рецидивы инфекционных заболеваний;
- злоупотребление лекарственными средствами;
- нерациональное питание, соблюдение строгих диет;
- неблагоприятная экологическая обстановка.
Риск мокнущего аллергического дерматита увеличивается у людей, которые постоянно контактируют с раздражающими веществами – искусственными полимерами, металлами, красками, летучими химикатами и т.д. Аллерген контактирует с ограниченными участками кожи, но повышенная чувствительность к нему (сенсибилизация) возникает для всего организма. При повторном взаимодействии с раздражающими веществами возникают первые проявления болезни – зуд, жжение, отеки, мокнущие везикулы.
У взрослых пациентов болезнь проявляется обширным покраснением и раздражением эпидермиса, на котором постепенно образуются сочащиеся пузырьки, преобразующиеся в небольшие язвы и экземы с треснувшей корочкой.
В зависимости от причины дерматологи выделяют формы дерматита:
- бытовой – появляется при постоянном контакте с агрессивными дезинфицирующими средствами, стиральными, чистящими порошками;
- пиококковый – возникает в результате стремительного размножения бактерий (стрептококков, стафилококков) в кожных покровах, провоцирующих образование мокнущих пузырьков с гнойным содержимым;
- профессиональный – развивается у людей, вынужденных долго контактировать с химическими реагентами, шерстью, лекарствами, другими аллергенами;
- дерматомикоз – проявляется на фоне интенсивного размножения болезнетворной флоры, в частности, паразитических грибков.
Визуально дерматит трудно отличить от экземы, так как она тоже характеризуется образованием мокнущих везикул. Между болезнями есть важное различие: дерматит поражает глубокие слои кожи, может распространяться практически по всему телу. Из мокнущих очагов может сочиться серозная или гнойная жидкость. При неадекватном лечении на теле появляются глубокие трещины, вызывающие боли и создающие условия для развития вторичных инфекций.
Симптомы и диагностика
Симптоматические проявления дерматита определяются возрастом пациента и своевременностью начатого лечения. Дерматологи выделяют несколько фаз в развитии болезни:
- У детей до 3 лет. На кожном покрове появляются трещины, точечные эрозии, из которых выделяется светло-желтая жидкость. Позже мокнущие изъязвления покрываются плотными корочками светло- или темно-коричневого цвета. У маленьких детей сыпь локализуется на щеках, а также в области коленей, локтей. В единичных случаях сгруппированные мокнущие везикулы возникают на туловище.
- У детей 3-12 лет. Высыпания возникают на обратной сторону ладоней, в области сгибов ног и шее. Пораженные участки кожи приобретают красноватый оттенок, отекают, после чего на них формируются сочащиеся пузырьки, трещины. В течение длительного времени мокнущая сыпь не поддается терапии, а после заживления тканей оставляет пигментированные пятна.
- У детей 12-16 лет. Клинические проявления дерматита у этой категории пациентов мало чем отличаются от симптомов для ранней возрастной группы. Они проявляются сильными покраснениями в очагах поражения, пузырьковой сыпью, образованием корочек. Светло-коричневые уплотнения возникают уже после самопроизвольного вскрытия везикул. Клинические проявления дерматита могут внезапно пропадать или обостряться при снижении иммунитета или нарушении работы ЖКТ.
- У взрослых. В возрасте от 16-20 лет мокнущие везикулы локализуются на лодыжках, кистях рук, складках кожи, шее. При вскрытии пузырьков возникают области изъязвления мокнущего характера. Если не обрабатывать кожу дезинфицирующими мазями/растворами, в очаги проникают вторичные инфекции. Это часто становится причиной гнойного воспаления мягких тканей.
Дерматит определяют по характерным клиническим проявлениям:
- формирование мелких пузырьков и узелковых уплотнений на теле;
- микротрещины, изъязвления, из которых выделяется серозный или гнойный экссудат;
- покраснение, припухлость в областях, пораженных дерматитом.
Для подтверждения диагноза проводится микроскопическое и лабораторное исследование. С помощью кожной пробы определяются раздражающие вещества, вызвавшие аллергическую реакцию и сыпь на теле. После уточнения причины появления мокнущего дерматита подбираются наиболее подходящие медикаменты.
Лечение
Терапией дерматологического заболевания предусмотрено использование целого комплекса методик.
Выздоровление пациента зависит от правильности выявления основной причины, спровоцировавшей распространение мокнущего дерматита.
Лечение мокнущего дерматита осуществляется с учетом таких правил:
- тщательная гигиена, антисептическая обработка очагов поражения;
- устранение аллергенов, спровоцировавших мокнущие высыпания;
- соблюдение гипоаллергенной диеты;
- применение местных или системных препаратов, купирующих симптомы.
Особое внимание уделяют созданию в доме оптимальной обстановки, способствующей выздоровлению. Влажная уборка, дезинфекция всех горизонтальных поверхностей снижает риск возникновения вторичных инфекций.
Чем мазать мокнущий дерматит
Местное медикаментозное лечение осуществляется противовоспалительными, ранозаживляющими и дезинфицирующими мазями. Для устранения мокнущих высыпаний при дерматите используются такие мази:
- глюкокортикостероидные (Фликсотид, Афлодерм) – уменьшают воспаление, отечность, зуд;
- антисептические (Судокрем, Деситин) – смягчают пораженную кожу, уничтожают бактерии, снимают воспаление;
- регенерирующие (Бепантен, Солкосерил) – улучшают питание пораженных тканей, что способствует их восстановлению;
- комбинированные (Тридерм, Целестодерм) – оказывают противомикробное, ранозаживляющее, противоотечное действие на кожу.
Для обработки участков покраснения у детей до 12 лет не рекомендуется использовать гормональные средства без разрешения педиатра. Чтобы предупредить аллергические эффекты, в качестве антисептических, смягчающих лекарств используют мази на основе цинка (Циндол, Боро плюс, Салицилово-цинковая).
Препараты для приема внутрь
Чтобы вылечить мокнущий дерматит, следует применять не только наружные, но и системные лекарства. Для восстановления целостности кожных покровов, устранения симптомов дерматита назначаются:
- пробиотики (Бифидумбактерин, Линекс) – восстанавливают микрофлору толстого и тонкого кишечника, что способствует нормализации функций ЖКТ, выведению из организма токсических веществ;
- антигистаминные средства (Телфаст, Эриус) – оказывают противозудное, противоотечное, успокаивающее действие на пораженные ткани;
- успокаивающие средства (Глицин, Ново-Пассит) – оказывают расслабляющее действие на нервную систему, уменьшают зуд, отеки, жжение.
Если дерматит вызван болезнетворными бактериями, назначают антибактериальные таблетки, а если грибками – антимикотики. Для укрепления иммунной защиты принимают витаминизированные препараты и иммуностимуляторы.
Какие народные методы подойдут
Во время лечения детей прибегают к использованию средств альтернативной медицины. Мази, аппликации, компрессы или настои из натуральных продуктов и трав снижают лекарственную нагрузку на организм, что препятствует возникновению побочных эффектов.
Для обработки воспаленного кожного покрова применяются:
- кашица из тертого картофеля – снимает воспаление и отеки, ускоряет заживление эрозий, трещин;
- масло герани – смягчает кожу,и способствует восстановлению ее целостности;отвар из барвинка – очищает поврежденные ткани от омертвевших клеток и экссудата.
В качестве ранозаживляющих компрессов часто применяются отвары из лекарственной ромашки, коры дуба. Но прежде чем их использовать, желательно проконсультироваться с врачом. У многих детей травы вызывают аллергические реакции.
Принципы питания
Дерматит чаще всего возникает по причине нарушений в работе пищеварительной системы. Чтобы восстановить ее функции, повысить иммунитет и ускорить выведение токсинов из организма, рекомендуется придерживаться гипоаллергенной диеты. Из рациона нужно исключить такие продукты:
- репчатый лук;
- острые приправы;
- чеснок;
- сладкие фрукты;
- красные овощи;
- мясные, грибные бульоны;
- газированные напитки;
- морепродукты;
- фаст-фуд.
Из кисломолочных продуктов разрешается употреблять творог, кефир, домашний йогурт. Диетологи советуют на время лечения отказаться от хлебобулочных изделий, консервации и сладостей.
Профилактика
Дерматит склонен к рецидивированию, поэтому риск повторного образования мокнущих высыпаний на коже есть всегда. Чтобы снизить вероятность болезни, необходимо ограничить контакты с аллергенами, следить за функционированием пищеварительного тракта. Помимо этого, следует:
- соблюдать правила гигиены;
- своевременно лечить болезни ЖКТ;
- избегать стрессовых ситуаций;
- принимать витаминные добавки;
- рационально питаться;
- отказаться от пагубных привычек.
Своевременное обращение к врачу и лечение дерматоза препятствует его переходу в хроническую фазу. Поэтому при возникновении первых симптомов болезни следует записаться на прием к дерматологу. Если она уже перешла в хроническую форму, больному придется соблюдать предписания врача, профилактические меры. Игнорирование рекомендаций чревато обострением дерматита и повторным формированием мокнущей пузырьковой сыпи, трещин, гнойников.
Источник