Сыпь на локтях и коленях у взрослого чешется как
Главная » Симптомы »
Обычно сыпь на дерме возникает неожиданно. Это довольно неприятное проявление защитной реакции организма на различные раздражители (внешние, внутренние). На локтевых сгибах и коленях сыпь возникает в очень редких случаях и ей многие люди не придают должного внимания. Но они могут быть проявлением многих серьезных болезней.
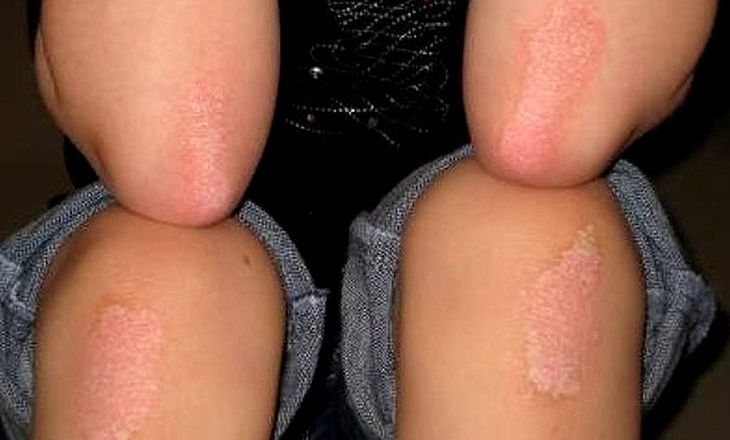
Сыпь на локтях: причины возникновения
Сыпь в области локтей указывает на аллергию, воспаление, повреждение дермы, проникновение инфекции. К терапии такого симптома приступают после установления точной причины патологии. Высыпания появляются по всему телу. Но сыпь во внешней, внутренней области локтя обычно возникает при определенных патологиях:
- аллергический дерматит. Хроническая болезнь возникает после контакта с аллергеном (шерсть). Проявляется чаще всего аллергия на внутренней стороне локтя, также в области колен. Место поражения покрывается прыщами, внутри которых собирается жидкость. При этом человека беспокоит сильный зуд;
- псориаз. Эта болезнь практически неизлечима. Проявляется она шелушением, сыпью в области сгибов локтей. Характерный признак патологии – это чешуйки серебристого окраса которые легко снять. При отсутствии какой-либо терапии болезнь распространяется на новые территории;
- экзема. На дерме образуются мелкие прыщи (пузырьки), внутри которых присутствует жидкость. После того, как пузырь лопнет из него вытекает жидкость, появляется сильный зуд, шелушение. Иногда область поражения кровоточит. Эта болезнь чаще поражает колени, внутреннюю область локтя;
- микоз. Это грибковое поражение чаще наблюдается в областях с повышенной влажностью (район локтей с внутренней стороны, колен, паха, между пальцами). Микозу характерно поражение кожных покровов в виде пятен из прыщей;
- кольцевидная гранулема. Этот вид хронического заболевания чаще фиксируют у женщин. Первые признаки поражения видны в раннем возрасте. Они представлены сильной сыпью по локтям. Высыпания приносят массу неудобств, дискомфорта, но для жизни не опасны;
- другие причины. К ним относят недостаточную гигиену, чрезмерную чистоплотность, окружающая специфическая среда, употребление медикаментов, иммунные нарушения, постоянные стрессы, болезни внутренних органов, гормональные нарушения.
Также отметим механические повреждения кожных покровов. Их чаще фиксируют у людей, ведущих сидячий образ жизни (работа за компьютером). Руки таких работников постоянно соприкасаются с поверхностью стола, подлокотниками кресла.

Причины аллергической реакции на локтях у детей
Аллергия на локтях у взрослых пациентов и у детей возникает по различным причинам. У ребенка специфическая реакция организма в области локтей чаще вызывает контактный дерматит. Различные элементы окружающей среды начинают воздействовать на организм после рождения малыша. Раздражение может возникать на средства гигиены, пыль, детскую присыпку, даже пеленки из хлопка.
На локте сыпь может указывать и на пищевую аллергию. Если грудничка кормит грудью мать, значить сыпь, зуд, покраснение спровоцированы пищей, которую съела кормящая женщина. Серьезными аллергенами выступают белки, которые употребляет мать. Но даже у малышей, находящихся на искусственном вскармливании может развиться пищевая аллергия.
Аллергическая реакция на дерме может возникать и в период введения прикорма. Обычно покраснение, сыпь указывают на нарушение правил введения прикорма. Возможно новые продукты введены рано, быстро или в большом объеме.
Симптомы аллергии
Аллергические реакции организма имеют множество форм. Специфическая реакция организма обычно проявляется красными пятнами в области локтей, предплечий. На других частях тела такие покраснения отсутствуют. Если развивается контактная аллергия, пятна появляются на внутренней части локтя. При воздействии на организм пищевых аллергенов, специфические проявления реакции покрывают внешнюю сторону локтя.
Первым этапом развития аллергической реакции выступает красная сыпь. Затем ее дополняют другие проявления:
- растрескивание дермы;
- шелушение эпителия;
- отечность. Она может проявляться в легкой степени. При этом функции конечностей не нарушаются;
- надоедливый зуд.

Если же у больного появляются боли, нагноение, значит присоединилась инфекция, начался патологический процесс неаллергической природы.
При появлении отека слизистой оболочки врачи советуют вызывать скорую помощь. Ведь развитие отека Квинке несет опасность жизни пациента.
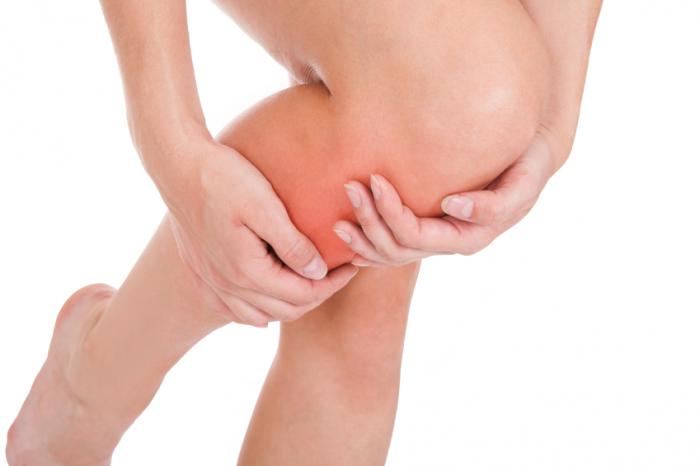
Основные причины аллергии в области колен
Аллергия на коленях обычно проявляется нижеуказанными признаками:
- смена текстуры дермы;
- кожный зуд;
- сыпь;
- шелушение;
- изменение окраса кожных покровов;
- жар.
Причины развития аллергической реакции в области колен те же, что и при аллергической реакции на локтях. Они представлены:
- шерстью животных;
- холодом;
- продуктами питания.
Иногда высыпания проявляются из-за таких факторов:
- наследственность;
- инфекция, спровоцированная грибками, бактериями;
- воздействие химического вещества, компонента.
Диагностика аллергических реакций
У многих болезней имеются сходные признаки. Сыпь в области колен, локтей может указывать на развитие разных патологических процессов. Для начала подходящей эффективной терапии врачу потребуется постановка точного диагноза. С этой целью врачи собирают анамнез, назначают больному диагностические процедуры.
Обязательной является дифференциальная диагностика, ведь пятна в области локтей появляются не только при аллергии. Их могут спровоцировать такие болезни:
- микоз;
- гранулемы;
- псориаз и т. д.
Основные методы терапии
Если проявилась аллергия на коленях или в области локтей не нужно начинать самолечение. Важно посетить специалиста. Только благодаря высокой квалификации врачей, использованию современного медицинского оборудования, препаратов можно точно установить причину развития аллергической реакции, начать ее правильное лечение.
Особым условием, от которого зависит эффективность предстоящего лечения, является исключение воздействия аллергена на организм. Определить фактор, провоцирующий появление пятен в районе локтей, колен поможет специальный тест (аллергопробы).
Обычно для устранения сыпи в области локтей, колен врачи используют следующие средства терапии:
- медикаменты наружного применения;
- масла;
- средства народной терапии;
- подсушивающие средства.
Лечение у взрослых
После того, как врач установит причину, по которой проявилась аллергия на локтях в виде сыпи, покраснений, назначается курс лечения. У взрослого пациента терапевтический курс аллергии обязательно включает следующие препараты, убирающие зуд, высыпания:
- «Преднизолон»;
- «Тавегил»;
- «Гидрокортизон»;
- «Дермовейт»;
- «Цетиризин»;
- «Локоид»;
- «Рупафин»;
- «Супрастин»;
- «Фенистил»;
- «Лоратадин»;
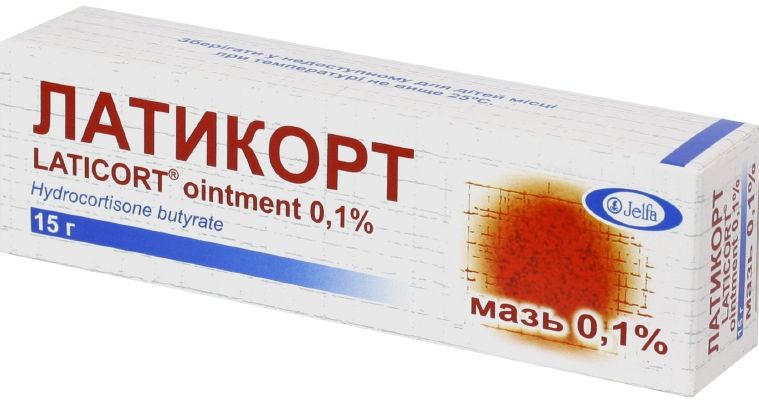
- «Латикорт».

Среди перечисленных лекарств присутствуют мази, в основе которых глюкокортикостероиды. Особенно эффективны такие препараты в устранении признаков аллергической реакции. Но использование любого средства из данной группы запрещено без консультации с врачом. Эти лекарства способны подавить воспалительный процесс. Если аллергическую реакцию дополнит проникновение инфекции, глюкокортикостероиды поспособствуют ее распространению, хронизации.
Лечение у детей
У ребенка лечение аллергии в области локтей начинают с того же момента, что и у взрослых пациентов. Первым делом устраняют аллерген. Определить раздражитель у детей до 3-х лет довольно сложно. Это объясняется тем, что их иммунная система в процессе формирования. Маме приходится самостоятельно устанавливать возможный аллерген.
Обязательно нужно:
- скорректировать питание малыша (исключить из рациона кофе, сдобную выпечку, морепродукты, молоко, шоколад);
- делать влажную уборку ежедневно.
Кроме этих действий, ребенку нужно давать сорбенты:
- «Смекта»;
- «Полисорб».
Также иногда врачи назначают антигистаминные средства. Но эти лекарства лишь временно убирают основные признаки аллергической реакции.
Народные методы
В лечении аллергических проявлений на сгибе локтя можно применять народную медицину. Из домашних средств можно использовать:
- отвар из чистотела;
- масло облепихи;
- отвар из цикория;
- масло чайного дерева;
- льняное масло;
- подсушивающие средства (йод, отвар зверобоя, перекись водорода, отвар чистотела);
- эфирные масла (роза, ромашка, лаванда, жасмин, герань);
- массаж увлажненными овсяными хлопьями;
- сбор успокоительных трав (лаванда, мята, липовый цвет, ромашка, мелисса).

Чтобы лечение принесло желаемый результат рекомендовано совмещать лечение народными средствами с использованием медикаментов, соблюдением профилактических мероприятий.
Профилактика
Профилактика аллергической реакции на коленях и локтях представлена нижеуказанными мероприятиями:
- соблюдение гипоаллергенной диеты;
- осуществление влажной уборки ежедневно;
- выбор гипоаллергенных косметических средств, парфюмов;
- из одежды использование только натуральных материалов;
- применение бытовой химии согласно инструкции, с соблюдением всех указаний, правил.
Источник
Зуд на локтях ощущается редко, но явление нельзя оставлять без внимания. Причиной может быть как легкое раздражение, так и скрытое серьезное заболевание, которое требует своевременного диагностирования и лечения на ранней стадии.

Особенности кожи на локтях
Эпидермис на наружной стороне сустава по природе сморщен и немного шелушится, жировая прослойка практически отсутствует. Поэтому при постоянной работе за письменным столом, привычке облокачиваться на локти кожа грубеет.
При отсутствии других неприятных симптомов достаточно уделить больше внимания уходу, пользоваться средствами с высоким содержанием жира. Но если появилось высыпание на локте и зуд, боль при надавливании, уплотнение, покраснение надо обязательно пройти обследование для установления точного источника дискомфорта.
Наиболее частые причины зуда локтей
Степень выраженности симптомов не позволяет установить основной фактор беспокойства. Легкое покалывание в области локтя может свидетельствовать о болезни внутренних органов, а сильно чешутся локти по причине ношения неудобной одежды или использования неподходящей ухаживающей косметики. Поэтому первоочередной задачей является диагностика. Может понадобиться консультация дерматолога, аллерголога, эндокринолога, инфекциониста, лабораторные и инструментальные исследования, чтобы выявить патологию из множества возможных.
Болезни аллергической природы
| Наименование болезни | Симптомы |
| Крапивница | Появляется сыпь как после ожога крапивой, очень чешутся локти, кожа покрывается сплошным красным пятном. |
| Атопический дерматит | Появление мелких прыщиков сопровождается сильным зудом, кода на пораженном участке становится ярко-розовой. |
| Псориаз | Кроме внутреннего дискомфорта заметны белые чешуйки. Обычно отслоение происходит на обоих локтях одновременно. |
| Экзема | Кожный покров сильно чешется, появляются красные шелушащиеся пятна. Проявление экземы на локтях свидетельствует о начальном поражении глубокого дермального слоя. |
| Ксероз | Повышенная сухость эпидермиса, возможно появление небольших трещинок, сыпь. В большинстве случаев это реакция на контакт с химическими компонентами ухаживающих средств, продуктов питания, ношение синтетической одежды. Не исключены возрастные изменения. |
Переутомление
Сыпь и зуд на локтях возможны при напряженном графике работы, личных переживаниях, бессоннице и недостаточном отдыхе. В этом случае достаточно пересмотреть привычный ритм дня, хорошо высыпаться, чтобы дискомфорт прошел.
Неправильное питание
Отсутствие или недостаточное количество в рационе овощей, фруктов, преобладание фаст-фуда провоцируют сухость кожи на локтях. Со временем она покрывается сыпью, чешется, шелушится.
Первой помощью является применение увлажняющих кремов, пересмотр меню, большее употребление воды, белого, зеленого, травяного чая без сахара.

Укусы насекомых
Пораженная кожа начинает чесаться из-за поступившего вещества, впрыскиваемого насекомыми. На месте укуса появляется отек, покраснение.
Дисбактериоз
Активное размножение патогенных микроорганизмов приводит к появлению прыщей, зуду кожи, в том числе и на локтях. Без восстановления естественной микрофлоры с проблемой не справиться.
Авитаминоз
Проблема чаще возникает зимой и весной. Особенно остро сказывается нехватка витаминов A, В, D, E. Если кожа на локтях стала сухой, чешется, необходим курсовой прием полезных компонентов.
Инфекционные болезни как причина зуда на локтях
Неприятные симптомы могут свидетельствовать о заражении после контакта с больным человеком, его личными вещами или предметами общего пользования. Выделяют несколько распространенных инфекционных патологий, при которых появляется сыпь на локте, чешется пораженный участок.
- Чесотка. В исследуемой зоне заметны ходы в виде черных точек, проделанные клещами для передвижения под кожей. Зона локтя покрыта мелкими красными прыщиками, больного мучает сильный зуд. При отсутствии незамедлительного лечения клещи быстро захватят весь кожный покров.
- Микоз. Грибок выражается зудом и покраснением локтевого сустава, как первой пораженной области, так и может распространиться с головы, ногтей, других участков тела. Кожа при заболевании пересыхает, шелушится, заметны розовые овальные пятна.
- Красный плоский лишай. Патологию преимущественно наблюдают у пожилых людей, но бывает сыпь на локтях по этой причине у ребенка, подростка, человека среднего возраста. При болезни на локте появляются красные пятна с выпуклой окантовкой. При обработке водой или маслом просвечивается сосудистая сетка. Симптомы проходят самостоятельно за 10 дней, но не исключены рецидивы.
Зуд локтей при неинфекционных заболеваниях
Мучительные симптомы не всегда свидетельствуют об инфекции и требуют обширной диагностики. Дерматолог на приеме не всегда может понять, почему чешутся локти, если причиной являются неинфекционные заболевания:
- сахарный диабет;
- артрит, артроз;
- патологии почек, печени;
- тендовагинит;
- бурсит;
- нарушение работы желчевыводящих путей;
- дисбактериоз.
При подозрении на серьезную причину, связанную с функционированием внутренних органов, доктор порекомендует обследование у других специалистов.
Как лечить зуд на локтях
При отсутствии опухоли, свищей, болезненных ощущений можно справиться с дискомфортом самостоятельно. Анализ применяемых средств, новых деталей гардероба, недавнее посещение бассейна поможет выявить аллерген и избавиться от зуда. Если за 2-3 дня проблема осталась нерешенной, медицинский осмотр нельзя откладывать. Назначить правильное лечение сможет только врач.
- Признаки аллергии снимают антигистаминные препараты: Лоратадин, Цетиризин, Рупафин, Фенистил.
- При красном плоском лишае прописывают антибиотики, бромсодержащие препараты, инъекции умеренных транквилизаторов, успокоительные, рекомендуют обработку кожи медицинским спиртом.
- При микозах назначают противогрибковые мази: Клотримазол, Тербинафин, Миконазол, Кетоконазол, Нафтифин.
- При артрите спасает курс противовоспалительной терапии.
- При бурсите накладывают тугую повязку, чтобы локтевой состав находился в состоянии абсолютного покоя, прописывают инъекции Гидрокортизона. После снятия повязки необходимо делать упражнения для предотвращения атрофирования сустава.

- От чесоточного клеща избавляются обработкой Серной мазью, Бензилбензоатом.
- При дисбактериозе назначают пробиотики, рекомендуют пройти курс лечения активированным углем.
Самостоятельно ставить диагноз, подбирать фармацевтические препараты как внутреннего, так и наружного применения нельзя. Только врач должен определить, почему чешутся локти рук. Непрофессиональное лечение может оказаться не только бесполезным, но и опасным.
Источник
Прыщи или пятна могут появиться на любом участке кожного покрова, но в некоторых случаях сыпь характеризуется излюбленной локализацией. Местами скопления патологических элементов зачастую становятся области локтей и коленей. Когда там возникают высыпания, стоит рассмотреть подробнее.
Причины у детей и взрослых
Любая сыпь – это реакция кожи на повреждение, обусловленное действием внешних факторов или внутренних нарушений. Она может быть воспалительной, аллергической или принимать характер обычного раздражения. Обычно в такой ситуации у взрослых или детей приходится констатировать ту или иную дерматологическую патологию.
Раздражение и пупырышки при потнице
Длительное воздействие пота на кожу приводит к повреждению эпителия содержащимися в нем химическими веществами. И особенно часто это наблюдается в естественных складках кожи. Развитию подобного состояния способствуют различные факторы:
- Перегревание (излишне сильное укутывание младенцев).
- Ношение одежды из синтетических материалов, слишком теплой.
- Профессиональные вредности (работа в сталелитейных цехах, плохо проветриваемых душных помещениях).
- Пренебрежение правилами личной гигиены (редкие приемы душа и купания).
- Локальный и общий гипергидроз (на фоне эндокринных, нейровегетативных нарушений).
Сначала на коже возникает легкое покраснение, которое сопровождается зудом и жжением. Продолжающийся контакт с потом при увеличении его продукции или нарушении испарения приводит к появлению рассеянных пузырьков с прозрачным содержимым. Такая форма потницы называется кристаллической.
При папулезном варианте жидкость в полостных элементах мутнеет, они окружаются красным воспалительным венчиком, что связывают со вторичным микробным инфицированием. Отдельные элементы сливаются, запущенные случаи сопровождаются мокнутием, осложняются пиодермией.
Потница сопровождается покраснением с образованием пузырьков или папул. Она возникает не только у детей, при определенных условиях ею страдают и взрослые.
Чешутся прыщики на локтевом сгибе от аллергии
Зудящие элементы в области локтей или под коленками зачастую свидетельствуют об аллергическом процессе. Реакции гиперчувствительности лежат в основе различных заболеваний:
- Аллергического контактного дерматита.
- Атопического дерматита (нейродермита).
- Экземы.
- Крапивницы.
Кожа рук, включая локтевые сгибы, часто контактирует с потенциальными аллергенами. В этом случае на участках, подвергшихся их воздействию, наблюдаются ограниченное покраснение и отечность, на фоне которых видны мелкие папулы и пузырьки. Кожные изменения проходят после устранения провоцирующего фактора.
При повторных контактах с аллергеном процесс трансформируется в экзему, когда образуется большое количество серопапул или микровезикул, которые лопаются с образованием сплошной мокнущей поверхности. В отличие от аллергического дерматита, наблюдается сенсибилизация организма, в результате которой высыпания принимают симметричный характер, распространяются и на другие участки тела.
Локтевые и подколенные складки – довольно типичная локализация высыпаний при атопическом дерматите. У детей первого года жизни и в раннем возрасте очаги схожи с экземой, сочетаются с плотными папулами, сливающимися между собой. У более старших пациентов и взрослых преобладает инфильтрация, шелушение и лихенизация (усиление кожного рисунка).
Атопический дерматит принимает хронический рецидивирующий характер, обостряясь и усугубляясь на фоне невротических расстройств. Последние поддерживаются упорным и сильным зудом, который является постоянным признаком болезни. У пациентов отмечаются повышенная раздражительность и возбудимость, нарушается сон.
Для крапивницы характерны волдыри. Это кожные элементы, возникновение которых связано с отеком сосочкового слоя дермы. Они несколько возвышаются, бледно-розового или красного цвета, имеют полигональные очертания и склонны к слиянию. Крапивница возникает на различных участках кожного покрова, включая область естественных складок, сопровождается выраженным зудом.
Сыпь при аллергических заболеваниях может приобретать различный характер, но ведущим симптомом таких реакций становится зуд, порой довольно интенсивный.
Шелушатся красные пятна из-за грибка
Дерматомикозы, вызванные грибками (трихофитоном, микроспорумом, эпидермофитоном), также поражают кожу в области кожных складок и внутренней поверхности конечностей. При этом возникает округлое или овальное красное шелушащееся пятно с четкими границами и несколько возвышающимися отечными краями. В центре очаги светлеют и немного западают, поэтому выглядят в виде колец, по периферии которых образуются мелкие пузырьки, чешуйки или корки. Они часто сливаются между собой, захватывая обширные зоны и принимая причудливые очертания.
Заболевание протекает длительно, сопровождается легким зудом, который усиливается в периоды обострения (особенно летом и при повышенной потливости). Эпидермофитией чаще болеют взрослые, а дети обычно заражаются микроспорией или трихофитией, для которых также характерно вовлечение в процесс волосистой части головы. Там отмечают появление бледно-красных или синюшных очагов с шелушением. На этом фоне наблюдается гнездная плешивость: при трихофитии волосы обламываются у самой кожи, а при микроспории – высоко, на разных уровнях.
Прыщи на внутренней стороне при инфекциях
Концентрация сыпи в естественных складках кожи часто наблюдается при некоторых инфекциях детского возраста. В этом случае вовлечены не только участки вокруг локтей и коленей – элементы рассеяны практически по всему телу. Мелкоточечные высыпания характерны для скарлатины, они становятся более видны при нажатии стеклянным шпателем. Другими признаками инфекции будут:
- Бледность носогубного треугольника (на фоне ярко красных щек).
- Острое воспаление небных миндалин (ангина).
- «Малиновый» язык – зернистый, яркоокрашенный, с белым налетом у корня.
- Пластинчатое шелушение на ладонях и стопах (после исчезновения сыпи).
- Интоксикация (лихорадка, недомогание, головная боль).
Более обильными в локтевых сгибах и под коленями высыпания могут быть и при ветряной оспе. Они представлены сначала мелкими пятнышками и папулами, а затем типичными пузырьками, заполненными серозным содержимым. Спустя 2–3 дня элементы начинают подсыхать с образованием корочек, но наблюдается несколько «волн» подсыпания, из-за чего создается впечатление полиморфизма. При этом часто поражаются и слизистые оболочки, где быстро образуются мацерированные эрозии.
У взрослых вокруг локтевых и коленных суставов могут образовываться специфические узлы (гуммы), которые являются признаком третичного сифилиса. Они локализуются в подкожной клетчатке, безболезненны, постепенно увеличиваются в размерах, становясь при этом тугоподвижными. Далее в центре узла формируется некроз и язва, из глубины которой выделяется вязкая жидкость. В процессе разрешения они уменьшаются в размерах и рубцуются.
Клиническая картина детских инфекций имеет ряд отличительных черт, по которым можно установить диагноз даже на основании осмотра.
Эритема и узелки на фоне ревматизма
На коже рук и ног у детей, страдающих ревматизмом, может появиться кольцевидная эритема – сыпь в виде округлых розово-красных элементов (ободков), безболезненных и не возвышающихся над окружающей поверхностью. При надавливании они бледнеют и становятся незаметными. Обычно кольцевидная эритема наблюдается в начале болезни, а при стихании активности она проходит.
Болезнь характеризуется и другими проявлениями в области суставов – ревматическими узелками. Обычно они встречаются у детей с рецидивами. Это плотные безболезненные подкожные образования, размерами от нескольких миллиметров до 2 см, расположенные в местах прикрепления сухожилий. Схожие образования наблюдаются при ревматоидном артрите у взрослых.
Высыпания при псориазе
Разгибательные поверхности локтевых и коленных суставов – одна из типичных локализаций псориатических бляшек. Сначала образуется плоская шероховатая папула розово-красного цвета, покрытая мелкими чешуйками. Постепенно элементы увеличиваются в размерах, превращаясь в бляшки причудливых очертаний. Для псориаза характерна триада клинических феноменов:
- Стеаринового пятна – при поскабливании бляшек видны мелкие серебристые чешуйки.
- Терминальной пленки – после удаления чешуек остается блестящая поверхность.
- Кровяной росы – дальнейшее поскабливание приводит к точечному кровотечению.
В прогрессирующей стадии кожные изменения сопровождаются зудом различной интенсивности. У детей до 5 лет псориаз проявляется распространенной сливной сыпью, иногда с мокнутием и отечностью. В школьном возрасте выражены экссудативные процессы с появлением на поверхности бляшек чешуйко-корок.
Дополнительная диагностика
Для определения причины высыпаний на локтях и коленях необходима комплексная диагностика. Иногда происхождение пятен ясно и по данным клинического осмотра, но зачастую приходится проводить дополнительные исследования:
- Общий анализ крови (лейкоцитарная формула, СОЭ).
- Биохимические показатели (иммуноглобулины E, антистрептолизин-О, ревмопробы).
- Серологические маркеры (МРП, ИФА, РИФ).
- Аллергопробы (аппликационные, прик-тест).
- Соскоб с пораженных участков (микроскопия, посев).
Исходя из конкретной ситуации, ребенку или взрослому может потребоваться консультация смежных специалистов – аллерголога, инфекциониста, ревматолога. Дифференциальную диагностику приходится проводить с широким спектром состояний, сопровождающихся сыпью на коже.
Обследование на первичном этапе включает врачебный осмотр, дальнейшая диагностика проводится с учетом его результатов.
Что делать, если появились?
Любая сыпь на теле, особенно в детском возрасте, внушает вполне обоснованную тревогу. Это симптом, который нельзя оставлять без внимания. Определив его происхождение, можно приступать к терапевтическим мероприятиям. Одни состояния, например, потница, требуют лишь оптимизации образа жизни и ухода:
- Частое проветривание помещения.
- Регулярно принимать душ, купать ребенка.
- Избегать чрезмерного укутывания младенцев.
- Носить одежду из натуральных тканей.
- Делать воздушные ванны.
Но в большинстве ситуаций необходима более активная тактика, предполагающая использование медикаментов. Правильно назначенные препараты должны действовать на причины и механизмы развития болезни, что и ведет к устранению симптомов. Исходя из клинической ситуации, могут быть назначены:
- Антигистаминные (Тавегил, Эриус, Фенистил-гель, Псило-бальзам).
- Десенсибилизирующие (глюконат кальция, тиосульфат натрия).
- Кортикостероиды (Элоком, Адвантан, Целестодерм, Флуцинар).
- Противогрибковые (гризеофульвин, кетоконазол, тербинафин).
- Антисептики (салициловая и борная кислоты, калия перманганат).
Лечение скарлатины, ревматизма и сифилиса осуществляется антибиотиками пенициллинового ряда, при острых инфекциях проводят инфузии дезинтоксикационных средств. Наружная терапия псориаза предполагает использование различных мазей (салициловой, дегтярной, нафталанной, гормональных). Кожные высыпания лечат ПУВА-терапией, в тяжелых случаях назначаются цитостатики (метотрексат, циклоспорин).
Красная сыпь в области локтевых и коленных суставов может появиться при широком спектре патологических состояний у взрослых и детей. Для выявления конкретной причины необходимо обратиться к врачу и пройти обследование. Только так можно определить правильную лечебную тактику.
Загрузка…
Источник