Сыпь на теле ребенка как от крапивы
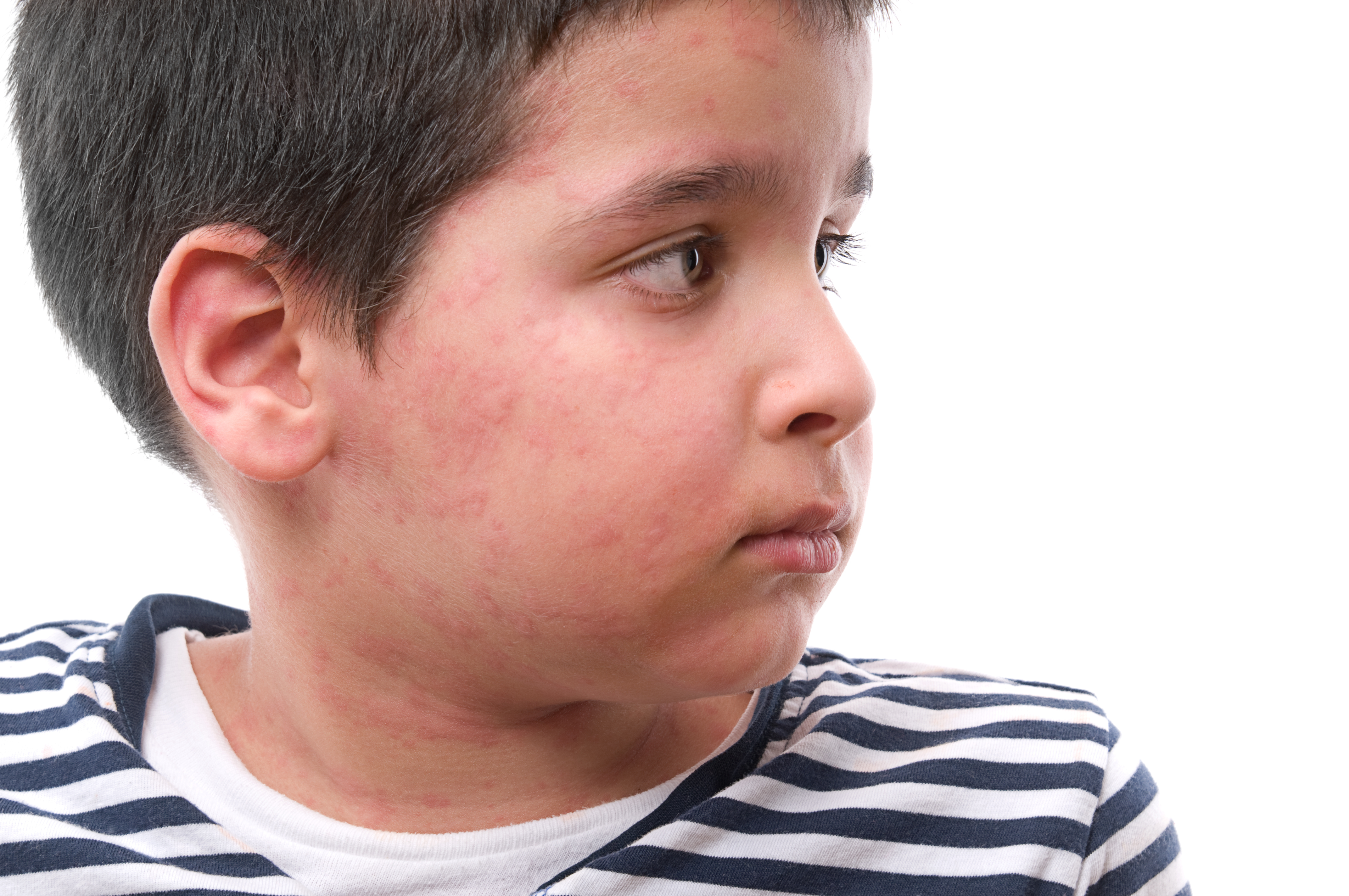
Крапивница относится к широко распространенным в человеческой популяции заболеваниям. По разным данным эпизоды крапивницы наблюдались у 15–25% населения земного шара, причем у 25% из них заболевание носит хронический характер. Взрослые болеют чаще, чем дети. Среди заболевших крапивницей преобладают женщины. Нередко крапивница проявляется у людей, уже страдающих аллергическими заболеваниями.
Код крапивницы по МКБ-10
Крапивница по МКБ-10 включена в класс «Болезни кожи и подкожной клетчатки», имеет код L50 с 9 уточняющими диагноз 9 подрубриками.
Что такое крапивница
Крапивница – это несколько вариантов заболеваний, различающихся по этиологии, но объединенных ведущим симптомом – появлением на коже розовато-красных зудящих образований (волдырей) с четкими границами, разнообразных по форме и размерам, приподнятых над уровнем кожи.
Причины, провоцирующие крапвницу
Экзогенные:
- Физические: механические, температурные, химические.
- Продукты питания.
- Растительные вещества.
Эндогенные:
- Патологические изменения мочевыделительной системы, печени, кишечника, ротовой полости, носоглотки, половых органов, глистные инвазии.
- Поражение вегетативного отдела нервной системы.
Независимо от причины у разных видов крапивницы запускается одинаковый механизм развития патологических изменений. Главную роль в формировании ведущего симптома крапивницы – волдыря – играют тучные клетки, которые представляют собой одно из звеньев клеточного иммунитета. При попадании в организм чужеродного агента, тучные клетки активизируются и выбрасывают в кровь биологически активные реагенты – медиаторы. Основным медиатором, расширяющий капилляры, увеличивающий их проницаемость и обеспечивающий периваскулярный отек – является гистамин. В результате его действия происходит отек сосочкового слоя дермы, межклеточная жидкость накапливается, что заканчивается образованием волдырей.
Виды и типы крапивницы
Виды и типы крапивницы разделяют:
- По течению – острая <6 недель, хроническая >6 недель.
По механизму патологического процесса – иммунная, неиммунная
Иммунная крапивница:
Аллергическая
- Аутоиммунная
- Неиммунная крапивница:
Механическая – дермографическая, вибрационная, крапивница от давления и физического воздействия.
- Температурная – холодовая, тепловая.
- Солнечная.
- Контактная.
- Медикаментозная.
- Идиопатическая.
Диагностика крапивницы
Диагностика крапивницы строится на изучении истории болезни, данных осмотра, лабораторных анализах и инструментальных исследованиях.
История болезни: присутствие в прошлом эпизодов крапивницы или других аллергических реакций, наличие отягощенной наследственности по аллергическим заболеваниям: непереносимость некоторых видов продуктов, бытовой химии, лекарственных средств, парфюмерии.
Физикальные методы обследования:
- Характерный элемент сыпи – волдырь с плотной прозрачной оболочкой.
- Элементы рельефны, возвышаются над кожей.
- Волдыри различаются по форме и размерам.
- Цикличность появления элементов.
- Эффект от применения антигистаминных средств.
- Исследования, проводимые на амбулаторном уровне:
- Общий анализ крови и мочи.
- Исследование кала на гельминты и простейшие.
- Установление Ig Е в сыворотке крови методом ИФА.
Дополнительные методы:
- Биохимия крови.
- Микроскопия соскоба кожи
- Изучение биологических материалов организма: фекалий, дуоденальное содержимое, мазки из носовой и ротовой полости.
- ЭФГДС.
- Бактериологический посев желчи.
- Аллерготесты в период ремиссии.
- Нахождение специфических иммуноглобулинов к паразитам методом ИФА.
Симптомы крапивницы
Симптомы крапивницы представлены мономорфной сыпью, элементом которой служит волдырь. Отличительная черта сыпи при крапивнице – это моментальное образование и скорое пропадание высыпаний за 24 часа.
У многих крапивница сопровождается ангиоотеком подкожной клетчатки, подслизистой оболочки ЖКТ, мочевых путей, гениталий, респираторного тракта. Отек вызывает чувство распирания и болезненности в местах наибольшего распространения. Полностью пропадает через 3 суток. Излюбленное расположение отеков – зоны со слабо развитой соединительной тканью: веки, губы, ушные раковины, кисти, стопы, гениталии.
Осложнения при крапивнице
Осложнения при крапивнице обусловлены диффузией ангионевротического отека в глубоколежащие слои дермы, подкожную клетчатку, слизистые дыхательных путей и пищеварительной системы.
Отек Квинке
Серьезную опасность представляют отек слизистых респираторного тракта. Быстро развивается дыхательная недостаточность: затрудненное дыхание, кашель, цианоз носогубного треугольника. Без оказания неотложной медицинской помощи это состояние может закончиться летальным исходом.
Причины крапивницы
Причины крапивницы – аллергической и неаллергической природы.
Аллергены:
- Продукты питания: орехи, морепродукты, цитрусовые, фрукты, яйца, мед и многое другое.
- Токсины растений.
- Яды насекомых.
- Глистные инвазии.
Неаллергические причины:
- Инфекционные болезни.
Физические факторы:
солнечное облучение,
охлаждение, нагревание,
механическое воздействие
Стресс.
Крапивница у детей
Крапивница у детей возникает неожиданно с появления мучительного зуда на коже, затем выступают на гиперемированном фоне плотные бескамерные волдыри. У малышей провокатором крапивницы является пищевая аллергия: непереносимость молока, яиц, рыбы, шоколада и других. У детей постарше вызвать крапивницу может перенесенная вирусная инфекция (герпес, цитомегаловирус, аденовирус),
Высыпания нередко сочетаются с ухудшением состояния ребенка: температура повышается до 38-39 градусов, открывается рвота и понос. Сыпь на теле присутствует 2-3 часа, затем пропадает без следов.
Крапивница у взрослых
Пик заболеваемости крапивницей у взрослых приходится на возрастной период с 30 до 50 лет. В более, чем в половине случаев причинный фактор, вызывающий патологию, остается невыясненным. Острые формы проходят быстро, но, если развивается хроническая форма, болезнь может продлиться до 10 и более лет.
Лекарственная крапивница
Доказано, что послужить активатором аллергической реакции может любое лекарственное средство. Но нередко способствуют инициации тучных клеток с выходом из них гистамина и других биологически активных реагентов:
- Антибиотики: пенициллины, аминогликозиды, цефалоспорины.
- Противовоспалительные препараты нестероидной группы: Индометацин, Аспирин.
- Антикоагулянты.
- Витамины.
Вакцины, сыворотки.
Контактная крапивница
Контактная крапивница, начальные признаки – зуд, гиперемия кожи, волдыри проявляются буквально через несколько минут после соприкосновения с причинными антигенами, по типу аллергической реакции немедленного типа. Причиной контактной крапивницы становятся разнообразные чужеродные вещества: шерсть животных, растения (кактус, крапива), косметические средства (шампуни, гели, кремы), медикаменты в виде мази и растворов, одежда из синтетических материалов, некоторые металлы (никель).
Холодовая крапивница
Холодовая крапивница появляется при действии низких температур на кожные покровы. Ее возникновение объясняют выработкой под влиянием холода особых белков – криоглобулинов, которые обладают свойствами антител. Помимо кожных типичных розовато-красных зудящих волдырей наблюдаются значительные отеки мягких тканей и слизистых. Сыпь сохраняется от 2 часов до суток, затем исчезает, не оставляя пигментации.
Солнечная крапивница
Солнечная крапивница – один из видов фотодерматозов. Появляется при влиянии на кожу ультрафиолетового облучения при нахождении на солнце или в солярии. Поражает больше всего женщин, имеющих патологию печени и обостренную фоточувствительность к ультрафиолету. Наблюдается обильное высыпание розоватых волдырей причудливой формы на открытых участках тела, что сочетается с мучительным зудом. Многочасовое нахождение на палящем солнце чревато появлением симптомов солнечного удара: головная боль, падение давления, обморок.
Острая крапивница
Острой крапивнице свойственно спонтанное возникновение сыпи на коже и слизистых оболочках. Причем главные элементы сыпи – волдыри различаются многообразием форм и размеров. Если они охватывают обширные площади тела, сливаются – это ведет к расстройству состояния здоровья: плохое самочувствие, боли в суставах, лихорадка. Данный тип крапивницы обычно сопутствует пищевой или медикаментозной аллергии, особенно при парентеральном вливании лекарств, сывороток, крови.
Хроническая крапивница
Хроническая крапивница как диагноз ставится, когда патологический процесс с характерной сыпью длится более 6 недель. Приступ начинается с интенсивного зуда разных участков кожного покрова. Зуд настолько сильный, что больные расчесывают кожу до крови, при инфицировании ранок формируются гнойники разной степени выраженности.
Хроническая рецидивирующая крапивница
Хроническая рецидивирующая крапивница устанавливается в сенсибилизированном организме, в котором продолжительное время присутствуют источники хронической инфекции: фарингит, тонзиллит, холецистит, аднексит и другие; функциональные или органические поражения ЖКТ и органов, участвующих в процессе пищеварения (печень, желчный пузырь, поджелудочная железа). Заболевание протекает циклически: рецидивы чередуются с периодами относительного благополучия – ремиссиями. При рецидивах присутствуют признаки интоксикация: головные боли, лихорадка, арталгии. При массивных отеках подслизистой оболочки ЖКТ – тошнота, рвота, диарея. Постоянный зуд ведет к бессоннице, повышенной утомляемости, раздражительности.
Лечение крапивницы
Лечение крапивницы – комплексное и включает нелекарственные методы (диета, образ жизни) и медикаментозные.
Немедикаментозная терапия:
- По возможности устранить причинный фактор, вызывающий крапивницу.
Нормализация образа жизни пациента: исключить перегревание, переохлаждение, физическое перенапряжение.
Избегание стрессов.
Сбалансированное питание с исключением возможных аллергенов (морепродукты, яйца, мед и другие).
Прием медикаментов исключительно с разрешения врача.
Антигистаминные препараты – основа базисной терапии при хронических формах крапивницы.
При тенденции к затяжному течению процесса и неэффективности лечения применяют системные глюкокортикоиды.
Препараты от крапивницы
Препараты – стабилизаторы тучных клеток:
Кетотифен
.
Народные средства от крапивницы
Народные средства от крапивницы опасно использовать в период обострения болезни. Патогенез крапивницы обусловлен аллергическими реакциями, некоторые из которых отличаются молниеносным течением, например анафилактический шок. Все растения, рекомендованные народными целителями для приготовления отваров и настоев, – это потенциальные аллергены, которые вместо облегчения вызовут осложнения и переход острой патологии в хроническую.
Как снять зуд от крапивницы
Для снятия зуда от крапивницы используют местные средства в виде мазей или растворов, которые на некоторое время снимают выраженность симптома.
Препараты с охлаждающим действием: 1% ментол, 0,5-1% раствор лимонной кислоты.
- Мази, содержащие в составе антигистаминные средства: Фенистил гель, Элидел.
В тяжелых случаях назначают мази с глюкокортикоидами, которые оказывают быстрое действие:
Фторокорт, Элоком
.
Вопрос-ответ
Можно ли мыться при крапивнице
Заболевание не является противопоказанием для мытья тела, однако существуют некоторые ограничения: Мыться лучше под душем теплой водой, не допуская резких перепадов температуры воды. Принятие ванны нежелательно, так как длительное воздействие воды на кожу приводит к размягчению верхнего рогового слоя кожи и усилению отека. Нельзя применять при мытье синтетические жесткие мочалки, шампуни, гели. Разрешено использовать гипоаллергенные моющие средства или детское мыло без отдушек.
Можно ли пить при крапивнице
Любой вид алкоголя при явных признаках крапивницы строго противопоказан, так как может вызвать такое грозное осложнение, как отек Квинке.
Можно ли купаться при крапивнице
Купание в бассейне и открытых водоемах не разрешается при обострениях крапивницы. В бассейн добавляют различные реагенты для очищения воды, которые вызовут усиление симптомов.
Можно ли супрастин при крапивнице
Супрастин назначают при крапивнице, так как он относится к антигистаминным препаратам 1 поколения. Из-за побочных эффектов он противопоказан при беременности и кормящим женщинам. Кроме того, он оказывает тормозящее действие на ЦНС (нарушение координации движений, сонливость), поэтому с осторожностью применяется у людей, которым необходима быстрая реакция: вождение автомобиля, работа на производстве.
Можно ли хурму при крапивнице
Нет, нельзя. Хурма относится к продуктам с высокой степенью аллергенности, и сама может спровоцировать аллергическую реакцию.
Можно ли в баню при крапивнице
Резкие перепады температур отрицательно влияют на пораженную при крапивнице кожу. Поэтому посещение бань и саун при данном заболевании не рекомендовано.
Можно ли тыкву при крапивнице
Тыква не обладает выраженной аллергенностью, но учитывая, что при крапивнице отмечается повышенная чувствительность ко многим пищевым компонентам, в период обострения нежелательно использовать этот овощ в питании больного.
Итоги
Крапивница – одна из самых сложных задач современной практической медицины. Заболевание крайне негативно влияет на качество жизни людей: значительный кожный зуд, косметические дефекты снижают социальную активность человека, приводят к расстройствам в психоэмоциональной сфере. Апатия, депрессия, снижение работоспособности – спутники этого заболевания. Лечение хронических форм не всегда является эффективным, поэтому ученые всего мира продолжают поиск лекарств, способных решить эту проблему.
Источник
Крапивница возникает хотя бы раз в жизни у 15-25 % населения планеты и обычно в возрасте до 40 лет. Чаще всего страдают малыши до 3-х лет, чуть реже – дети дошкольного и раннего школьного возрастов. Высыпания при крапивнице напоминают ожог крапивы, откуда и произошло название болезни. Первичным элементом сыпи является волдырь, представляющий собой местный отёк сосочкового слоя дермы. Такая сыпь называется уртикарной (от лат. urtica – крапива) и сопровождается значительным зудом, приводящим к ухудшению самочувствия, нарушению сна. У половины больных крапивница возникает изолированно, примерно у 40 % недуг сочетается с ангионевротическим отёком (отёком Квинке), а изолированный ангиоотёк встречается лишь у 10-15 % больных и представляет собой более глубокий отёк кожи и подкожной клетчатки, развитие которого на слизистых ротовой полости и гортани может приводить к асфиксии, угрожающей жизни ребёнка.
Крапивница может быть острой и продолжаться в течение нескольких дней и недель (не более 6 недель между появлением первых и исчезновением последних элементов сыпи) или хронической, протекая месяцы и годы. У детей чаще наблюдаются острые формы заболевания, а в возрасте от 20 до 40 лет – хронические.
Причины острой крапивницы и отёка Квинке у детей в большинстве случаев удаётся чётко установить. Это могут быть следующие факторы:
– пищевые продукты (молоко, яйца, рыба, орехи, бобовые, цитрусовые, шоколад, клубника, малина и другие), и, чем младше ребёнок, тем чаще пищевые аллергены являются причиной заболевания;
– лекарственные препараты (антибиотики из групп пенициллинов, цефалоспоринов, салицилаты, нестероидные противовоспалительные препараты, препараты крови, рентгенконтрастные средства);
– укусы насекомых (ос, пчёл, пауков, блох), медуз;
– инфекции (чаще вирусы гепатита, Эпштейна-Барр, стрептококки, гельминты);
– физические факторы (тепло, холод, инсоляция, двигательные нагрузки, давление);
– непосредственный контакт аллергена с кожей (шерсть животного, красители, парфюмерные средства, латекс, бытовая химия).
Причины хронической крапивницы удаётся установить у 20-30 % детей, и чаще ими являются физические факторы, инфекции, глистные инвазии, пищевые добавки, ингаляционные аллергены и медикаменты.
Механизмы развития крапивницы и ангионевротического отёка делятся на две основные группы – аллергические и неаллергические. И в том и в другом случае в основе лежит выброс из гранул тучных клеток биологически активных веществ, наиболее изученным из которых является гистамин, вызывающий зуд, отёк и гиперемию. У детей чаще всего к дегрануляции приводят аллергические реакции немедленного типа (IgE-зависимые), при которых происходит взаимодействие аллергенов с антителами на мембранах тучных клеток. При воздействии неиммунных факторов повышение концентрации гистамина случается за счёт прямого высвобождения его из клеток при употреблении определённых продуктов, лекарственных препаратов. Кроме того, к неиммунным механизмам относятся воздействия физических факторов, вызывающих развитие холодовой, тепловой, контактной, солнечной, вибрационной крапивницы.
Для клинической картины крапивницы характерно появление волдырей округлой или овальной формы размерами от нескольких миллиметров до 10-20 см; они могут сливаться между собой, образуя полициклические фигуры. Элементы сыпи возвышаются над поверхностью кожи, имеют ярко-розовую окраску, иногда в центре – более бледную; могут появляться в любой части тела, включая волосистую часть головы, ладони и стопы, и сопровождаются зудом разной степени выраженности. Сыпь бледнеет при надавливании. Для детей характерно острое течение крапивницы с обильным высыпанием, сопровождающимся значительным отёком и гиперемией.
Часто у детей отмечаются и общие симптомы: повышение температуры тела до 39 градусов Цельсия, снижение аппетита, боли в животе, суставах, расстройства стула. Важной особенностью крапивницы является полное обратное разрешение волдырей без образования вторичных элементов (от нескольких минут до нескольких часов, но не более суток).
К особым видам крапивницы относится аквагенная крапивница, возникающая сразу после контакта с водой любой температуры, характеризующаяся высыпанием мелких волдырей, окруженных эритематозными пятнами, и сопровождающаяся сильным зудом.
У более старших детей, чаще в подростковом возрасте, встречается так называемая холинергическая крапивница – появление большого количества бледно-розовых волдырей диаметром 1-5 мм, окружённых гиперемией. Они образуются после физической нагрузки, стресса, потоотделения, горячего душа, при этом сопровождаясь системными проявлениями: приливами, слабостью, учащённым сердцебиением, одышкой, болью в животе.
У детей ангионевротический отёк бывает реже. Для него характерно внезапное возникновение отёка кожи и подкожной клетчатки, приводящего к деформации области поражения. Локализуется отёк Квинке на участках кожи со скудной соединительной тканью, склонных к накоплению тканевой жидкости – на веках, губах, ушных раковинах, кистях, стопах, гениталиях, слизистых оболочках желудочно-кишечного тракта. Зуд при отёке Квинке выражен в меньшей степени, чаще беспокоят жжение и чувство распирания. Разрешение происходит медленнее – в течение 24-72 часов.
При ангиоотёке в процесс могут вовлекаться слизистые оболочки ротовой полости, языка, глотки, гортани с развитием нарушения проходимости верхних дыхательных путей, угрожающих жизни ребёнка. Вначале возникает охриплость голоса, лающий кашель, затем появляется и нарастает затруднение дыхания, формируется инспираторная одышка (затруднение вдоха), потом затрудняется и выдох, нарастает цианоз кожи лица, сменяющийся резкой бледностью. В тяжёлых случаях высок риск развития асфиксии. При формировании отёка на слизистых оболочках желудка и кишечника ребёнка беспокоят боли в животе, рвота, нарушения стула.
Диагностика крапивницы и отёка Квинке основывается на характерной клинической картине заболеваний. Лабораторные и инструментальные обследования назначают для выявления причинного фактора. Используют кожное тестирование с пищевыми аллергенами, специфические диагностические провокационные тесты. Проводят также поиск заболеваний, способствующих развитию крапивницы – глистных инвазий, патологий эндокринной и пищеварительной систем.
Лечение крапивницы и ангионевротического отёка осуществляется в трёх основных направлениях: устранение контакта с провоцирующим фактором, назначение медикаментозной терапии и создание гипоаллергенного окружения для предотвращения рецидивов заболевания.
Из лекарственных препаратов, учитывая механизмы развития заболевания, наиболее эффективными являются антигистаминные препараты в возрастных дозировках. При распространённых формах крапивницы и отёка Квинке предпочтительнее парентеральное их введение, а затем переход на таблетированные формы в течение месяца и более. При хронической крапивнице лечение назначается на 3-6 месяцев, а иногда и до года. При малодейственности антигистаминных препаратов (нарастание отёка, генерализация поражения) применяют глюкокортикостероидные гормоны (внутривенно).
При пищевой аллергии дополнительно назначают сорбенты, при холинергической крапивнице – холинолитические препараты, при холодовой – мембраностабилизаторы, при солнечной – циклоспорин А. В некоторых случаях эффективно проведение сеансов плазмафереза.
При тяжёлой форме острой крапивницы, неэффективности амбулаторного лечения, ангиоотёке гортани с риском асфиксии, отёке языка, кишечника и угрожающих жизни осложнениях необходимо госпитализировать ребёнка в стационар.
Если у малыша развивается отёк гортани, до приезда скорой помощи необходимо принять некоторые меры. Прежде всего нельзя самим поддаваться панике и успокоить ребёнка, так как беспокойство усилит отёк и быстрее приведёт к асфиксии. Далее следует прекратить контакт с аллергеном (при укусе насекомого – вынуть жало, при пищевой аллергии – промыть желудок, при лекарственной аллергии – прекратить введение препарата), обеспечить максимальный приток кислорода, снять с шеи и талии все сдавливающие предметы, в нос закапать сосудосуживающие капли. Можно самостоятельно до приезда врача дать ребёнку сорбенты и антигистаминные препараты в возрастных дозировках.
Профилактика рецидивов крапивницы и ангионевротического отёка
При наиболее частой форме заболевания у детей – аллергической – следует по возможности избегать контакта с провоцирующими факторами. Однако нередко точную причину выявить не удаётся или контакта невозможно избежать. В этом случае нужно ограничить влияние на ребёнка всех факторов, способных вызывать аллергическую реакцию. Прежде всего необходимо соблюдать гипоаллергенную диету, исключить все продукты, способные вызывать выброс гистамина или содержащие его в большом количестве. К ним относятся шоколад, цитрусовые, морепродукты, клубника, яйца, консерванты, сыры, копчёности, орехи, томаты и другие.
Также нельзя допускать встречи ребёнка с контактными (шерсть животных, бытовая химия, красители, пыль, латекс) и ингаляционными (пыльца растений, аэрозоли) аллергенами, надо носить просторную одежду из натуральных мягких тканей, избегать укусов насекомых, приёма лекарственных препаратов, из-за которые ранее наблюдалось появление крапивницы.
Важным условием для эффективного устранения аллергии является лечение очагов хронической инфекции, заболеваний желудочно-кишечного тракта, в том числе дисбактериоза, борьба с гельминтозами, качественная терапия простудных и других инфекционных заболеваний. Более того, необходимо проводить общие меры по укреплению иммунитета малыша.
При крапивнице, связанной с воздействием физических факторов, исключить их влияние на ребёнка – не носить тесную одежду, не посещать бани, не употреблять слишком холодные или горячие напитки, не подвергаться чрезмерной физической нагрузке; избегать прямого попадания солнечных лучей, использовать солнцезащитные средства с высоким уровнем УФ-защиты.
Выполнение этих несложных рекомендаций позволит уберечь вашего малыша от рецидива заболевания, развития тяжёлых осложнений и трансформации заболевания в хроническую форму, значительно снижающую качество жизни ребёнка.
Источник