Сыпь под мышками во время беременности
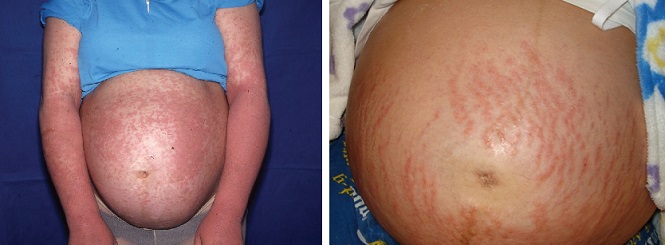
 Потница – это незаразное кожное заболевание, проявляющееся сыпью и признаками раздражения на кожных покровах. Как часто возникает потница во время беременности? Опасна ли потница для женщины и плода?
Потница – это незаразное кожное заболевание, проявляющееся сыпью и признаками раздражения на кожных покровах. Как часто возникает потница во время беременности? Опасна ли потница для женщины и плода?
Причины
Вопреки распространенному мнению, потница возникает не только у маленьких детей. У беременных женщин в результате перестроек гормонального фона и изменения свойств кожи нередко появляется подобная патология. Чаще всего потница отмечается у женщин, чья беременности приходится на летнее время. Типичное раздражение кожи при потнице возникает преимущественно во второй половине гестации.
Факторы, провоцирующие развитие потницы:
- жаркий влажный климат;
- несоблюдение правил личной гигиены;
- лишний вес;
- ношение одежды и белья из синтетической ткани;
- механическое раздражение кожи тесным бельем;
- использование некачественной косметики и средств по уходу за кожей;
- кожные инфекции;
- травмы кожных покровов;
- заболевания эндокринной системы (сахарный диабет);
- длительная лихорадка и пребывание в малоподвижном положении.
Потница в холодное время года появляется у женщин, предпочитающих носить плотную и слишком теплую одежду не по сезону. Такая проблема нередко возникает у часто болеющих будущих мам, пытающихся всеми силами защититься от переохлаждения и простуды. Вот только постоянный перегрев приводит к повышенной потливости и раздражению кожи, что и провоцирует появление потницы.
Потница часто возникает у женщин, страдающих сахарным диабетом, ожирением и другими нарушениями обмена веществ. Лишний вес также может стать провоцирующим фактором развития этой патологии. Изменения метаболизма приводит к повышению потоотделения и нарушению защитных свойств кожи. На этом фоне быстро возникает потница, нередко осложняющаяся присоединением бактериальной инфекции.
Симптомы
К типичным проявлениям потницы относится:
- покраснение и отечность кожи;
- умеренный зуд;
- сыпь в виде мелких красноватых пятен или узелков;
- появление на фоне сыпи мокнущих эрозий и пузырьков;
- мацерация кожи.
Потница может возникать на любом участке кожи. Чаще всего поражаются места естественных складок, паховая, подмышечная, подколенная область. Нередко сыпь обнаруживается под молочными железами и между бедрами. Высыпания обычно симметричные. Возможно одновременное поражение нескольких кожных зон.
Общее состояние будущей мамы при потнице не нарушено. Женщину может беспокоить зуд, усиливающийся при расчесывании сыпи. При расположении пятен и пузырьков под давящими элементами одежды (край бюстгальтера, пояс) возможно появление неприятных и даже весьма болезненных ощущений в этой области за счет постоянного раздражения кожи.
Последствия для плода
Неосложненная потница не опасна для растущего малыша. Это кожное заболевание не мешает нормальному развитию плода и течению беременности. Определенную опасность могут представлять попытки самолечения. Использование препаратов и средств народной медицины, проникающих в кровь и через плаценту, могут нанести вред малышу, и даже стать причиной прерывания беременности.
У женщин с выраженным иммунодефицитом потница может осложниться развитием бактериальной инфекции. На фоне пятен и эрозий появляются гнойные пузырьки и усиливается зуд. Повышается температура тела, состояние женщины заметно ухудшается. Гнойная инфекция кожи может стать причиной выкидыша и других серьезных осложнений беременности. На ранних сроках не исключено инфицирование плода.
Методы лечения
Первое, что следует сделать – устранить возможность перегревания кожных покровов. Будущей маме следует пересмотреть свой гардероб и отказаться от одежды из синтетических и любых плотных грубых тканей. Нижнее белье также должно быть сшито из натуральных материалов (хлопок, лен, бамбук).
Ежедневные водные процедуры – еще один важный шаг по избавлению от потницы. Места раздражения кожи следует промывать очень осторожно, чтобы не нанести дополнительную травму. После душа нужно аккуратно протереть кожу мягким полотенцем.
Для лечения элементов сыпи при потнице используются различные смягчающие кремы и мази. «Бепантен», «Пантенол» и другие средства по уходу за кожей с антисептическим эффектом помогут справиться с раздражением, снять зуд и предупредят вторичное инфицирование. В местах кожных складок, под мышками и в паховой области можно использовать обычную детскую присыпку.
После завершения терапии следует не забывать о правильном уходе за кожей:
- Принимайте душ дважды в день летом и один раз в сутки зимой.
- При повышенном потоотделении ополаскивайте кожу так часто, как это необходимо.
- После душа используйте смягчающие кремы, подходящие вашему типу кожи.
- Внимательно осматривайте места естественных складок кожи. При необходимости сразу же используйте антисептические средства и кремы, снимающие сухость и раздражение.
- Не пользуйтесь косметикой на жирной основе, забивающей поры и мешающей нормальному потоотделению.
Специальные лечебные кремы и мази при потнице у беременных не назначаются. В большинстве случаев достаточно соблюдения простых мер предосторожности и регулярного использования увлажняющих кремов, чтобы избавиться от потницы. Лечение проводится в домашних условиях и редко занимает более 7 дней.
При развитии гнойной инфекции кожи на фоне потницы необходимо обязательно обратиться к врачу. В этом случае назначаются антибактериальные средства, способные справиться с возбудителем болезни. Препараты в виде крема или мази наносятся непосредственно на область поражения курсом до 10 дней. Выбор конкретного препарата будет зависеть от тяжести и распространенности процесса, а также от срока беременности.
Профилактика
Предупредить развитие потницы во время беременности довольно просто:
- Носите одежду по сезону.
- Окажитесь от одежды и белья из синтетических тканей.
- Соблюдайте правила личной гигиены и регулярно принимайте душ.
- Используйте смягчающие кожу кремы после водных процедур.
- Избегайте перегревания.
Для профилактики потницы рекомендуется поддерживать постоянную температуру воздуха в помещении не выше 25 градусов. При соблюдении этих несложных правил можно предупредить развитие потницы и всех неприятных последствий этого заболевания.
Меня зовут Екатерина, и я врач акушер-гинеколог. Я умею не только лечить людей, но и писать об этом. Образование: ЮУГМУ, педиатрический факультет, специализация на кафедре акушерства и гинекологии.
Источник
Большинство высыпаний во время беременности не вызвано непосредственно нею и может появится по тем же причинам, что и у любого человека (например, контактный дерматит или аллергия). Но существует ряд специфических дерматозов, характерных исключительно для периода вынашивания ребенка. В таких случаях сыпь появляется как результат множества изменений и взаимодействия различных факторов в организме беременной женщины и проходит после родов. Выделяют 4 основных кожных заболевания при беременности:
- атопический дерматит (дерматоз) беременных (англ. Atopic eruption of pregnancy или AEP);
- полиморфный дерматоз беременных (англ. Pruritic urticarial papules and plaques of pregnancy или PUPPP, а также eruption of pregnancy или PEP);
- пемфигоид беременных (англ. Pemphigoid gestationis или PG);
- внутрипеченочный холестаз беременных (Intrahepatic Cholestasis of Pregnancy или ICP).
Атопический дерматит беременных
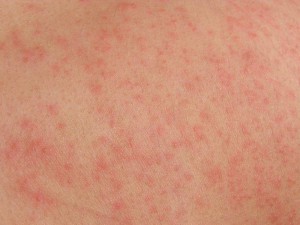
 Атопический дерматит беременных
Атопический дерматит беременных
Атопический дерматит беременных – это общий термин, который включает три состояния:
- экзема беременных;
- зудящий фолликулит беременных;
- пруриго беременных.
Атопический дерматит составляет около половины всех кожных заболеваний, диагностированных во время беременности.
Признаки, симптомы и характер
Такая сыпь может сопровождаться сильным зудом и обычно появляется на руках, ногах или туловище.
Экзема часто характеризуется красными, чешуйчатыми пятнами, небольшими выпуклостями или шелушащейся кожей.1 Появляется чаще при первой одноплодной беременности и обычно в первом или втором триместрах, в необычных местах: на лице, ладонях, сгибах рук и ног.2
Зудящий фолликулит вначале поражает туловище и может распространиться на другие части тела. Узелки, образующиеся на коже, содержат гной, поэтому могут напоминать прыщи. Это редкое заболевание, возникает в последних двух триместрах и обычно длится от двух до трех недель.
Пруриго может возникать на любом сроке. Примерно 1 из 300 женщин может быть подвержена этому дерматозу, который длится от нескольких недель до нескольких месяцев после родов. Имеет вид зудящих или покрытых коркой папул на руках, ногах или животе.3
Женщина может испытать повторные вспышки атопического дерматита при дальнейших беременностях.
Причины
Характер этого заболевания говорит о проблеме с иммунной системой, которая сопровождается склонностью к экземе, астме или сенной лихорадке. Часто атопический дерматит встречается в истории болезни нескольких членов семьи. Он связан с плохой барьерной функцией кожи, делает ее сухой и чувствительной.4
Лечение
Атопический дерматит можно лечить местными кремами/мазями и пероральными антигистаминными препаратами. Некоторым женщинам также назначаются пероральные стероиды.
Как влияет на беременность и плод?
Атопический дерматит не представляет опасности для матери или плода.1
Полиморфный дерматоз беременных
 Полиморфный дерматоз беременных
Полиморфный дерматоз беременных
Полиморфный дерматоз беременных – это зудящая сыпь, которая встречается примерно у 1 из 150 беременных женщин, чаще во время первой и многоплодной беременности.
Признаки, симптомы и характер?
Как правило, сыпь возникает в третьем триместре. Появляется на коже живота в растяжках и далее распространяется на туловище и конечности, обычно не поднимаясь выше груди. Может принимать разнообразный вид – папул, бляшек или пузырьков. Обычно проходит после родов в течение 1-2 недель. Вероятнее всего, полиморфный дерматоз, возникший при первой беременности, не будет повторяться при последующих или же будет выражен в значительно более мягкой форме.3
Причины
Медицинское сообщество до сих пор не знает, почему развивается полиморфный дерматоз беременных. Существует несколько точек зрения.
- Растяжение кожи. В последние несколько месяцев беременности скорость роста плода особенно высокая, и кожа живота растягивается очень интенсивно. Соединительные ткани могут быть повреждены, в результате чего начинается воспалительный процесс, который приводит к сыпи.
- Иммунный ответ на клетки ребенка. Другая теория заключается в том, что некоторые клетки плода мигрируют по всему телу матери и могут вызвать иммунный ответ, выраженный сыпью. Эта теория может объяснить, почему полиморфный дерматоз иногда сохраняется после родов, поскольку эмбриональные клетки продолжают циркулировать в течение короткого периода времени в организме матери.
Лечение
Лечения для данного состояния кожи не существует, но есть ряд способов, которые помогут облегчить симптомы:
- Не расчесывайте пораженные участки. Это может привести к попаданию на раздраженную кожу бактерий и других микробов.
- Прохладные компрессы или лед. Приложите прохладную, влажную ткань или полотенце к пораженному участку, когда чувствует зуд или опухание. Прикладывание пакета со льдом, обернутого в ткань, по 15–20 минут несколько раз в день также может помочь облегчить ваше состояние.
- Овсянка. Овсяные ванны лечат многие аллергические или воспалительные заболевания кожи. Коллоидный овес содержит группу фенолов, называемых авенантрамидами, которые обладают противовоспалительными и антиоксидантными свойствами. В состав овса также входят такие антиоксиданты, как витамин Е и феруловая кислота. Исследования, в том числе обзорный доклад за 2014 год одного из членов Американской академии дерматологии (ААД), показывают, что овсяные ванны уменьшают зуд и другие кожные проблемы у людей с такими заболеваниями, как атопический дерматит и экзема.
- Увлажняющие средства. Зудящая кожа легко может стать сухой. Чтобы предотвратить дальнейшее раздражение, наносите увлажняющие или смягчающие средства на воспаленную или сухую кожу по мере необходимости. Глицерин обычно является наиболее рекомендуемым натуральным средством.
- Ромашка. Успокаивающие свойства ромашки широко используются для лечения кожных заболеваний, и многие безрецептурные кремы и лосьоны от зуда содержат ее экстракт. В исследовании, проведенном в Испании в 2016 году, у 30 человек с красным плоским лишаем, которые наносили ромашковый гель на пораженные участки кожи, отмечалось уменьшение зуда, жжения и боли. Важно помнить, что у некоторых людей может быть аллергия на ромашку.
- Мята перечная. Растение содержит высокие дозы ментола. Большинство исследований показывают, что ментол может уменьшить зуд, когда его принимают в разбавленном виде или наносят непосредственно на кожу в продуктах для местного применения. Ментол также является слабым анальгетиком, и он может обезболить пораженный сыпью участок кожи.
- Гвоздичное масло. Гвоздика содержит высокие дозы антиоксидантов и противомикробных препаратов, в частности фенол эвгенол. В египетском исследовании 2017 года 25 человек наносили вазелин, а затем гвоздичное масло на участки зудящей кожи ежедневно в течение 2 недель, испытывали уменьшение симптомов по сравнению с аналогичной группой, которая применяла только вазелин.5
- Стероидные и антигистаминные препараты. Гидрокортизон мазь 1%, нанесенная на пораженные сыпью участки, может помочь уменьшить зуд. Примеры антигистаминных препаратов, которые считаются безопасными во время беременности, включают дифенгидрамин и цетиризин. Хотя эти лекарственные средства считаются безопасными для беременных, обязательно проконсультируйтесь с врачом перед их использованием.
Как влияет на беременность и плод?
Эта сыпь не вызывает осложнений у женщины или ребенка.3
Пемфигоид беременных
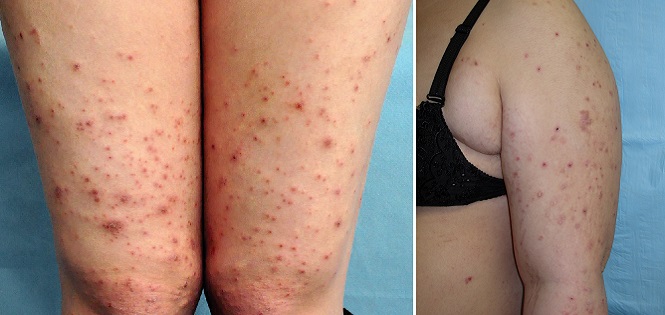
 Пемфигоид беременных
Пемфигоид беременных
Пемфигоид беременных – очень редкое аутоиммунное заболевание, поражающее в среднем 1 из 40 000 — 50 000 беременных женщин.
Признаки, симптомы и характер
При данном дерматозе, возникающем во втором или третьем триместре, вокруг пупка образуются красные зудящие узелки, которые распространяются на другие части тела в течение нескольких дней или недель. Лицо, кожа головы, ладони и подошвы ног обычно не поражаются. Через две-четыре недели папулы превращаются в большие, красные, заполненные жидкостью пузырьки. Они могут уменьшиться или исчезнуть сами по себе в конце беременности, но у 75–80% женщин с пемфигоидом беременных возникают вспышки во время родов. Сыпь обычно проходит после рождения ребенка без лечения. Вспышки пемфигоида беременных часто случаются в послеродовом периоде (во время менструации, при использовании оральных контрацептивов).6 Такой дерматоз обычно повторяется при последующих беременностях и имеет тенденцию протекать в более тяжелом виде.1
Причины
При данном заболевании иммунная система беременной женщины атакует плаценту. Плацентарная ткань содержит клетки от обоих родителей. Клетки, полученные от отца, могут содержать молекулы, которые распознаются иммунитетом матери как чужеродные.
Отцовские клетки присутствуют при каждой беременности, но аутоиммунные заболевания, такие как пемфигоид, встречаются только в некоторых случаях. Не до конца понятно, почему иммунитет матери может реагировать таким образом. Но было замечено, что в плаценте женщин с диагнозом пемфигоид присутствуют молекулы, известные как ГКГС класса II (главный комплекс гистосовместимости), которым такое месторасположение не свойственно.
Лечение
Если симптомы слабые, могут быть назначены противозудные кремы – топические кортикостероиды. Они успокаивают кожу, локально снижая уровень активности иммунной системы на участках, пораженных сыпью.
Также могут быть полезны безрецептурные противоаллергические препараты. К ним относятся следующие продукты, не вызывающие сонливость:
- цетиризин;
- фексофенадин;
- лоратадин.
Димедрол имеет снотворный эффект и лучше всего пить его на ночь.
Во время беременности всегда консультируйтесь с врачом, прежде чем принимать какие-либо лекарства, даже отпускаемые без рецепта.
В случае легкой формы сыпи при пемфигоиде беременных для борьбы с зудом могут быть предложены также домашние средства:
- охлаждать кожу с помощью льда или холодных компрессов;
- пребывать в прохладных или кондиционированных помещениях;
- принимать ванны с английской солью или овсом;
- носить легкую хлопчатобумажную одежду.
Если зуд и раздражение усиливаются, скорее всего, будут назначены пероральные кортикостероиды. Поскольку эти препараты действуют, снижая активность иммунной системы, всегда следует использовать минимальную эффективную дозу.
Как влияет на беременность и плод?
Пемфигоид беременных, обычно возникающий на поздних сроках, не опасен для жизни женщины или ребенка. Однако, исследование 2009 года показало, что появление сыпи в первом или втором триместре может привести к неблагоприятным исходам беременности.
В исследовании изучались истории болезни 61 беременной женщины с пемфигоидом из Великобритании и Тайваня. Неблагоприятные исходы, обнаруженные у женщин с ранним началом развития заболевания, включали в себя преждевременные роды и низкий вес ребенка.
Исследование также показало, что лечение системными (пероральными) кортикостероидами не оказывает существенного влияния на исходы беременности.
В редких случаях (около 1 на 100 000) сыпь может появиться у новорожденных6, но она обычно имеет легкую форму и проходит в течение нескольких недель.1
Внутрипеченочный холестаз беременных
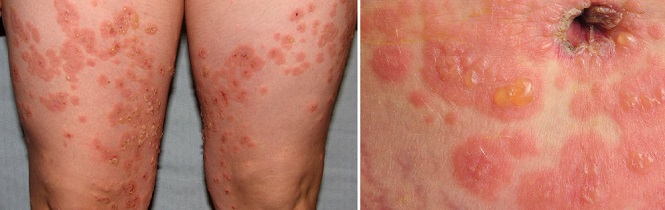
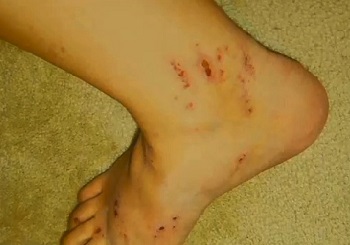 Расчесы на ногах при акушерском холестазе
Расчесы на ногах при акушерском холестазе
Внутрипеченочный холестаз беременных, известный еще как зуд беременных2 – это редкое заболевание печени, вызывающее кожный зуд. По оценкам, 1 из 146 — 1293 женщин может испытывать холестаз в период вынашивания ребенка.
Признаки, симптомы и характер
Чаще всего появляется в третьем триместре как зуд на ладонях и подошвах ног, постепенно распространяясь по телу. Отличается от прочих дерматозов при беременности тем, что редко сопровождается сыпью. Но зуд настолько интенсивный, что может привести к появлению царапин на местах расчесов. Также по мере того как заболевание прогрессирует, возможно пожелтение кожи. Некоторые женщины испытывают усталость, тошноту или дискомфорт в животе.
Состояние женщины с внутрипеченочным холестазом беременных улучшается в течение нескольких дней после родов. Однако заболевание обычно повторяется при последующих беременностях и может также возобновляться с началом приема оральных контрацептивов.
Причины
Причина зуда беременных неизвестна. Работа печени замедляется, в крови накапливаются желчные кислоты, повышается уровень билирубина, что и вызывает зуд кожи. Акушерский холестаз часто носит наследственный характер.
Лечение
Внутрипеченочный холестаз обычно лечат урсодезоксихолевой кислотой, пероральным препаратом, который снижает уровень желчной кислоты и снимает зуд. Лечение следует начинать незамедлительно после диагностики и продолжать до рождения ребенка.
Как влияет на беременность и плод?
Данное состояние потенциально опасно для плода с повышенным риском дистресса плода, преждевременных родов и мертворождения. В тяжелых случаях у женщины может снижаться способность организма усваивать витамин К, что увеличивает вероятность кровотечений во время родов.7
Загрузка…
Источник