Сыпь после мононуклеоза как лечить

Мононуклеозом называется инфекционное заболевание, которое вызывается вирусом Эпштейна-Барр. Болезнь распространяется на лимфатическую систему, печень, селезёнку. Характеризуется общей слабостью, высокой температурой, ознобом, болями в горле и высыпаниями на коже. Однако сыпь при мононуклеозе считается неспецифическим симптомом и не всегда бывает результатом заражения вирусом Эпштейна-Барр. Чаще всего заболевают дети и молодые люди. Взрослые люди болеют редко, хотя половина из них являются носителями вируса.
Возбудитель инфекции
Вирус Эпштейна-Барр относится к герпес-вирусам. Поражает лимфоидную ткань лимфоузлов, печени или селезёнки. Попав в организм, встраивается в структуру ДНК В-лимфоцитов, которые с током крови разносят вирус по всему организму.
Вирус передаётся:
- контактным путём, чаще всего в тесных детских коллективах, через игрушки, посуду;
- воздушно-капельным — при чихании, кашле;
- через поцелуи (этим путём заражаются подростки и взрослые);
- через плаценту и кровь при переливании (встречаются крайне редко).
Источником заражения являются больные люди, который заразны с самого начала болезни вплоть до окончательного выздоровления. Человек может быть носителем вируса 5–6 месяцев, а иногда – до конца жизни.
Развитие болезни вызывается ослабленным иммунитетом, стрессами, нарушением обменных процессов. Вирус не сохраняется при высокой температуре, применении дезинфицирующих средств.
Инкубационный период составляет от 5 дней до двух месяцев, его длительность зависит от иммунитета. Болеют дети от 3 до 10 лет, чаще мальчики.
Постановка диагноза вызывает трудности, точно установить болезнь можно только при помощи анализа крови. У маленьких детей симптомы мононуклеоза почти не проявляются, часто заболевание напоминает грипп.
Особенности сыпи при мононуклеозе
Локализация сыпи при мононуклеозе очень разнообразна
 1
1  2
2
Появление сыпи при инфекционном мононуклеозе — частое явление, но она имеет неспецифичный характер, располагается на любом участке тела, не вызывает зуд и дискомфорт.
Сыпь на спине и ногах
 1
1  2
2
Сыпь появляется на 4-5 день заболевания по причине того, что в воспалительный процесс вовлекается лимфоидная ткань печени, селезёнки и лимфоток желудочно-кишечного тракта. Интенсивность поражения кожи зависит от тяжести заболевания, степени распространения вируса и состояния иммунитета.
Проявление сыпи разного оттенка
 1
1  2
2
Сыпь на теле при мононуклеозе имеет следующий характер:
- единичные или множественные пятна;
- папулы (мягкие плотные узелки) телесного, красного, лилового цвета диаметром до 1 см;
- гиперпигментированные участки.
Эти проявления сохраняются в течение нескольких дней и постепенно проходят, не оставляя никаких следов. Высыпания обычно слегка возвышаются над поверхностью тела, при надавливании становятся незаметными, иногда возможно появление мелких кровоизлияний (петехий).
Сыпь на груди и шее
 1
1  2
2
Мононуклеоз у детей переносится тяжелее, особенно в возрасте до двух лет, иммунитет в этом возрасте очень низкий, поэтому могут появиться осложнения. Это вызвано тем, что болезнь быстро развивается из-за ослабления защитных сил, к ней часто присоединяются вторичные инфекции.
Заболевание не даёт стойкий иммунитет к вирусу Эпштейна-Барр, но при повторном заражении организм переносит болезнь гораздо легче (это не касается ВИЧ-инфицированных).
Экзантема при мононуклеозе у беременной представляет опасность, поэтому сдать кровь нужно до наступления беременности. Проникновение вируса в организм может закончиться выкидышами, отклонениями в развитии со смертельным исходом.
Очень часто сыпь при мононуклеозе проявляется на спине
 1
1  2
2
Типичное проявление высыпаний при мононуклеозе
Примерно в 25% случаев характерно появление сыпи при мононуклеозе у детей на миндалинах и слизистой рта. Она появляется в самом начале болезни, имеет следующие разновидности:
- розеолеозная;
- геморрагическая;
- пятнисто-папулезная.
Сыпи в полости рта появляются сразу в самом начале болезни и так же быстро исчезают. В остальных случаях на 7-10 день заражения сыпь охватывает кожу лица, шеи, спины, ног.
Высыпания проявляются в виде пятен, папул или розеол красного или розоватого цвета неправильной формы, с размытыми границами, размером от 5 до 15 мм. Одновременно могут наблюдаться белые пятна на задней стенке гортани. Проходят все кожные проявления в течение 10-12 дней.
Обычно появление сыпи при мононуклеозе у взрослых и детей не сопровождается зудом и дискомфортом, не оставляет пигментированных следов. Иногда может напоминать сыпь при крапивнице у взрослых, скарлатине или геморрагическую сыпь.
Сыпь при реакции на ампициллин
Мононуклеоз не требует назначения антибиотиков, это вирусная болезнь, вирусы антибиотикам не поддаются. Но на одном из этапов появляется ангина с гнойным налётом, что говорит о бактериальном поражении организма. Для лечения бактерий антибиотики необходимы. В таких случаях врачи назначают «Ампициллин» или «Амоксициллин».
Реакция на ампициллин у ребёнка
 1
1  2
2
Довольно часто (80% всех случаев) причиной появления высыпаний становятся антибиотики ампициллинового ряда, а не само заболевание. Точные причины взаимосвязей не установлены, но при назначении этих же препаратов при других заболеваниях реакции не наблюдается.
При этом высыпания (макулопапулезные) не появляются, как результат аллергии, это просто может быть результатом бесконтрольного и неправильного приёма лекарств. Такие высыпания уходят без специального лечения.
Ампициллиновая сыпь отличается от мононуклеозной сильным зудом и чувством дискомфорта. Больной взрослый в состоянии терпеть и не прикасаться к высыпаниям, но дети не выдерживают сильного зуда, начинают расчёсывать поражённые участки, расчесы приводят к распространению бактериальной инфекции и образованию рубцов.
Реакция на ампициллин у взрослого
 1
1  2
2
Ампициллиновая сыпь показывает, что лечение мононуклеоза производится неправильно и его нужно пересмотреть.
Сколько времени держится сыпь
Заболевание продолжается около двух недель, затем наступает постепенное улучшение, но иногда сыпь проходит через 3-5 дней. Если лечение проведено правильно, она исчезает быстро и без осложнений: пятна сначала бледнеют, а затем становятся полностью незаметными.
Высыпания исчезают по мере ослабления основных симптомов заболевания. Даже после того, как не остаётся никаких видимых симптомов заболевания, долго сохраняются вялость, апатия, слабость.
Для ускорения излечения требуется нормализовать иммунитет и обмен веществ, придерживаться диеты. Лечение подобно лечению обычной простуды. Требуется постельный режим, полноценный сон. Покой особенно важен потому, что селезёнка обычно сильно увеличивается в размерах и нужно беречь её. В тяжёлых случаях, для лечения сыпи могут назначаться гормональные противовоспалительные средства для снятия симптоматики.
Несмотря на то, что мононуклеоз – это очень заразное заболевание, сама сыпь не передаётся от человека к человеку. Появление мононуклеоза в детском коллективе не должно стать причиной карантина, так как, несмотря на высокую заразность, это заболевание не вызывает эпидемий.
Таким образом, сыпь при мононуклеозе может быть симптомом заболевания или последствием приёма антибиотиков. Несмотря на то, что кожные проявления не требуют специфического лечения, больной должен находиться под наблюдением врача, так как специфичные симптомы (высокая температура, изменение состава крови, поражение полости рта, изменение селезёнки и печени) требуют тщательного наблюдения.
Инфекционный мононуклеоз: инкубационный период, симптоматика (сыпь, лимфоузлы, ангина)
Источник
На протяжении всей жизни люди подвержены влиянию всевозможных вирусов и бактерий. Некоторые из них могут вызвать серьезные, а порой и очень опасные заболевания, большинство из которых характеризуются появлением сыпи. Одним из таких заболеваний считается мононуклеоз. Что является его возбудителем и какая сыпь при мононуклеозе возникает у детей и взрослых, рассмотрим в статье.
Определение
Мононуклеоз – это инфекционное заболевание, вызванное вирусом Эпштейна – Барр. В большей степени ему подвержены дети младше 10 лет. Инкубационный период зависит от состояния иммунной системы и индивидуальных особенностей человека. Признаки заболевания могут проявиться на 5-й день после заражения, но иногда инкубационный период растягивается на срок до двух недель. Вирус сильно ослабляет иммунитет, поэтому часто в течение болезни возникают дополнительные патологические состояния.
Инфекционный мононуклеоз имеет две формы развития.
- Острый, для которого характерна выраженная симптоматика. При отсутствии своевременного лечения может приводить к серьезным осложнениям.
- Хронический. Наиболее распространенная форма заболевания. Симптоматика практически полностью отсутствует, но человек является вирусоносителем и остается заразным. Под влиянием сниженного иммунитета могут проявляться некоторые признаки заболевания.
Большое количество людей являются носителями данного вируса, даже не подозревая об этом, ведь многие случаи заражения проходят в хронической форме, не проявляясь характерными симптомами. В некоторых случаях возможно появление признаков, которые многие путают с ОРВИ.
Вирус, попадая на слизистые оболочки, поражает клетки иммунной системы, начиная в них активно размножаться. Эти клетки затем разносят вирус по всему организму, оседая в печени, селезенке, лимфатических узлах и миндалинах, вызывая их воспаления и, как следствие этого, увеличение.
Вирус достаточно быстро погибает в открытой среде, поэтому заражение возможно лишь при тесных контактах.
Способы заражения

Вирус может передаваться следующими способами:
- контактным: например, через слюну;
- вертикальным: при беременности от женщины, которая является переносчиком – плоду;
- воздушно-капельным путем во время переливания крови.
Симптоматика
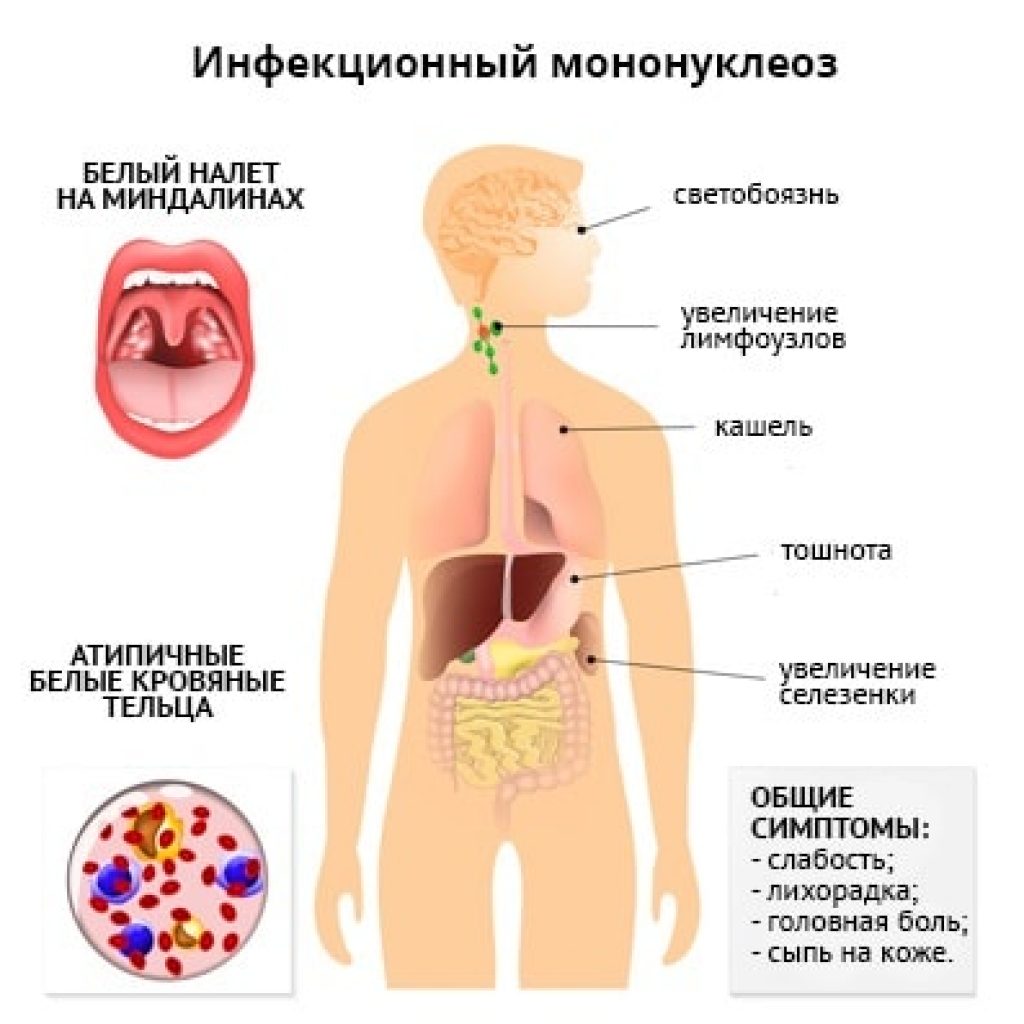
Если заболевание протекает в острой форме, первые признаки легко путают с ОРВИ. По мере развития мононуклеоза появляются следующие симптомы:
- утомляемость;
- раздражительность;
- слабость;
- нарушение сна;
- отечность;
- длительное повышение температуры до высоких показателей;
- озноб;
- боль в области живота;
- потемнение мочи;
- боль в области печени;
- увеличение лимфатических узлов, особенно в области шеи, несмотря на это, они остаются безболезненными;
- тошнота, рвота, нарушения стула;
- заложенность носа;
- увеличение печени и селезенки;
- боль в горле, сопровождаемая налетом (можно спутать с ангиной);
- сыпь.
Особенности сыпи
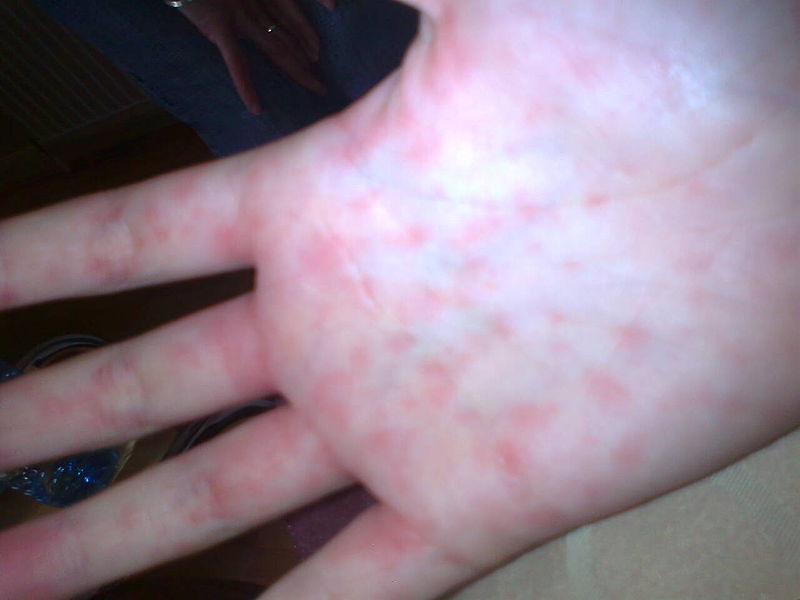
Сыпь при мононуклеозе является его характерным признаком. Возникает, как правило, на 3–12-й день заболевания. Особенностью высыпаний в данном случае является отсутствие зуда и жжения. Сыпь при инфекционном мононуклеозе не имеет конкретной локализации и может распространиться по всему телу, но чаще всего поражает конечности, лицо, шею, спину и живот. В более запущенных случаях возможно ее появление на небе во рту. Высыпания представляют собой пятна диаметром до 1 сантиметра, которые могут быть следующих видов:
- геморрагические;
- в виде папул;
- волдыри;
- розеольные.
Также высыпания могут иметь следующие черты:
- неправильная форма;
- не зудят;
- могут иметь экссудативный характер;
- бледно-розового или красного оттенка;
- преимущественно локализуются на лице.
Они не оставляют после себя шелушений и каких-либо следов. Часто сыпь при мононуклеозе путают с проявлениями других инфекционных заболеваний, поэтому для уточнения диагноза проводятся диагностические мероприятия.
Количество высыпаний зависит от состояния иммунитета человека и своевременности лечения. В большинстве случаев сыпь после мононуклеоза исчезает вместе с другими проявлениями заболевания через несколько дней, не оставляя каких-либо следов. Но бывает, что данный признак заболевания остается на продолжительное время.
Ниже представлено фото сыпи при мононуклеозе у детей.
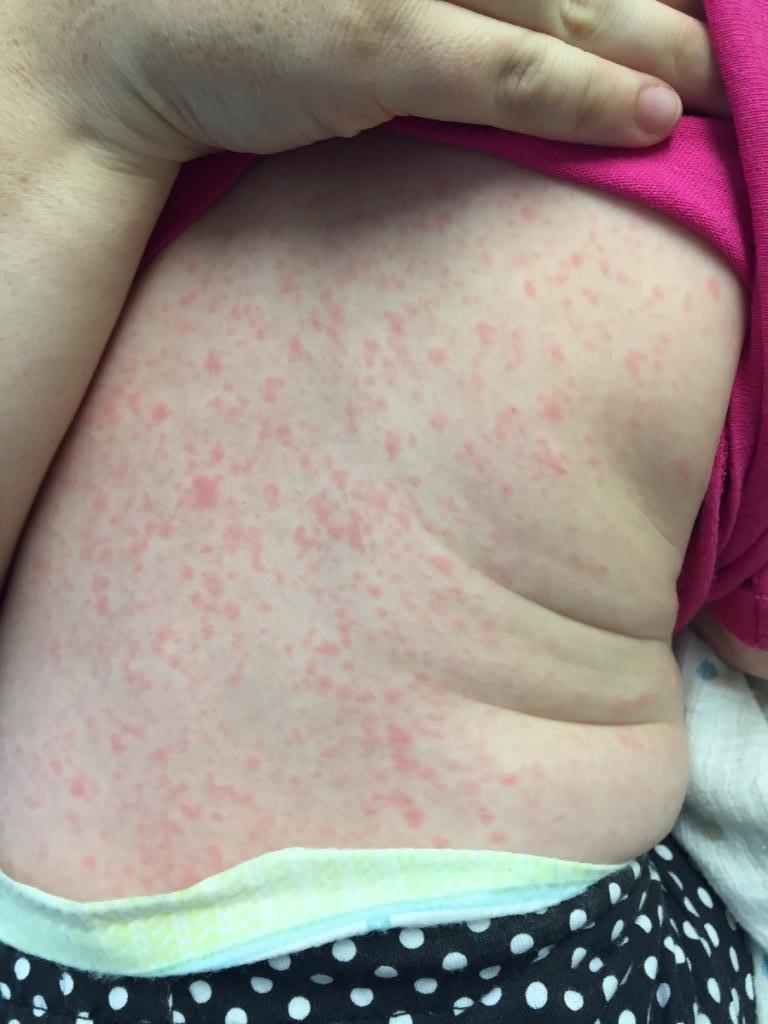
Сыпь как реакция на прием антибиотиков
Несмотря на то что конкретной взаимосвязи установить не удалось, существует мнение, что на возникновение сыпи при мононуклеозе оказывает влияние прием антибактериальных препаратов. Они назначаются для лечения сопутствующих заболеваний при возникновении осложнений или при неправильно установленном диагнозе. При этом возникает зудящая, шелушащаяся сыпь, элементы которой в тяжелых случаях соединяются, покрывая обширные участки тела. Не рекомендуется чесать зудящие участки, так как могут остаться глубокие рубцы.
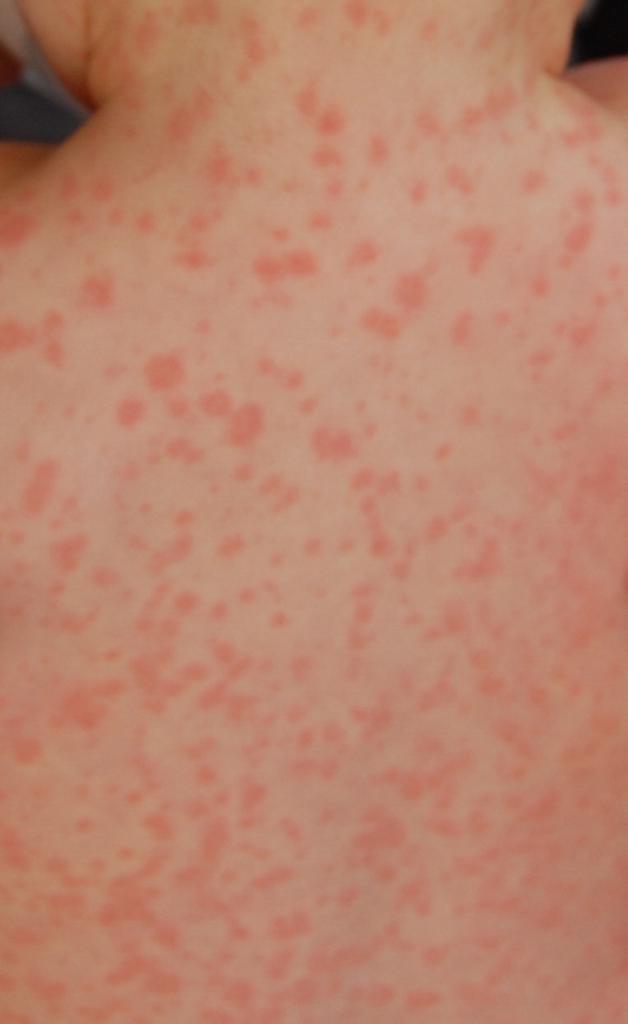
Но многие специалисты не поддерживают теорию о том, что антибактериальные препараты вызывают аллергические реакции.
Диагностика
Так как сыпь, указывающая на мононуклеоз, появляется не всегда, а многие признаки легко можно спутать с проявлениями других заболеваний, для установления точного диагноза назначается комплекс диагностических мероприятий. К ним относятся следующие.
- Анализ крови. На присутствие вируса Эпштейна – Барр укажут повышенные значения лейкоцитов и лимфоцитов, а также наблюдается присутствие атипичных мононуклеаров.
- Биохимический анализ крови. Мононуклеоз оказывает негативное влияние на печень, поэтому при данном заболевании наблюдается повышение билирубина и печеночных фракций.
- ПЦР-диагностика. Для исследования используется слюна или отделяемые из горла и носа.
- Ультразвуковое исследование печени и селезенки на предмет их увеличения.
- Выявление антител к вирусу.
При хронической стадии развития заболевания указать на инфицирование может только специфический анализ крови.
Лечение
Выбор терапии напрямую зависит от возникших симптомов. Лечение сыпи при мононуклеозе у взрослых и детей не будет отличаться. Но в большинстве случаев конкретной терапии для этого не требуется, так как высыпания не приносят дискомфорта и достаточно быстро исчезают. Но если при мононуклеозе сыпь на теле сильно зудит, могут назначаться антигистаминные и антимикробные препараты для исключения попадания инфекции при расчесывании высыпаний. При тяжелой форме течения сыпи могут рекомендоваться сильнодействующие гели и мази, но это требуется достаточно редко.
Также могут рекомендоваться следующие категории лекарственных средств.
- Противовирусные препараты. Например, «Изопринозин», «Ацикловир».
- Иммуномодуляторы.
- Витаминотерапия.
- Антибиотики для лечения сопутствующих заболеваний. Если после приема появилась сыпь, необходимо обратиться к врачу, который поменяет препарат.
- Желчегонные.
- Гепатопротекторы.
- Жаропонижающие препараты для лечения симптоматических проявлений.
- В особо тяжелых случаях назначаются гормональные лекарственные средства в комплексе с противовоспалительными.
- Очень важно соблюдать питьевой режим и диету, рекомендуемую при заболеваниях печени и желчевыводящих путей.
При усилении симптоматики, появлении болей в боку или распространении сыпи необходимо как можно скорее обратиться к врачу, ведь при мононуклеозе существует риск развития опасных осложнений.
Профилактические меры

Профилактикой мононуклеоза будет являться соблюдение элементарных правил гигиены. К ним относятся:
- соблюдение личной гигиены;
- отказ от контактов с заболевшими людьми;
- укрепление иммунитета;
- избегание перехода заболеваний в хроническую фазу;
- своевременно прививаться: это позволит перенести мононуклеоз в легкой форме;
- полноценное питание;
- своевременное обращение к врачу.
Осложнения
При несвоевременном лечении или его отсутствии могут развиться опасные состояния. К ним относятся:
- анемия;
- разрыв селезенки (это патологическое состояние требует незамедлительного обращения в медицинское учреждение, где будет проведено хирургическое лечение);
- энцефалит;
- патологии дыхательной системы, например пневмония;
- нарушения работы сердечно-сосудистой системы – перикардит, миокардит;
- если наблюдается зудящая сыпь при инфекционном мононуклеозе у детей, возможно присоединение сторонней инфекции вследствие расчесывания и повреждения высыпаний.
Прогноз
При своевременном лечении прогноз в большинстве случаев является положительным. Но в связи с тем, что зачастую заболевание не имеет ярко выраженных симптомов, терапия бывает запоздалой. Это может способствовать развитию осложнений, которые требуют более углубленного лечения с применением антибактериальных средств. Поэтому очень важно уметь прислушиваться к своему организму или организму своего ребенка. Одним из симптомов, который указывает на развитие мононуклеоза, является характерная сыпь. Знание особенностей ее протекания позволит выявить заболевание на ранних сроках развития и начать своевременную терапию.
Заключение
Инфекционный мононуклеоз – опасное заболевание, которое в большей степени поражает детей. Своевременная вакцинация и выполнение профилактических мероприятий снизит риск развития болезни или уменьшит проявление неприятных симптомов. Заболевание может протекать в разной форме, а характерная симптоматика отсутствовать. Поэтому при подозрении на заражение необходимо обратиться к врачу, который проведет осмотр и назначит диагностические мероприятия. Появление высыпаний может говорить как о мононуклеозе, так и о реакции организма на антибиотики. В этом случае нужно обратить внимание на характер высыпаний. При мононуклеозе зуд и неприятные ощущения отсутствуют. Своевременная вакцинация снизит риск заражения или поспособствует легкой форме его протекания.
Источник
Инфекционный мононуклеоз, вызываемый вирусом из семейства герпесвирусов, чуть больше половины людей переносят в детстве и юношестве. Статистика утверждает: у девяти из десяти взрослых в крови определяется ДНК вируса Эпштейна-Барр, по-видимому, многие люди болеют инфекционным мононуклеозом в скрытой форме.

Почему инфекционный мононуклеоз раньше называли болезнью Филатова?
Более 130 лет назад объединить симптомы воспаления лимфоидных органов в одно заболевание «идиопатическое воспаление шейных желез» догадался детский врач Филатов, а через 4 года после него это же сочетание симптомов немец Пфайффер назвал «железистой лихорадкой».
Ещё через четверть века обнаружилось совершенно «новое» заболевание инфекционный мононуклеоз, чуть позже его первооткрыватели разобрались, что он был уже описан под другими именами. В СССР инфекцию предпочитали называть болезнью Филатова, подчеркивая приоритет, но после присоединились к международной номенклатуре.
Инфекционный мононуклеоз у взрослых
Переданный больным человеком или здоровым вирусоносителем, вирус Эпштейна-Барр поражает иммунные клетки – В-лимфоциты и лимфоидные органы: миндалины, лимфатические узлы, селезенку и печень. На поверхности их клеток есть специальные рецепторы, которые нужны вирусу для внедрения.
Заболевание сопровождается симптомами интоксикации, и в большинстве случаев завершается через месяц-два полным выздоровлением, которое, однако, удается почувствовать нескоро, так как длительное время продолжает беспокоить слабость и недомогание.
Если инфекционным мононуклеозом заражается взрослый, то заболевание протекает тяжелее, чем в детском возрасте, либо легче и даже практически без клинических проявлений. Часто возникают атипичные формы, особенно при возрастном снижении иммунитета, например, это характерно для ВИЧ-инфицированных.
Иммунные нарушения в результате инфекции могут накладываться на возрастное снижение защитных сил, что проявляется длительной лихорадкой и интоксикацией при отсутствии характерных симптомов.
В центре “Медицина 24/7” к каждому пациенту применяется индивидуальный подход на основе клинических рекомендаций ведущих мировых медицинских центров, что позволяет за короткое время достичь оптимальных результатов.
Вирус повреждает лимфоциты, которые находятся в лимфатических узлах, миндалинах, селезенке и печени, поэтому все симптомы инфекционного мононуклеоза развиваются в этих органах, а температура отражает выраженность воспаления.
Заболевание с клиническими проявлениями не более 3 месяцев обозначают как острую инфекцию, если болезнь тянется до полугода – затяжной инфекционный мононуклеоз, более полугода – хронический. Если после ухода всех проявлений, практически при выздоровлении через месяц вновь возникают клинические признаки болезни, то это уже рецидив и заболевание, скорее всего, примет хроническое течение.
С каких симптомов начинается инфекционный мононуклеоз?
Инкубационный период от внедрения вируса Эпштейна-Барра до развития болезни составляет месяц-полтора, во время него никаких проявлений инфекции нет.
Инкубация завершается с началом продромального периода, когда пациент ощущает проявления вирусной интоксикации: слабость и быструю утомляемость, боли в мышцах. На этом этапе нет характерных признаков, все проявления присущи любой вирусной инфекции. Так продолжается одну-две недели.
Первые признаки инфекционного мононуклеоза возникают остро с повышением температуры, боли в горле и увеличения лимфатических узлов. Все проявления появляются постепенно в течение недели, удерживаются в общей сложности от двух недель до месяца и регрессируют. Недомогание после ухода всех проявлений инфекции может сохраняться несколько месяцев.
При возникновении заболевания необходимо сразу обратиться к доктору-инфекционисту, который ведёт приём без выходных и праздников в клинике “Медицина 24/7”. Раннее начало терапии позволит избежать непоправимых последствий.
Какие симптомы появляются на первой неделе?
Воспаление миндалин развивается в первые дни и держится две недели, может быть разной выраженности – от катаральной до язвенно-некротической ангины. Характерный симптом – значительное увеличение миндалин, ярко-красная слизистая мягкого неба с язычком, на задней стенке глотки видны просовидные увеличенные фолликулы.
Второй характерный симптом – симметрично увеличиваются лимфоузлы на шее и затылке, но у ослабленных взрослых при инфекционном мононуклеозе могут увеличиться все периферические, при тяжелом течении – и внутренние лимфоузлы. Они плотные и болезненны при ощупывании.
У каждого десятого в конце первой недели возникает сыпь, признак этот не имеет каких-то особых отличий, высыпания могут держаться около недели, отцвести и отшелушиться. В половине случаев прослеживается связь возникновения кожных симптомов при инфекционном мононуклеозе с лечением некоторыми антибиотиками.
Только квалифицированный специалист, имеющий широкие диагностические возможности, способен быстро провести дифференциальный диагноз и выявить причину патологического состояния, и всё это возможно в диагностическом медицинском центре “Медицина 24/7”.
Клиническая картина на второй-третьей неделе инфекционного мононуклеоза
У половины пациентов увеличивается селезенка, как правило, со второй недели инфекции, и держится до конца заболевания. Одновременно увеличивается печень и страдают её функции. В биохимическом анализе в несколько раз повышаются печеночные ферменты. Нарушение обмена билирубина проявляется желтухой и зудом кожи, но это редкий и быстро проходящий симптом. Главным образом беспокоит слабость и нарушение пищеварения, с отсутствием аппетита. Увеличение селезенки и печени называется гепатоспленомегалией.
Какие «неправильные» варианты течения болезни возможны у взрослых?
У ослабленных хроническими заболеваниями и пожилых пациентов возможно развитие висцеральной формы, когда вирус поражает внутренние органы, в том числе сердце и почки, а также нервную систему. При самом плохом варианте развивается полиорганная недостаточность.
Но всё-таки чаще возможна стертая форма, когда инфекционный мононуклеоз протекает под маской легкой вирусной респираторной инфекции или вообще при полном отсутствии проявлений – бессимптомный вариант, когда о заболевании говорят только анализы, а человек не имеет никаких клинических проявлений.
При инфекционных заболеваниях в клинике Медицина 24/7 используются самые эффективные отечественные и зарубежные методики терапии, что позволяет существенно улучшить качество жизни наших пациентов, сохранить их активность и предотвратить переход процесса в хроническую форму. Обратитесь за помощью к инфекционисту, позвоните по телефону: +7 (495) 230-00-01
Причиной заболевания инфекционным мононуклеозом является вирус из немногочисленной, но зловредной группы герпесвирусов. Его номер 4 из восьми типов и имя собственное – вирус Эпштейна-Барра.
Во время размножения на своей поверхности вирусный агент умудряется синтезировать более 70 разных белков. В разные периоды жизни продуцируются разные белковые компоненты, сегодня по ним даже научились определять период жизни болезнетворного агента, а с ним и стадию заболевания. Все эти продукты синтезируются не просто так, а для облегчения внедрения, улучшения выживаемости и размножаемости, и конечно, для защиты от самого хозяина-носителя.
Как вирус инфекционного мононуклеоза проникает в клетки?
Причина развития инфекционного мононуклеоза – проникновение возбудителя в слизистую оболочку верхних дыхательных путей. У клеток слизистой и В-лимфоцитов есть специальный рецептор, к нему и прикрепляется вирус. Цепляется он и к клеточкам белой крови.
Специальные иммунные клетки – цитотоксические – заглатывают пораженные вирусом В-лимфоциты и переваривают их, выбрасывая наружу множество биологически активных веществ, вызывающих температуру и интоксикацию у инфицированного пациента. Есть предположение, что именно эти вещества становятся причиной повреждение печени, формируя клинические симптомы инфекционного мононуклеоза.
В медцентре “Медицина 24/7” на высокоточном оборудовании проводится круглосуточное обследование, быстрая и безошибочная диагностика позволяет безотлагательно начать лечение, в том числе в праздничные и выходные дни.
Какой урон вирус наносит организму?
Патогенная частица становится причиной иммунных нарушений. Синтезирует цитокины, мешающие выработке защитного гамма-интерферона, нарушает продукцию достаточного количества стимулятора вызревания и дифференцировки клеток белой крови, а дополнительно препятствует выходу из депо новых клеток крови, когда организм обнаруживает их недостаток. Всё это безобразие называют иммуносупрессией – подавлением иммунитета.
Почему развиваются рецидивы инфекционного мононуклеоза?
Внутриклеточное обитание патогенной частицы защищает её от воздействия иммунитета, что становится причиной формирования хронической инфекция с постоянным носительством. Заселенных частицами В-лимфоцитов немного, но при малейшем угнетении иммунитета, они тут же начинают размножаться. Причиной рецидива заболевания является деление вирусной ДНК с образованием новых цепочек и последующим формированием новых вирусных частиц, что приводит к гибели клетки-хозяина. И дальше весь процесс идет по новому кругу.
Только квалифицированный врач-инфекционист, имеющий широкие диагностические возможности, способен быстро провести дифференциальный диагноз и выявить причину патологического состояния, и всё это возможно в клинике “Медицина 24/7”.
Как реагирует иммунитет на инфекционный мононуклеоз?
Иммунитет при инфекционном мононуклеозе имеет особенности, в разные периоды инфекции вырабатываются разнообразные антитела. Избыточная выработка иммуноглобулинов двух классов IgG и IgA становится причиной развития аутоиммунных процессов, когда иммунитет ополчается на собственные ткани. Избыточное производство иммуноглобулина IgE позволяет развиваться атопическим дерматитам.
Чем опасна хроническая форма инфекционного мононуклеоза?
Эпштейна-Барра – причина развития каждой сотой злокачественной лимфомы, потому что живущие внутри В-лимфоцитов два его штамма перепрограммируют клетки крови на злокачественную трансформацию. Как все его герпетические собратья, вирус пожизненно обитает в человеке, он настраивает В-лимфоциты крови на неконтролируемое размножение, выключая программу естественной смерти клетки после завершения нормального жизненного цикла. При снижении иммунитета, реализуемого уже Т-лимфоцитами, в чём Эпштейна-Барра тоже участвует, препятствия для ракового перерождения устраняются.
Острый инфекционный мононуклеоз у большинства проходит. Чтобы болезнь не стала хронической, необходима помощь высококвалифицированного и владеющего клинической проблемой инфекциониста. В клинике Медицина 24/7 есть необходимое оборудование и, главное, заинтересованные в выздоровлении пациентов врачи всех специальностей. Получите консультацию врача московской клиники инфекционных заболеваний, запишитесь на приём по телефону +7 (495) 230-00-01
Инфекционный мононуклеоз имеет яркую и специфичную картину, но под него способны маскироваться ВИЧ, токсоплазмоз и цитомегаловирусная инфекция, поэтому лабораторная диагностика обязательна. По выявлению антител к вирусу Эпштейн-Барр отслеживают течение острого процесса, выявляют хроническое заболевание и скрытную инфекцию.
Возможна ли диагностика по анализу крови?
В анализе крови при инфекционном мононуклеозе можно выявить увеличение числа лейкоцитов и их подгруппы – лимфоциты, имеющие атипичное строение. Эти ненормальные клетки достигают максимума к началу третьей недели и сохраняются до 2 месяцев, как правило, это каждый десятый лимфоцит.
Специфично обнаружение и более 10% атипичных мононуклеаров.
Мы вам перезвоним
Оставьте свой номер телефона
Как ещё диагностируют инфекционный мононуклеоз?
При внедрении болезнетворного агента в лимфоцит, он начинает производить множество неспецифичных антител, синтезируя всё, что умеет, в том числе ревматоидный фактор и холодовой иммуноглобулин. Эти продукты, называемые гетерофильные антитела Пауля-Буннеля тоже участвуют в диагностике, полностью исчезнут они через полгода или раньше.
При повышении их уровня до 1: 224 инфекционный мононуклеоз у половины пациентов подтверждается в первые две недели болезни, к концу месяца они выявляются почти у всех. Если при первом обследовании их не нашли, то исследование повторяют через неделю.
Специалисты “Медицина 24/7” проведут обследование, в кратчайший срок выявят основную причину патологии и поставят правильный диагноз.
Какие «диагностические вещества» вырабатывает вирус инфекционного мононуклеоза?
После внедрения вирусная частица производит вещество, необходимое ей для размножения – ранний антиген (EA), к которому в организме человека генерируются антитела в виде иммуноглобулинов М (IgМ) и G (IgG).
Дальше вирус начинает выработку уникальных антигенов из кусочков своего генома. На них в больном теле начинается выработка специальных антител, которые выявляют при лабораторной диагностике и по их уровню отслеживают течение заболевания. Это антитела к вирусной капсуле VCA, его мембране MА, ядру EBNA.
Если антитела к VCA отсутствуют, а клинические проявления полностью соответствуют мононуклеозу, то инфекция вызвана токсоплазмой или цитомегаловирусом. Все сомнения перепроверяются через неделю, если они не рассеиваются, то считают, что реакция отрицательна.
Специалисты центра инфекций “Медицина 24/7” всегда учитывают не только индивидуальные особенности заболевания, но возможности и интересы каждого пациента, чтобы диагностика и лечение были максимально комфортными.
Возможна ли диагностика не по крови?
Соскоб со слизистой любого места, не только рта, участвует в цепной полимеразной реакции (ПЦР), которая просто определяет наличие ДНК Эпштейна-Барр. В слюне чужеродная ДНК обнаруживается уже на исходе инкубации и через полгода после выздоровления, и при бессимптомном носительстве. У каждого десятого после инфекции ПЦР сохраняется положительной на всю жизнь.
Как диагностируют хронический инфекционный мононуклеоз?
Если при рецидиве клинических симптомов в первые полгода после острого заболевания, уровень антител очень высокий, то это хронический мононуклеоз. Берут биопсию из пораженных органов и по ПЦР или ИФА определяют нарастающие присутствие в клетках ДНК Эпштейн-Барр.
Какова профилактика инфекционного мононуклеоза?
Специфической профилактики нет: не существует вакцины и не разработано специальных санитарных мероприятий.
Пациента изолируют, но карантина не объявляют, контактировавших с ним людей профилактически не лечат, генеральной санитарной уборки помещений, в которых побывал больной до диагностики у него заболевания, тоже не проводят. По выздоровлении можно заниматься чем угодно, никаких ограничений по контактам с детьми нет.
Что необходимо делать, если кто-то в семье заболел инфекционным мононуклеозом?
- Отделить больного от остальных членов семьи.
- При общении с больным надевать защитную маску, менять её каждые 2 часа, мыть ру?