Сыпь у ребенка за ухом 8 лет
У ребенка покраснение за ухом может возникнуть в любом возрасте, но особенно часто это происходит с малышами до года. Причин у этого состояния есть множество – от банального недосмотра и недостаточного ухода до крайне серьезных заболеваний. Сегодня мы попытаемся разобраться в наиболее частых факторах, провоцирующих появление красноты за ухом у ребенка, а также выясним, к какому врачу нужно идти с этой проблемой.
Один симптом для множества болезней
Итак, что делать, если у малыша в области ушек кожа покраснела, на ней появилась сыпь, трещины, корочки или беловатый налет? Прежде всего нужно проконсультироваться с врачом, особенно если краснота сопровождается другими тревожными симптомами – повышением температуры тела, болезненностью, припухлостью или зудом.
Покраснение за ухом у ребенка может быть вызвано рядом патологий:
- золотухой;
- аллергией;
- атопическим дерматитом;
- экземой;
- лишаем;
- мастоидитом;
- отитом;
- лимфаденитом, лимфаденапатией;
- туберкулезом кожи.
Однако чаще всего причина кроется в недостаточной гигиене кожи в области ушек. В большей мере это касается детей грудного возраста. У ребенка покраснение за ухом иногда является обыкновенной опрелостью. Но это не значит, что такая проблема не требует лечения, напротив, если не уделить ей должного внимания сразу после появления, небольшое пятнышко может не только разрастись до больших размеров, но и покрыться мокнущими трещинами и корочками, а со временем ранка инфицируется и превратится в хронический очаг воспаления в организме.

К какому доктору обращаться?
Увидев у ребенка покраснения и пузырьки за ухом, родителям нужно показать его педиатру или семейному врачу. Если причина у этой проблемы не слишком серьезная, вероятно, дальнейшее обследование не понадобится. С легкими проявлениями аллергии, дерматитом или лишаем поможет справиться и обычный детский доктор. Но если ситуация требует более комплексного изучения и консультации узкого специалиста, педиатр выпишет направление к одному из следующих врачей:
- дерматологу;
- аллергологу;
- отоларингологу;
- гематологу.
Если у ребенка покраснение за ухом, то может понадобиться пройти ряд лабораторных исследований. Прежде всего общий анализ крови и мочи. В некоторых случаях потребуется ультразвуковая диагностика заушных лимфатических узлов, их рентгенография, а также биопсия. Для подтверждения некоторых болезней нужен будет мазок, который поможет определить, какой из микроорганизмов провоцирует болезнь. Это могут быть пневмококки, стрептококки, стафилококк и некоторые другие раздражители.
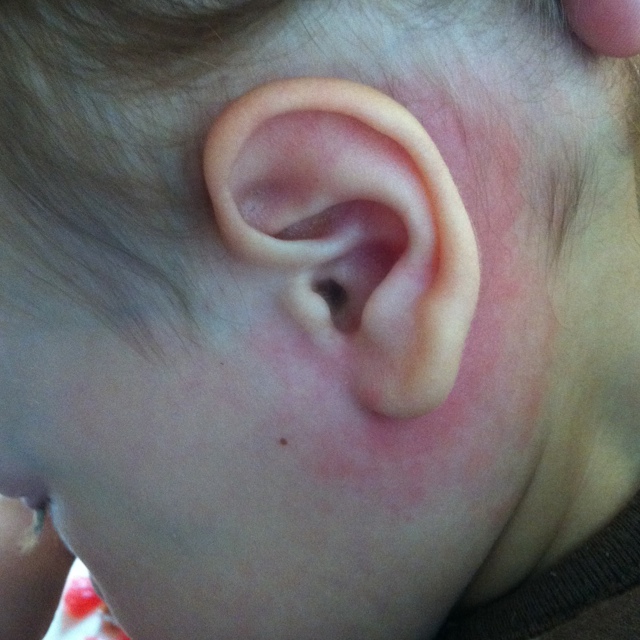
Покраснение и налет за ушком у грудничка
В период налаживания лактации процесс сосания у грудничков сильно недоразвит. Они не умеют правильно захватывать сосок, часто его «теряют», не успевают глотать много молока, отчего оно может выливаться из их ротика. Часть пищи стекает по подбородку на одежду, часть – на шею, а еще немного скапливается за ушной раковиной.
Если мама ежедневно во время купания малыша не моет ему ушки, за считанные дни за ними образуется беловатая густая и липкая субстанция, состоящая из молока, пота и микрочастиц кожи. Она является крайне благодатной почвой для развития различных бактерий и микроорганизмов. В случаях, когда ребенка моют недостаточно тщательно или не заглядывают во все складочки и дырочки, например за уши, у него начинают образовываться опрелости.
Если у ребенка за ухом красное пятно, покрытое серо-белым налетом с резким запахом, проблемное место нужно тщательно вымыть, а кожу смазать подсушивающим кремом, ускоряющим заживление небольших ранок и трещин («Бепантеном», «Судокремом», цинковой мазью).

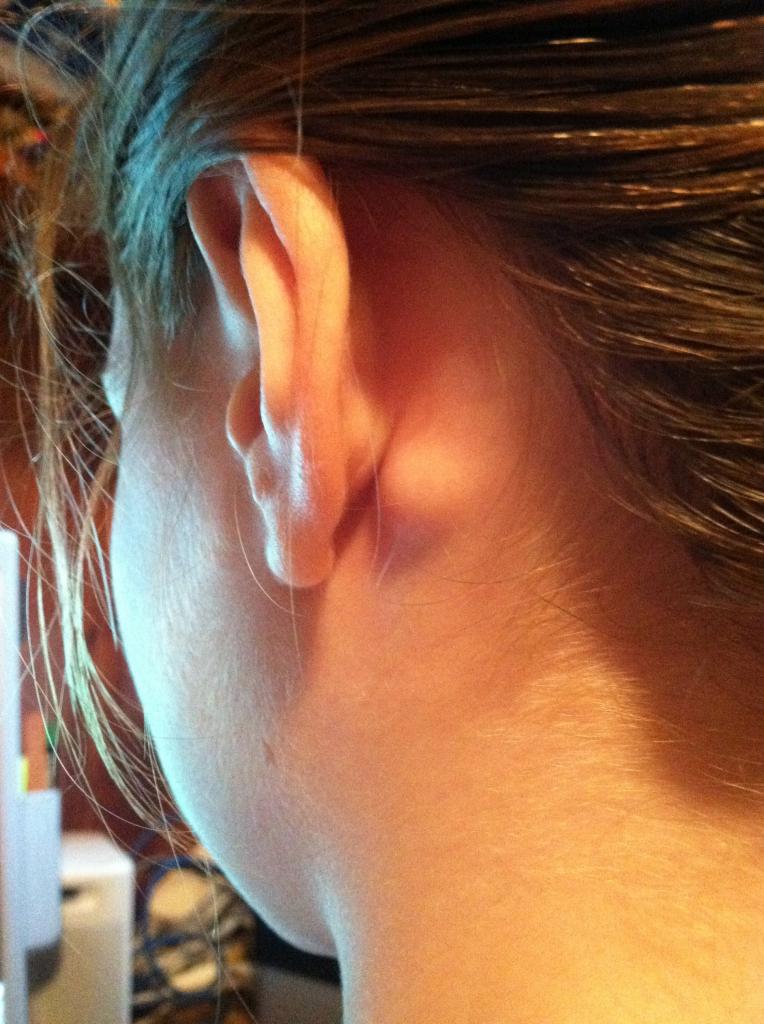
Воспаление лимфоузлов за ушками у детей
Другая частая причина красноты за ушками у малышей – это воспаление лимфатических узлов. На теле их достаточно много – на затылке, в районе нижней челюсти, под мышками, в паху и возле ушек. Эти точки отвечают за выработку лимфы – вещества, которое помогает организму бороться с различными инфекциями. В случае даже малейшего сбоя со здоровьем, лимфатические узлы могут давать знать о себе увеличением, болезненностью, покраснением. После выздоровления они вновь «прячутся» и становятся практически невидимыми. Но так как у детей работа лимфатический системы очень несовершенна, она может очень бурно реагировать не только на серьезные заболевания вроде лейкоза, лимфосаркомы, лимфогранулематоза или туберкулеза, но и на обычную простуду и любую инфекцию.
Поэтому вполне нормально, если у ребенка во время или сразу после болезни немного увеличены лимфоузлы. Однако речь идет именно об увеличении их размера. При этом кожа под ними должна оставаться нормального цвета, а сами бугорочки не быть твердыми и горячими на ощупь. Если же в области лимфоузлов возле уха у ребенка красное пятно с множественными бугорками, гипертермией, которое после надавливания болит и беспокоит малыша, нужно, не откладывая, посетить врача. В лучшем случае это может быть следствием воспалительного процесса в организме. Другими причинами лимфаденопатии являются онкологические заболевания, сильная анемия, туберкулез, сифилис, ВИЧ.
Золотуха у детей: причины, симптомы и лечение
Золотуха – это еще одно заболевание, во время которого наблюдается у ребенка за ушами покраснение. Чешется эта область при таком недуге очень сильно. На начальных стадиях за ушными раковинами появляются опрелости, которые через некоторое время покрываются желтоватыми корочками. Ранки сильно зудят, и дети нередко их чешут, чем делают себе еще хуже. Пораженные места распространяются дальше – на волосистую часть головы, а иногда – на лицо.
Есть несколько основных причин, по которым дети страдают от золотухи:
- недостаточная гигиена;
- аллергия, атопический дерматит;
- туберкулез.
Лечение этого заболевания должно быть комплексным. Оно сводится к тому, чтобы убрать местные проявления – покраснение и зуд, но обязательно нужно воздействовать на организм комплексно – ликвидировать аллерген, если золотуха появляется из-за несбалансированного питания ребенка или постоянного контакта с агрессивными веществами. Из меню малыша следует убрать сладости, цитрусовые, излишне пряную и соленую пищу. Важно стирать детскую одежду и постельное белье гипоаллергенными средствами, а лучше всего – хозяйственным мылом. Медикаментозная терапия сводится к использованию специальных мазей и кремов. Пока ранки мокрые, их нужно подсушивать цинкосодержащими препаратами, а кожу, наоборот, придется увлажнять, чтобы предотвратить появление трещин.

Что такое мастоидит?
Одно из серьезнейших заболеваний, из-за которого появляются покраснения за ухом у ребенка – мастоидит. Это очень серьезный недуг, который трудно диагностировать. Чтобы врач подтвердил этот диагноз, ему потребуется провести осмотр ушка малыша, сделать компьютерную томографию и рентгенографию.
При мастоидите, кроме красноты за ухом у ребенка, наблюдается повышение температуры, боль в ухе, из раковины выделяется гной, малыш плохо себя чувствует, не спит, часто плачет и раздражается. Причиной такого состояния служит появление острого инфекционного воспаления в среднем ухе, которое вызывают грамположительные бактерии (стрептококк, пневмококк, стафилококк и т. д.). Если не начать лечение мастоидита вовремя, воспаление распространится на сосцевидный отросток, затем – на внутреннее ухо, мозговую оболочку, в некоторых случаях поражается лицевой нерв.

Аллергия и высыпания за ушами
Аллергические высыпания у детей, как правило, появляются в местах с наиболее уязвимыми участками эпидермиса – в складках, на сгибах рук и ног, на лице, на ягодицах. Ушная раковина также часто становится одной из таких зон. Во время обострения аллергии или атопического дерматита маме следует уделять коже за ушами особое внимание – тщательно и бережно удалять с нее загрязнения, обрабатывать специальными кремами и мазями. Но для начала нужно минимизировать действие аллергена, иначе все лечение пойдет насмарку. Убрав внешние проявления в виде покраснения, высыпаний и зуда, проблему не удастся решить, со временем она вновь появится.
Иногда к аллергической реакции присоединяется инфекция. В таком случае лечение проводят не только с помощью антигистаминных препаратов или кортикостероидов, к ним также добавляют местные антибиотики, физпроцедуры (воздействие ультрафиолетом) и пробиотики – для восстановления микрофлоры.
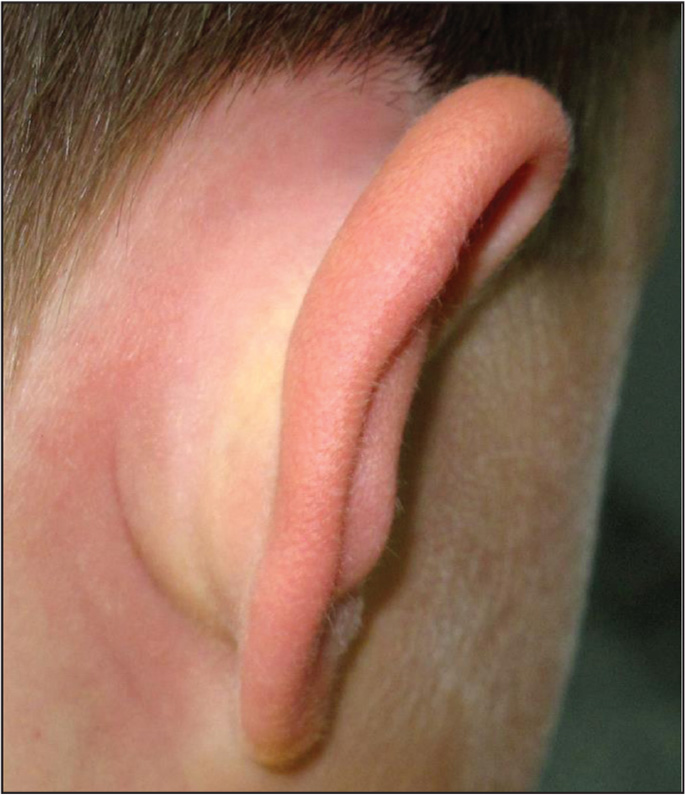
Лишай за ухом у ребенка
Лишай также часто вызывает покраснение уха у ребенка. Причины раздражения кожи кроются в том, что на ней появляется грибковая инфекция. Существует много разновидностей лишая, самые распространенные из них:
- розовый;
- отрубевидный;
- опоясывающий;
- стригущий;
- красный плоский.
Как правило, все эти недуги поражают большую часть кожи, очаги воспаления есть по всему телу, они не локализуются в каком-то определенном месте. Исключение составляют лишь розовый и стригущий лишаи. Пораженным может быть одно-два места, но если болезнь запустить, то она распространится на большие участки. Тогда амбулаторное лечение будет очень затруднительным. Для того чтобы выбрать тактику действий, врачу нужно взять соскоб с лишая, только после этого назначаются препараты, действенные против конкретных грибков, которые и вызвали проблему.
Можно ли самостоятельно лечить красноту возле уха?
Ни одна из описанных выше болезней не подлежит самолечению. У каждой из них своя специфика и определенная симптоматика, а самое главное – причина. Одни ушные патологии нужно лечить только под наблюдением врача, а другие допускают домашнее наблюдение.
Кроме того, в каждом из этих случаев требуются абсолютно разные медикаменты. Если проблема исключительно наружная – хватит препаратов местного действия, но в случае заболеваний системного характера мазями и кремами не обойдешься. Поэтому если у ребенка покраснение за ухом, его обязательно нужно показать педиатру, который и определит дальнейшие действия своего маленького пациента.
Источник
Автор Руслан Хусаинов На чтение 7 мин. Опубликовано 15.08.2020 12:22
Обновлено 15.08.2020 11:51
Сыпь за ушами может появиться вследствие множества различных заболеваний. Некоторые вирусные инфекции и аутоиммунные заболевания проявляются сыпью за ушами как у детей, так и у взрослых. Хотя некоторые причины, такие как контактный дерматит, не вызывают беспокойства, другие, включая краснуху, могут являться серьезным заболеванием.
Причины появления сыпи за ухом
Контактный дерматит
Контактный дерматит — это аллергическая реакция на определенное вещество.
При попадании вещества, вызывающего аллергию, на кожу за ухом может образоваться сыпь. К аллергенам, которые вызывают контактный дерматит за ушами, относятся:
- шампуни
- мыло
- средства по уходу за волосами
Например, средства для окрашивания волос содержат ингредиент под названием парафенилендиамин, который является распространенным контактным аллергеном.
Контактный дерматит вызывает зуд, сухость и шелушение кожи, контактирующей с аллергеном.
Врач диагностирует контактный дерматит, предварительно изучив историю болезни и проведя медицинский осмотр. Медицинский анамнез включает изучение деятельности пациента, прием лекарственных средств и использование ароматизаторов и духов. В некоторых случаях для подтверждения диагноза может потребоваться биопсия.
По возможности, следует избегать веществ, которые вызывают сыпь или реакцию. Врач иногда может порекомендовать местные или пероральные кортикостероиды для уменьшения воспаления и зуда.
Пероральные антигистаминные препараты уменьшают зуд.
Некоторые люди обнаруживают, что нанесение холодных мазей на кожу успокаивает ее и снимает зуд. Также можно наносить увлажняющие кремы.
Псориаз кожи головы
Пациенты с псориазом кожи головы имеют обесцвеченные бляшки на утолщенной коже, которые могут наблюдаться и за ушами. Бляшки, как правило, сопровождаются зудом и шелушением.
Другие симптомы псориаза волосистой части головы включают:
- серебристо-белые чешуйки
- сухие чешуйки
- сухую, потрескавшуюся кожу головы
- зуд
- боль
- жжение
- выпадение волос
Врачи диагностируют псориаз, исследуя поражения на коже.
Пациенты с псориазом волосистой части головы применяют местные методы лечения, так как обычно остальная кожа поражается незначительно. Некоторым пациентам могут потребоваться системные препараты, если у них большие поражения на теле.
Для лечения псориаза кожи головы используется:
- каменноугольная смола
- аналоги витамина D
- кортикостероиды
- различные шампуни с маслами и другими ингредиентами, которые успокаивают и уменьшают симптомы
Однако волосы на голове затрудняют применение этих средств лечения. В результате некоторые пациенты перестают пользоваться средствами.
Локальная терапия ультрафиолетом является альтернативой препаратам местного действия, но является дорогим лечением, которое многим не доступно.
Системные препараты для лечения псориаза волосистой части головы включают:
- метотрексат
- циклоспорин А
- биологическую терапию
Опрелость
Опрелость может развиться в любом возрасте, но у детей и пожилых больше рисков на ее развитие. Люди с ослабленной иммунной системой также подвергаются более высокому риску. У некоторых детей может появиться опрелость за ушами вследствие повышенного слюноотделения во время сна.
Опрелость может возникнуть, когда кожа трется о другой участок кожи, которая подвержена воздействию влаги и трения. В результате кожа воспаляется.
Другие выделения организма, такие как слюна, пот, моча и кал, раздражают кожу и могут вызывать опрелости.
Симптомы опрелостей включают:
- покрасневшую кожу
- зуд
- жжение
Врачам необходимо осмотреть кожу, чтобы определить тип сыпи. Тщательное обследование может выявить вторичные бактериальные или грибковые инфекции, которые требуют другого лечения.
Методы лечения первой линии включают:
- мази с оксидом цинка
- вазелин
- тальк
- сульфат алюминия
- раствор ацетата кальция
- кортикостероиды низкой активности
Если врач диагностирует вторичную бактериальную или грибковую инфекцию, пациенту требуется антибактериальное или противогрибковое лечение, такое как:
- местный эритромицин
- клиндамицин
- хлоргексидин
- мазь Уитфилда
- местный мупироцин
При некоторых инфекциях возможно потребуется применение антибиотиков, таких как пенициллин и клиндамицин, или пероральных противогрибковых средств, таких как флуконазол.
Краснуха
Краснуха представляет собой вирусную инфекцию, поражающую детей и молодых людей со сниженным иммунитетом. Краснуха имеет доброкачественный характер и у детей, и у взрослых. Большинство случаев протекает в легкой форме.
Однако у беременных, если краснуха появляется в течение первых 10 недель беременности, она может вызвать серьезные осложнения. К ним относятся потеря беременности, гибель плода и тяжелые врожденные аномалии.
У 25–50% заболевших краснухой не имеется симптомов. Однако, если симптомы появляются, они обычно отличаются у детей и взрослых.
У детей сыпь появляется на лице, а затем распространяется на все тело. Высыпания продолжаются около 3 дней. Другие симптомы, которые могут появиться за 1–5 дней до высыпаний, включают:
- головную боль
- небольшую лихорадку
- дискомфорт
- кашель
- увеличение лимфатических узлов
- легкий случай конъюнктивита
- насморк
Взрослые, больные краснухой, обычно имеют боль в горле, субфебрильную температуру и сыпь, которая сначала появляется на лице, а затем распространяется на остальное тело. Пациент заразен от 8 дней до появления сыпи и до 8 дней после ее появления.
Поскольку симптомы краснухи иногда бывают легкими и неспецифическими, врачам бывает сложно поставить диагноз на основании медицинского осмотра. Серологический анализ на краснуху более точен. С помощью серологического тестирования врачи проверяют наличие антител к специфическому к краснухе иммуноглобулину М. Антитела можно обнаружить примерно через 4 дня после появления сыпи.
Заболеваемость краснухой значительно снизилась во многих странах благодаря введению вакцины в 1969 году. Лечение обычно включает поддерживающее лечение, такое как жидкости, жаропонижающие или нестероидные противовоспалительные препараты от лихорадки и болей.
Корь
Вирус rubeola вызывает корь. Можно заразиться корью от других людей воздушно-капельным путем. Коревая сыпь возникает за ушами и вдоль линии роста волос, спускаясь с головы на туловище, руки и ноги.
Корь может быть опасной. Дети в возрасте до 5 лет и взрослые старше 20 лет чаще имеют осложнения — от диареи до пневмонии и энцефалита (воспаление головного мозга).
Врачи описывают три стадии кори: продромальную, высыпания и выздоровление.
Во время продромального периода может наблюдаться:
- высокая температура
- недомогание
- воспаление носовых ходов
- воспаление внутренней стороны век
- сухой кашель
На стадии высыпаний отмечается сыпь за ушами и вдоль линии роста волос, которая может распространяться на лицо, туловище и конечности.
На последней стадии сыпь начинает исчезать в том же порядке, в котором появилась. Лихорадка и общее недомогание исчезает обычно через 2–3 дня после появления сыпи.
Чтобы диагностировать корь, врач изучит симптомы, распространение кори в обществе и результаты лабораторных тестов.
Анализы крови показывает наличие определенных иммуноглобулинов и выделит вирус, вызвавший инфекцию.
Вакцинация может предотвратить распространение кори. Детей следует вакцинировать в возрасте 12-15 месяцев и делать ревакцинацию в 4-6 лет.
Хотя препаратов против кори не существует, врачи применяют лекарственные средства, снижающие температуру.
Себорейный дерматит у детей
У детей сыпь за ухом может являться следствием себорейного дерматита, который появляется на участках тела с большим количеством потовых желез, включая кожу головы. Иногда у младенцев может образовываться сыпь за ушами.
У детей себорейный дерматит может проявляться следующими симптомами:
- желтая корочка на коже
- покрасневшая кожа с белыми или желтыми хлопьями
- воспаление
Себорейный дерматит обычно не вызывает дискомфорт у ребенка, но родители должны проверять кожу головы на наличие признаков инфекций.
Врачи тщательно исследуют кожу головы ребенка с подозрением на себорейный дерматит, поскольку многие другие кожные заболевания бывают схожими. Младенцы с себорейным дерматитом будут иметь толстые жирные чешуйки, которые не сопровождаются зудом.
Другие заболевания, которые напоминают себорейный дерматит, включают:
- экзему
- грибковую инфекцию
- псориаз
- розацеа
Для лечения рекомендуют:
- регулярно мыть голову младенца детским шампунем
- аккуратно очищать кожу головы мягкой щеткой
- наносить детское масло, вазелин или растительное масло на пораженные участки на ночь и промывать их утром с помощью детского шампуня
Следует избегать использования мыла и шампуней для взрослых. Также следует избегать расчесывания корок, так как это может вызвать инфицирование.
Когда обратиться к врачу
Сыпь может быть вызвана множеством различных заболеваний. При появлении необъяснимой сыпи следует поговорить с врачом. Дополнительные симптомы, такие как лихорадка, недомогание и тошнота, обычно могут быть связаны с инфекцией и требуют немедленной медицинской помощи и лечения.
Повторяющиеся повреждения приводят к инфицированию сыпи.
Заключение
Различные кожные заболевания, такие как контактный дерматит и псориаз, могут проявляться появлением высыпаний за ушами. Краснуха и корь также могут проявляться сыпью.
У младенцев сыпь за ухом чаще возникает вследствие себорейного дерматита и опрелостей.
Любая сыпь, которая возникает вместе с лихорадкой и другими симптомами и не проходит в течение нескольких дней или вызывает серьезные расстройства, требует медицинской помощи.
Статья по теме: Угри детского возраста: причины, диагностика и лечение.
Источник