Везикулезная сыпь у детей
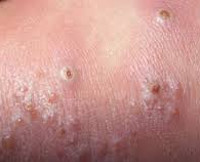
Высыпания на коже могут иметь различный характер. В практике дерматологов достаточно распространено появление везикулярных элементов. Что это такое и о чем говорят подобные изменения на коже, предстоит разобрать подробнее.
Общие сведения
Везикула представляет собой пузырек, заполненный жидкостным содержимым (серозным или серозно-кровянистым). Она образуется при точечном отслаивании поверхностного слоя эпидермиса. Основные структурные элементы везикулы следующие:
- Дно.
- Полость.
- Покрышка.
Пузырек относится к первичным морфологическим элементам сыпи. Его размер не превышает 5 мм. Полость может быть одно- или многокамерной. В зависимости от уровня залегания в коже, везикулы бывают внутри- или субэпидермальными. Последние расположены более глубоко (под внешним слоем). Если покрышка пузырька лопается, то на этом месте образуется небольшая эрозия. Некоторые элементы склонны сливаться между собой.
Образование везикул происходит на фоне отека в шиповатом слое эпидермиса. В нем скапливается экссудат, под давлением которого разрываются межклеточные контакты. Отслоение эпидермальной выстилки также происходит из-за гигантских элементов, нарушающих связи между соседними (баллонирующая дистрофия).
Причины и механизмы
Возникновение везикул – это явный признак патологического процесса в коже. Он может быть локальным или системным, возникать первично или на фоне уже существующих изменений. Везикулярная сыпь у ребенка или взрослого возникает при различной патологии:
- Потница.
- Везикулопустулез.
- Герпесвирусные заболевания (простой герпес, ветряная оспа и опоясывающий лишай).
- Экзема и атопический дерматит.
- Энтеровирусная инфекция (герпангина).
В появлении сыпи играют роль воспаление и аллергические реакции. Многие процессы протекают на фоне иммунных сдвигов. Какой механизм и набор факторов участвуют в конкретной ситуации, необходимо устанавливать на основании диагностики.
Везикулезные высыпания могут появиться из-за различных нарушений. Истинная причина дерматологических проявлений устанавливается врачом.
Симптомы
Каждое заболевание имеет комплекс признаков – субъективных и объективных. Первые устанавливаются на основании опроса (жалобы, анамнез), а вторые выявляются непосредственно при врачебном обследовании. Возникновение везикулярной сыпи, особенно у ребенка, должно не только насторожить, но и стать основанием для обращения к специалисту.
Потница
Новорожденные и дети грудного возраста в определенных ситуациях (жара, чрезмерное укутывание) подвержены появлению потницы. Это, по сути ,раздражение кожи, возникшее из-за воздействия на нее химических компонентов пота. Основными симптомами такого состояния будут:
- Покраснение.
- Легкий зуд.
- Пузырьковые высыпания.
Везикулы возникают при кристаллической и красной потнице. Первая представляет собой наиболее легкий вариант, имеющий ситуационный характер. Красная потница сопровождается более глубоким поражением с присоединением воспалительного процесса. Обычно потница локализуется на коже естественных складок, шее, спине, ягодицах.
Везикулопустулез
Дерматологическая патология в периоде новорожденности может иметь характер везикулопустулеза. Это заболевание, вызываемое микробами (чаще всего стафило- или стрептококками), которое поражает потовые железы. Единственным проявлением могут быть изменения на коже, имеющие сначала характер мелких розовых пятнышек. Практически сразу же они трансформируются в везикулы, заполненные прозрачной жидкостью.
Пузырьки склонны сливаться между собой и быстро распространяться по коже. Спустя пару дней они превращаются в пустулы (гнойнички). Обычно это не приносит новорожденному дискомфорта, даже если элементы вскрываются с образованием мелких эрозий. Интоксикация при везикулопустулезе более характерна для недоношенных детей (беспокойство, лихорадка, снижение аппетита).
Пузырьковые высыпания у малыша встречаются и при везикулопустулезе – одной из разновидностей пиодермии.
Герпесвирусные заболевания
Везикулы на коже являются типичным проявлением герпес-инфекции. Такая клиническая картина характерна для нескольких заболеваний:
- Простой герпес.
- Ветряная оспа.
- Опоясывающий лишай.
Заболевания, вызванные вирусами герпеса 1–3 типов (простой и Varicella zoster), характеризуются поражением преимущественно кожи и слизистых. Пузырьковые элементы локализуются на различных участках:
- Губы, крылья носа, слизистая ротовой полости, наружные половые органы – лабиальный, назальный, генитальный герпес.
- По всему телу, включая слизистые оболочки – ветряная оспа.
- По ходу нервных стволов (межреберные промежутки, лицо, поясница) – опоясывающий лишай.
Простой герпес начинается с возникновения жжения, покраснения и отечности. Затем на этом месте возникает группа мелких пузырьков. Вскоре они лопаются, обнажая эрозии. А те, в свою очередь, заживают, покрываясь корочкой.
Ветрянка у детей протекает на фоне удовлетворительного общего состояния, но у взрослых могут возникнуть головные боли, лихорадка и другие признаки интоксикации. Сыпь на коже (экзантема) достаточно типична. Вначале появляются небольшие пятнышки, которые скоро становятся папулами (узелками), а часть из них превращается в везикулы. Пузырьки окружены ободком гиперемии и содержат прозрачную жидкость. Спустя несколько дней они подсыхают, покрываясь корочками. При ветряной оспе характерно несколько «волн», во время которых появляются новые элементы. Находясь на разных стадиях развития, они создают картину полиморфизма сыпи.
Опоясывающий герпес вызывается тем же вирусом, что и ветряная оспа (Varicella zoster). По сути, лишай является ее поздним рецидивом. Элементы сыпи те же, но кожным проявлениям присущи определенные особенности:
- Расположение вдоль нервных стволов.
- Односторонняя локализация.
- Склонность к слиянию и образованию обширных очагов.
- Жжение и болезненность.
При любой из указанных разновидностей герпес-инфекции процесс может приобретать тяжелый генерализованный характер, поражая внутренние органы (менингоэнцефалит, пневмония).
Везикулярной сыпью у ребенка проявляется ветряная оспа, для которой пузырьковые элементы на теле являются типичным признаком.
Экзема и атопический дерматит
Кожные заболевания аллергической природы не ограничиваются крапивницей. Экссудативные реакции присущи экземе и атопическому дерматиту. В первом случае мелкие пузырьки образуются на фоне отечности и островоспалительной эритемы. Не успевая полностью сформироваться, эти везикулы вскрываются, образуя мокнущую поверхность с эрозиями. Постепенно жидкость подсыхает, образуя серовато-желтую корочку.
При атопическом дерматите везикулярные высыпания возможны лишь на ранних стадиях, когда происходит формирование гиперчувствительности в детстве. Все начинается с пищевой аллергии, первые проявления которой локализуются на лице, но затем распространяются и на другие участки тела (шею, руки, туловище). Среди элементов обычно присутствуют микровезикулы, расположенные на отечном и гиперемированном фоне. Они также вскрываются с дальнейшим мокнутием и формированием корок. В более старшем возрасте проявления атопического дерматита имеют характер инфильтрации, сухости и лихенификации (усиленного кожного рисунка), сопровождаемые зудом.
Энтеровирусная инфекция
Последствия заражения энтеровирусами могут приобретать различные формы. Одна из них – это герпангина. Заболевание начинается остро – с подъемом температуры и интоксикацией. На небных миндалинах образуются пузырьки с прозрачным содержимым, расположенные на фоне гиперемии задней стенки глотки и дужек. Везикулезная сыпь может распространяться и на соседние ткани. При этом беспокоят боли в горле при глотании, видны признаки конъюнктивита, увеличиваются регионарные лимфоузлы.
Обычно пузырьки не лопаются, а проходят обратное развитие, однако наиболее крупные элементы склонны к эрозированию. Герпангина обычно не дает осложнений и завершается выздоровлением на протяжении недели. Но в ряде случаев вероятны и другие признаки энтеровирусной инфекции:
- Боли в животе.
- Диарея.
- Менингит.
Поэтому любые пузырьки на миндалинах, даже единичные, должны стать основанием для детального обследования и дифференциальной диагностики. За герпангиной могут скрываться более серьезные нарушения, которые нельзя пропустить.
Пузырьки на миндалинах – это один из признаков энтеровирусной инфекции. Но заболевание может сопровождаться и другими симптомами.
Дополнительная диагностика
Причину и характер пузырьковой сыпи можно определить на основании диагностики. Помимо клинического обследования, врач активно использует арсенал лабораторно-инструментальных средств. Поэтому пациенту с везикулярными элементами на коже могут назначить дополнительные исследования:
- Общий анализ крови.
- Серологические тесты (антитела к инфекциям).
- Анализ слизи из носоглотки и содержимого пузырьков (ПЦР).
- Аллергические пробы (накожные, скарификационные, инъекционные).
Каждая ситуация требует индивидуального рассмотрения с подбором диагностической программы. По ее результатам удается понять причину изменений на коже и слизистых, что открывает возможность для дальнейшей терапии.
Загрузка…
Источник
Везикулярная сыпь (дерматит) в большинстве случаев выступает в качестве основного симптома одного из дерматологических заболеваний, наличие которого выражается в образовании множественных везикул (сыпи).
Что такое везикула и папуло везикулярная сыпь?
 везикулы на фото
везикулы на фото
Данного рода высыпания всегда отличаются острой клинической картиной течения, плотной локализацией на всех участках тела. Ярким примером везикуло папулезной сыпи являются прыщи при ветрянке. Природа происхождения кожных высыпаний может быть самой разнообразной. Чаще всего временное поражение кожного покрова провоцируется аллергической реакцией, инфекционной, либо вирусной инвазией. Намного реже везикуло папулезная сыпь имеет паразитарную этиологию.
Причины возникновения на коже
На протяжении многих десятилетий медицинской практики в области дерматологии были идентифицированы и выделены следующие причины, в связи с наличием которых на кожном покрове взрослых и детей появляется везикулярная сыпь.
У ребенка и новорожденного
Образование дерматита везикулярного типа на лице, на ладонях и на пальцах у маленьких детей наиболее часто возникает из-за таких негативных факторов, как.
Аллергическая реакция
Иммунная система новорожденного ребенка, либо находящегося на ранних этапах своего развития, еще не достаточно сформирована и окрепшая для того, чтобы эффективно противостоять аллергенам, поступающим из внешней среды. Использование синтетических пеленок или элементов одежды, которые выполнены из некачественных видов тканей, влечет за собой развитие везикулярного дерматита аллергической этиологии. Характерная сыпь может появляться на губе, на веке и других частях тела малыша.
Низкий уровень гигиены
 Чтобы избежать везикулярной сыпи из-за недостаточного уровня гигиены, необходимо купать ребенка не менее, чем 1 раз в день. При этом после каждого похода в туалет кожный покров новорожденного моется теплой водой с гипоаллергенным мылом, а затем кожа обрабатывается детской присыпкой и препаратами, произведенными на ее основе, чтобы не допустить образования опрелостей. Несоблюдение этих простых правил приводит к везикулярной сыпи из-за слишком грязной кожи ребенка.
Чтобы избежать везикулярной сыпи из-за недостаточного уровня гигиены, необходимо купать ребенка не менее, чем 1 раз в день. При этом после каждого похода в туалет кожный покров новорожденного моется теплой водой с гипоаллергенным мылом, а затем кожа обрабатывается детской присыпкой и препаратами, произведенными на ее основе, чтобы не допустить образования опрелостей. Несоблюдение этих простых правил приводит к везикулярной сыпи из-за слишком грязной кожи ребенка.
У взрослого
Организм взрослого человека более устойчив к различным негативным факторам окружающей среды, а кожный покров обладает крепкой иммунной системой местного уровня. Несмотря на это везикулярная сыпь способна поразить эпидермальные ткани взрослых людей независимо от их возраста по следующим причинам.
Паразиты
В данном случае речь идет о заражении кожного покрова чесоточным клещом. Этот паразит проникает в эпителиальный слой дермы и обустраивает в нем свое жилище, прокладывая в подкожном слое множественные ходы, которые напоминают хитросплетение лабиринтов. Чесоточный клещ микроскопичен, поэтому увидеть его невооруженным глазом человеку невозможно. Патогенная деятельность этого паразита провоцирует раздражение кожи и образование везикулярной сыпи, которая чаще всего покрывает область живота, пальцев рук, спину и шею. В дерматологии такое патологическое состояние кожного покрова именуется демодекозом.
Инфекция
Заражение эпидермальных тканей болезнетворными микроорганизмами инфекционной или вирусной природы происхождения сначала проявляется в виде множественных воспаленных прыщей, которые постепенно трансформируются в язвенные образования. Такого рода везикулярная сыпь всегда напоминает небольшие волдыри, внутри которых находится прозрачная жидкость. Чаще всего виновниками бактериального поражения кожи выступают золотистый стафилококк и стрептококковая инфекция. Очень опасно, если высыпания появилась на члене и сосредоточились на кожном покрове интимной зоны. Болезнетворные микроорганизмы могут через уретру проникнуть в предстательную железу и спровоцировать ее воспаление.
 вирус везикулы на фото
вирус везикулы на фото
В дальнейшем для мужчин это выльется таким коварным заболеванием, как хронический простатит. Не часто, но все же встречается появление высыпаний в горле. Такое наблюдается, если человек заболел скарлатиной, течение которой сопровождается не только воспалением слизистых оболочек ротовой полости, но и поражением эпидермальных тканей. Если проводилась реакция Манту на предмет выявления восприимчивости иммунной системы к палочке туберкулеза, то также может возникнуть слабо выраженная везикулярная сыпь. Кожные высыпания инфекционной и вирусной природы требуют тщательной диагностики и обследования всего организма.
Заболевания сосудов
В подкожном слое эпидермиса сосредоточено огромное количество мельчайших кровеносных сосудов капилляров. Если взрослый человек на протяжении многих лет жизни приобрел заболевание сердечно-сосудистой системы, связанное с нарушением кровообращения, то некоторая часть капилляров перестает получать кровеносное питание в том объеме, которое им необходимо с физиологической точки зрения. Они становятся ломкими и разрушаются под даже незначительным статическим давлением. Из-за этого происходит внешняя реакция кожи, выражающаяся в виде раздражения и множественной везикулярной сыпи.
Независимо от того, какова причина появления кожной сыпи у взрослых и маленьких детей, необходимо приложить максимум усилий, чтобы установить патогенный фактор, провоцирующий отрицательную реакцию кожного покрова, так как под видом везикулярной сыпи могут маскироваться такие тяжелые инфекционные заболевания, как вторичный сифилис, краснуха, корь, розеола, сибирская язва, туберкулез кожи.
Как выглядят, симптомы и стадии болезни
Симптоматика образования везикул во многом зависит от того, какое именно первичное заболевание было диагностировано у пациента, ведь сами по себе высыпания выступают в качестве признака недуга.
В целом же общие симптомы везикулярного дерматита выглядят следующим образом:
- участок кожи, находящийся в зоне будущего поражения начинает краснеть, появляется характерное чувство дискомфорта;
- на эпителиальной поверхности образовываются небольшие точки, которые быстро увеличиваются в размерах и воспаляются;
- развивается сильное чувство зуда, а в некоторых случаях, зависит от того, какова этиология болезни, присутствует еще и болевой синдром;
- красная сыпь инфекционной природы преобразовывается в раневые поверхности, а язвочки имеют свойство разрастаться в диаметре и вглубь эпидермиса.
Стандартная везикулярная сыпь без бактериальной инвазии в мягкие ткани представляет собой обычные красные прыщи, которые плотно сидят друг возле друга, чешутся и существенно снижают качество жизни больного.
Лечение везикулы
В зависимости от того, какое дерматологическое заболевание было выявлено у пациента, назначается специфическое лечение не только везикулярных высыпаний, но и основного недуга. Если у больного не наблюдается таких сопутствующих признаков заболевания, как температура 38 градусов и выше, лихорадка, слабость, тошнота, рвота и диарея, то терапия везикулы проходит по следующему принципу:
- больной находится в условиях постельного режима (ему необходимо обеспечить полный покой, закрыть в комнате шторы, создать атмосферу полумрака, чтобы внешние раздражители не стимулировали возбуждение нервной системы;
- необходимо употреблять, как можно больше теплой жидкости (альтернативой могут выступать травяные чаи);
- прием антигистаминных препаратов в таблетированной форме выпуска из категории Алерон, Супрастин, Эдем, Кетотифен, Супрастинол (нужно для того, чтобы снять чувство зуда, а также избежать расчесов кожи с занесением в эпидермис инфекции вместе с подногтевым содержимым);
- назначаются антибактериальные и противовоспалительные препараты, если течение везикулярной сыпи проходит в острой форме и причиной поражение кожи стали инфекционные возбудители (вид лекарственного препарата подбирается индивидуально лечащим врачом на основании того, какой тип бактерий был высеян в ходе лабораторного исследования);
- участки кожи, покрытые везикулярной сыпью обрабатываются наружными лекарственными средствами в виде спиртового раствора бриллиантовой зелени, йодом, анилиновыми красителями, квасцами на основе медного купороса.
По мере того, как устраняется основная причина формирования на теле везикулярной сыпи, из поверхности кожного покрова исчезают прыщи, а состояние воспаленного эпителия снова стабилизируется. Полностью восстанавливается его функциональная способность.
Источник
Везикулопустулез у новорожденных – это кожное заболевание инфекционного генеза, которое вызывается преимущественно стафилококками и проявляется воспалением выходных отверстий потовых желез. Характерные эпидермальные симптомы – везикулы и пустулы. Отмечается беспокойство ребенка, снижение аппетита, гипертермия. Диагностика везикулопустулеза у новорожденных не затруднена и заключается в сопоставлении данных анамнеза, клинических проявлений и общих лабораторных исследований. Местное лечение проводится антисептиками, при диссеминации заболевания назначается дезинтоксикационная и этиотропная антибактериальная терапия.
Общие сведения
Везикулопустулез (буллезное импетиго новорожденных, перипорит) – это дерматологическая патология, при которой происходит поражение терминальных отделов потовых желез ребенка. Название заболевания происходит от наименования основных кожных элементов, которые возникают при нем – везикул (пузырьков) и пустул (гнойничков). Патология входит в группу пиодермий, а именно – стафилодермий новорожденных, и является наиболее распространенной из них. Возникает довольно часто и составляет порядка 25-50% всех дерматологических заболеваний детей раннего возраста. Пик заболеваемости наблюдается на 5-7 день жизни ребенка. Чаще развивается у недоношенных или детей с дефектами иммунной системы. При адекватном и своевременном лечении везикулопустулез проходит бесследно.

Везикулопустулез у новорожденных
Причины
Везикулопустулез у новорожденных способны вызывать грамположительные (стафилококки и стрептококки), грамотрицательные (клебсиелла, кишечная палочка, протей) микроорганизмы и грибки (род Candida). Более чем в 80% случаев причиной заболевания становятся стафилококки – St. aureus и St. epidermidis. Главным патогенетическим фактором развития везикулопустулеза у новорожденных является повреждение кожных покровов. Кожа у младенца очень нежная и тонкая, нарушение ее целостности возникает при любых негативных влияниях. К ним относятся: неправильное укутывание ребенка, использование неглаженных пеленок, недостаточный уход за кожей, слишком жаркий температурный режим и повышенная влажность воздуха в комнате. Важную роль играют повышенная потливость, ослабление резистентности организма новорожденного вследствие недоношенности, вскармливание смесями вместо грудного молока, врожденное инфицирование ВИЧ.
Классификация
Везикулопустулез у новорожденных, в зависимости от времени и причины возникновения, разделяется на два вида:
- Врожденный везикулопустулез. Первые проявления возникают через 24-48 часов после родов. Источник заражения – мама, страдающая хроническими или нелечеными заболеваниями (угри, фурункулы, импетиго, пневмонии и т. п). Непосредственное инфицирование ребенка происходит еще в утробе или во время родов.
- Приобретенный везикулопустулез. Возникает в период от 5 суток до 2 недель с момента рождения. Заболевание развивается на фоне слабости иммунитета или в качестве осложнения потницы. Основная причина – неправильный уход за кожей новорожденного.
Симптомы везикулопустулеза
Везикулопустулез у новорожденных проявляется общими и специфическими симптомами. Неспецифические проявления, которые возникают при интоксикации, характерны для недоношенных детей. В большинстве случаев такие явления отсутствуют или выражены слабо. Общая симптоматика включает в себя повышение температуры тела до 39ОС, чрезмерную беспокойность, нарушение сна, интенсивный плач, снижение аппетита, сухость губ и слизистых оболочек.
Эпидермальные симптомы, специфические для везикулопустулеза новорожденных, зачастую являются единственным проявлением заболевания. Первый признак – возникновение кожных высыпаний розового цвета. Почти сразу эта сыпь превращается в небольшие (до 5 мм) пузырьки – везикулы. Они окружены ярко-розовым или красным венчиком и заполнены серозной жидкостью. Везикулы могут быть как одиночными, так и множественными. Они склонны сливаться друг с другом и быстро распространятся. Первые кожные проявления возникают в участках с наибольшим количеством потовых желез и затрудненной вентиляцией: на волосистой части головы, верхней трети спины, в кожных складках, на ягодицы. Далее они распространяются на прилегающие области.
Спустя 1-3 дня присутствующие везикулы трансформируются в пустулы: серозная жидкость внутри замещается гнойным экссудатом. При этом беспокойства у ребенка не возникает. Такие гнойнички имеют склонность к самостоятельному вскрытию с формированием эрозий. Если этого не происходит, пустулы покрываются сухой корочкой, которая отпадает спустя 1-2 дня. После заживления рубцы, как правило, не остаются.
Без своевременного лечения везикулопустулез у новорожденных распространяется в базальные слои эпидермиса и подкожную жировую клетчатку. На месте пустул возникают гнойные осложнения в виде псевдофурункулов, абсцессов кожи или флегмон. После лечения таких патологий всегда остаются келоидные рубцы. В результате диссеминации инфекции и развития сепсиса могут поражаться внутренние органы. Запущенный везикулопустулез у новорожденных может приводить к пиелонефриту, пневмонии, отиту. Часто происходит нагноение пупочной ранки (омфалит).
Диагностика
Диагноз «везикулопустулез» у новорожденных ставится при сопоставлении анамнестических, клинических и лабораторных данных. Во время опроса матери педиатр или неонатолог может установить наличие нарушений при уходе за ребенком, факторов риска (недоношенность, искусственное вскармливание) и первичную локализацию везикул. При физикальном обследовании выявляются везикулы и/или пустулы на характерных участках кожи. В ОАК определяется лейкоцитоз со сдвигом лейкоцитарной формулы влево, повышение СОЭ. Выполняется бактериологический посев отделяемого пустул и везикул с целью идентификации возбудителя и подбора наиболее эффективного антибактериального препарата.
При запущенной форме везикулопустулеза и развитии осложнений могут выявляться симптомы других заболеваний: признаки инфильтрации легких на рентгенограмме ОГК (пневмония), наличие лейкоцитов, белка в ОАМ (пиелонефрит), снижение остроты слуха при импедансометрии (отит). Дифференциальный диагноз проводится с грибковым дерматитом, чесоткой, другими пиодермиями новорожденных.
Лечение везикулопустулеза у новорожденных
Основная цель терапии на ранних стадиях везикулопустулеза новорожденных – санация кожных покровов. Лечение легких форм проводится в амбулаторных условиях под контролем педиатра или семейного врача. При повышении температуры тела, изменении в ОАК, частых рецидивах заболевания, наличии отягощающих факторов (аномалии внутриутробного развития, недоношенности, родовой травмы новорожденного, асфиксии в анамнезе) и неблагоприятных социально-экономических условиях показана госпитализация в инфекционное отделение или отделение педиатрии.
Местное лечение на ранних стадиях подразумевает удаление везикул или пустул. Для этого стерильной иглой проводится аспирация содержимого из пузырька или гнойничка и их обработка 70% раствором спирта стерильным тампоном (ватой или марлей). Кожа ребенка протирается фурацилином, дважды в сутки производится прижигание кожных элементов 5% раствором перманганата калия, спиртовым раствором фукорцина. При наличии пустул в кожных складках используется порошок, содержащий неомицин.
При появлении лихорадки или симптомов общей интоксикации используются антибиотики широкого спектра действия. Стартовые препараты выбора – цефалоспорины II поколения (цефуроксим, цефаклор), после получения результатов антибиотикограммы назначаются этиотропные антибактериальные средства. При повышении температуры тела свыше 38,5ОС применяют жаропонижающие – парацетамол, ибупрофен. При необходимости проводится дезинтоксикационная терапия – 5% раствор глюкозы, 0,9% NaCl.
Немедикаментозное лечение везикулопустулеза у новорожденных включает УФ-облучение, гигиенические ванны с добавлением калия перманганата в разведении 1:10000, цветов ромашки, отвара чистотела.
Прогноз и профилактика
Прогноз при везикулопустулезе у новорожденных благоприятный. При развитии сепсиса, неадекватном или несвоевременном лечении возможен неблагоприятный исход. Профилактика включает в себя полноценное обследование и лечение беременных, соблюдение адекватного температурного режима и соответствующей влажности воздуха в комнате с новорожденным, регулярный профосмотр медицинского персонала роддомов, грудное вскармливание, регулярное проведение гигиенических процедур и патронажа новорожденного, использование проглаженного белья и пеленок.
Источник